Кокковая флора в мазке у женщин: причины, симптомы и лечение
Микрофлора влагалища здоровой женщины представлена различными видами бактерий: полезными и условно-патогенными. В норме они находятся в определенном соотношении.
Если по какой-либо причине этот баланс нарушается, риск развития мочеполовых инфекций у женщины возрастает. Обильная кокковая флора часто наблюдается в результатах гинекологического мазка именно при таком дисбалансе.
1. Состав нормальной микрофлоры влагалища
Золотым стандартом диагностики в гинекологии является исследование мазка, взятого из заднего свода влагалища и цервикального канала. В норме могут быть обнаружены:
- 1 Ацидофильные палочки Додерляйна (лактобактерии). В норме их количество должно составлять не менее 85-95% от всей флоры или 10 6 -10 8 копий в образце.
- 2 Бифидобактерии (около 10%).
- 3 Пептострептококки, эубактерии, превотеллы, бактероиды, фузобактерии и другие анаэробные бактерии (5%).
- 4 Другие кокки и грибы (в малом количестве).
- 5 Эпителий (немного, его количество зависит от фазы менструального цикла).
- 6 Лейкоциты (до 10 клеток).
Такое соотношение микроорганизмов способно длительно поддерживать слабокислую среду, позволяет бороться с патогенными бактериями, обеспечивает естественное увлажнение и местный иммунитет. Состояние микрофлоры влагалища оценивается с помощью лабораторных методов и имеет свою условную классификацию.
2. Степени чистоты влагалища
Понятие о степенях чистоты было введено для того, чтобы своевременно выявить женщин из группы риска по воспалительным заболеваниям половых органов (вагинит, цервицит, эндометрит и так далее). Об этом подробнее можно прочитать в другой нашей статье (перейдите по внутренней ссылке). Их выделяют на основании результатов простого мазка на флору и GN:
- 1 Первая степень (второе название – нормоценоз): кислая среда. Нормальное количество лактобактерий, немного клеток эпителия, кокки отсутствуют. Встречается редко, как правило, наблюдается сразу после лечения, применения антибиотиков.
- 2 Вторая степень: кислая среда. Число лактобактерий несколько снижено, появляются лейкоциты (до 10) и мелкие диплококки. Количество кокков незначительное (один или два плюса).
- 3 Третья степень: среда становится слабокислой или щелочной. Количество палочек Додерляйна значительно ниже нормы, много эпителия, лейкоциты 10-30, кокковая или бациллярная флора преобладает, может обнаруживаться мицелий грибков. Это состояние и называют дисбиозом (дисбактериозом). Таким женщинам необходимо наблюдаться и вовремя получать лечение.
- 4 Четвёртая степень: щелочная среда. Лактобациллы могут вовсе отсутствовать, большое количество клеток эпителия, лейкоцитов (выше нормы), много кокков или других патогенных бактерий. Эта степень соответствует вагиниту, следовательно, лечение женщины обязательно.
По мере сдвига pH в щелочную сторону меняется качество и количество флоры. Постепенно уменьшается уровень ацидофильных палочек, размножаются кокки, затем присоединяются грибы и другие бактерии.
Щелочная среда губительна для палочек Додерляйна, что приводит к развитию дисбактериоза влагалища.
Стоит отметить, что в нормальных мазках могут встречаться следующие микроорганизмы: гемолитический стрептококк, золотистый, эпидермальный и сапрофитный стафилококк, пептококки, микрококки, зелёный стрептококк и другие. Все они в небольшом количестве не представляют угрозы для здоровья и являются условно-патогенными представителями влагалищной флоры.
При 3-4 степени чистоты влагалища чаще всего можно обнаружить следующие виды кокков:
- 1 Стрептококки. Как уже говорилось выше, эти микроорганизмы допускаются в небольшом количестве, но усиленное их размножение приводит к возникновению воспалительного процесса – вагиниту.
- 2 Энтерококк фекальный. Часто встречается в кишечнике, при попадании в мочеполовые пути способен вызывать цистит или кольпит. Обнаружение его в мазках в большом количестве говорит о нарушении правил интимной гигиены, в том числе и во время секса.
- 3 Стафилококк – условно-патогенный микроорганизм, в норме обитающий на коже. При усиленном его размножении способен вызвать серьёзное воспаление с поражением наружных и внутренних половых органов.
- 4 Диплококк встречается при дисбиозе влагалища с нарушением нормального состава микрофлоры слизистой.
Существуют и другие кокки, они обычно вызывают неспецифические кольпиты.
Важно! Если в гинекологическом мазке выявлен золотистый стафилококк, то есть вероятность его обнаружения и на слизистых верхних дыхательных путей (ротоглотка, полость носа).
3. Причины появления кокков в гинекологическом мазке
Кокковая флора в мазке у женщин может наблюдаться по нескольким причинам:
- Несоблюдение женщиной правил личной гигиены. Сюда можно отнести неправильный и нерегулярный уход за половыми органами, редкая смена нижнего белья, постоянное использование ежедневных прокладок, применение щелочного мыла.
- Длительное бесконтрольное употребление антибиотиков.
- Частая смена половых партнёров, отказ от барьерных методов контрацепции, неправильное чередование анального, орального и вагинального секса в пределах одного полового акта, несоблюдение правил гигиены секса.
- Злоупотребление спринцеваниями, особенно с антисептиками (вымывание нормальной микрофлоры).
- Начало сексуальной жизни до 15 лет, отсутствие грамотности в плане интимной гигиены.
- Гормональные изменения у женщин в период менопаузы, при беременности, нарушениях менструального цикла.
- Общие соматические заболевания, хронические инфекции, прием глюкокортикоидов, которые ослабляют иммунитет.
- Механическое повреждение слизистой оболочки (нарушение естественной барьерной функции).
4. Какие симптомы могут наблюдаться?
Активное размножение кокковой флоры рано или поздно приведёт к появлению клинических симптомов заболевания. Признаки воспалительного процесса во влагалище неспецифичны, то есть по ним нельзя определить, какие именно кокки размножаются в половых путях.
Изменение состава микрофлоры женщина может заподозрить по следующим симптомам:
- – эти симптомы могут отсутствовать.
- Изменение характера выделений из влагалища (жёлтые, белые, серые или зеленоватые, обильные, густые). во время полового акта и в нижних отделах живота. , но может и отсутствовать.
Симптомы кольпита достаточно яркие, не заметить их невозможно. Если игнорировать признаки заболевания, то инфекция может привести к следующим осложнениям:
- 1 Неспецифический цервицит (воспаление слизистой оболочки шейки матки).
- 2 Эндометрит, сальпингоофорит (появляются при снижении местного или общего иммунитета).
- 3 Цистит, пиелонефрит часто развиваются на фоне вульвовагинита, имеют хроническое течение с частыми рецидивами. Они связаны с половым актом, при котором происходит занос флоры из половых путей в уретру.
- 4 Присоединение патогенной флоры (трихомонады, грибы Кандида, хламидии). Нарушение микрофлоры способствует заражению ИППП при наличии инфицированного полового партнера.
- 5 Осложнения нормальной беременности.
5. Мазки во время беременности
В последнее время число воспалительных заболеваний и дисбиоза половых органов у беременных женщин увеличивается.
Это может быть связано с бесконтрольным приемом некоторых антибиотиков, гормонов (контрацепция перед планированием или для лечения бесплодия), неправильным питанием, образом жизни, снижением иммунитета. Появление кокковой флоры в мазках у беременных резко повышает вероятность присоединения патогенной флоры, чему способствуют:
- Изменение гормонального фона.
- Ослабление местного иммунитета на фоне вынашивания ребёнка.
Кроме того, многие препараты не рекомендованы для лечения беременных женщин, поэтому при появлении избыточной коккобациллярной микрофлоры возможности терапии значительно снижаются.
Активное размножение условно-патогенных бактерий влечёт за собой развитие воспаления слизистой влагалища, шейки матки, мочевого пузыря. Опасность их заключается в повышении риска внутриутробной инфекции с задержкой развития плода, невынашивания и других осложнений.
6. Методы диагностики
Выявление кокков во влагалище у женщин возможно с помощью трех лабораторных анализов: простого мазка на флору, теста “Фемофлор” в модификации Фемофлор 8 (10) или Фемофлор 16 (17) и бакпосева.
Чаще всего у женщин используется простой мазок. Забор материала для исследования проводится из 2 или 3 точек: слизистая заднего свода влагалища, шейки матки и иногда уретры.
Перед взятием материала не следует спринцеваться, применять свечи с антисептиками, принимать антибиотики, заниматься сексом, так как результат будет искажён.
Биоматериал наносится на стерильные стёкла и изучается под микроскопом. При необходимости делается посев на питательные среды с определением чувствительности к антибиотикам.
Иногда исследования лишь мазков на флору бывает недостаточно для постановки диагноза, поэтому прибегают к дополнительным обследованиям (Фемофлор, ПЦР в режиме реального времени, УЗИ, PAP-тест, кольпоскопия и др.).
7. Препараты для лечения
Лечение зависит от характера выявленной микрофлоры, симптомов заболевания и общего состояния женщины. При обнаружении большого количества кокков и лейкоцитов в мазке показана местная терапия в виде вагинальных свечей, овулей и капсул:
- 1 Гексикон (хлоргексидин в виде свечей).
- 2 Флуомизин (деквалиния хлорид).
- 3 Тержинан, Полижинакс.
- 4 Клиндамицин.
- 5 Макмирор (нифурантел).
- 6 Нео-Пенотран.
- 7 Бетадин (сейчас используется все реже, часто вызывает неприятные ощущения, зуд, жжение).
- 8 Местные антисептики в растворах – Мирамистин, Хлоргексидин.
При тяжелом воспалительном процессе назначаются системные антибиотики: цефтриаксон, цефиксим, амоксиклав и др.
Дополнительно могут быть назначены средства для восстановления нормальной вагинальной микрофлоры. Полноценных исследований по их применению не проводилось, однако этот вопрос активно изучается. Пробиотики не показаны при молочнице, так как могут спровоцировать ее рецидив.
Местные пробиотики в виде вагинальных свечей или таблеток:
- 1 Вагинорм-С с аскорбиновой кислотой закисляет среду влагалища и нормализует состав микрофлоры, используют по 1 таблетке вагинально перед сном 6 дней.
- 2 Ацилакт с живыми ацидофильными бактериями по 1 свече 2 раза за день 7-10 дней.
- 3 Лактонорм по 1 вагинальной капсуле 2 раза в день 7 дней.
После лечения повторно берутся мазки для контроля эффективности терапии. При отсутствии эффекта назначаются альтернативные схемы или продлевается основной курс антибиотиков в виде вагинальных форм.
Лечиться можно амбулаторно, в домашних условиях. Из народных средств могут быть рекомендованы сидячие ванночки с ромашкой, календулой, раствором фурацилина.
8. Профилактика
Для предупреждения нарушений баланса микрофлоры половых путей нужно по возможности устранить все провоцирующие факторы:
Бактериальные инфекции у женщин
Инфекционные заболевания половых органов широко распространены среди женщин. Это связано с тем, что микроорганизмы, которые относятся к условно-патогенным и присутствуют в норме в организме у большинства женщин, могут при определенных условиях проявлять патогенные свойства, то есть провоцировать развитие болезни. Если врач поставил диагноз бактериальный вагиноз, значит велика вероятность того, что в мочеполовые путях женщины нарушен баланс микрофлоры, снижен местный иммунитет, что позволяет размножаться таким условно-патогенным микроорганизмам, как гарднерелла, уреаплазма, микоплазма, энтерококк и тем самым провоцировать воспалительный процесс. Распространенный недуг урогенитальный кандидоз или молочница, хоть и не относится к бактериальным заболеваниям, так как возбудителем является дрожжеподобный гриб Candida, также поражает урогенитальный тракт при дефиците иммунитета.
Отметив у себя неприятные симптомы воспалительного заболевания, многие пациентки спрашивают, какие бывают бактериальные инфекции у женщин, чем вызвана болезнь.
В общем количестве обращений женщин к гинекологу преобладают случаи вагинита (воспаления влагалища) – 19% и цервицита (воспаления шейки матки) 60-70%. Сами по себе такие заболевания не оказывают критического воздействия на организм, однако проблема заключается в том, что они носят рецидивирующий характер. Так каждая пятая пациентка обращается к доктору повторно. Еще одной негативной особенностью помимо снижения качества жизни в период обострения является повышенный риск развития воспалительных заболеваний органов малого таза, бесплодия, невынашивания беременности, преждевременных родов. Нарушение экосистемы влагалища может служить благоприятным фоном для развития некоторых заболеваний, например рака шейки матки.
Чем вызваны бактериальные инфекции у женщин
Если обратиться к классификации бактерий, вызывающих вагинит и цервицит, можно выделить:
– аэробные, которые диагностируют у 30% пациенток. Однако в последнее время врачи говорят об увеличении количества пациенток с анаэробными инфекциями, пример – гарднерелла;
– внутриклеточные микоплазмы – уреаплазма.
При всем многообразии возбудителей стоит отметить, что почти все они являются условно-патогенными. Часто встречаются ассоциации возбудителей, каждая третья женщина с проблемами урогенитального тракта имеет от 6-10 возбудителей. Бактериальная инфекция мочевыводящих путей у женщин может иметь скрытое иили малосимптомное течение, когда женщина длительное время может не испытывать характерного недомогания: выделений из влагалища, зуда, дискомфорта и так далее. В то же время отмечается повышение резистентности возбудителей к антибиотикам, что делает некоторые принятые ранее схемы неэффективными.
Что такое бактериальная инфекция у женщин
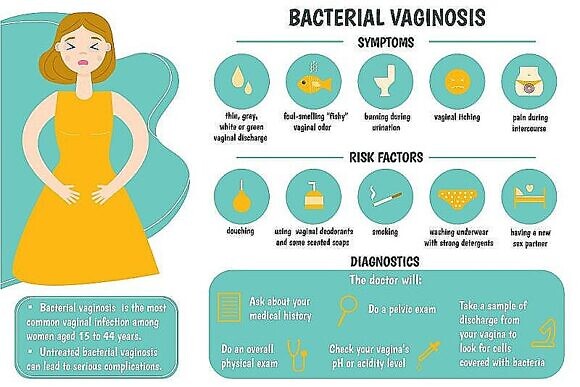
Бактериальный вагиноз — это инфекционное невоспалительное заболевание мочеполовых органов у женщин, спровоцированное обильным ростом определенных микроорганизмов во влагалище. С таким заболеванием сталкивается до 33 % женщин, причем у части из них недуг протекает бессимптомно.
Бактериальный вагиноз (БВ) также как и вульвовагинальный кандидоз (ВВК) – молочница возникает из-за нарушения микроэкологии влагалища. По некоторым данным, в структуре вагинальных инфекций частота БВ достигает 30–65%, ВВК – от 20-45%. В патогенезе БВ и ВВК существенную роль играет снижение количества лактобактерий в составе влагалищной микрофлоры. Несмотря на разную этиологию, факторы риска БВ и ВВК аналогичны:
– Применение антибактериальных препаратов широкого спектра, в том числе, принимаемых бесконтрольно в результате самодиагностики и самолечения
– Хронические воспалительные заболевания органов малого таза
– Эндокринные заболевания (сахарный диабет, заболевания щитовидной железы)
– Гормональная перестройка организма (климакс, беременность, роды), а также состоянием после родов и абортов
– Использование некоторых противозачаточных средств: спермицидов, комбинированных оральных контрацептивов с высоким содержанием эстрогенов, длительное ношение внутриматочных контрацептивов
– Снижение иммунитета во влагалищном эпителии
– Общее снижение иммунитета, в том числе по причине длительного ионизирующего облучения (медицинская техника, рентген), неблагоприятной экологии, неправильного питания, приема некоторых препаратов
– Расстройства менструального цикла
– Острые и хронические заболевания мочеполового тракта
К факторам риска развития вагиноза также относят:

– Ежедневное ношение «недышащих» гигиенических прокладок и тесно облегающего синтетического белья
– Частые спринцевания и вагинальные души антисептическими растворами
– Постоянные нервно-психические переутомления и частые стрессы
Несмотря на то, что вульвовагинальный кандидоз и бактериальный вагиноз исключены из числа заболеваний, передаваемых половым путем, частая смена половых партнеров и их количество являются факторами риска развития этих заболеваний, так как приводят к нарушению вагинальной микрофлоры.
Часто кандидоз и бактериальный вагиноз «объединяются» в полимикробных ассоциациях. В этих случаях дрожжеподобные грибы (чаще в высоком титре) обнаруживают на фоне большого количества (более 109 КОЕ/мл) анаэробных бактерий и гарднерелл при резком снижении концентрации или отсутствии лактобацилл.
Бактериальная инфекция у женщин: последствия и осложнения для организма
Высокая концентрация условно-патогенных микроорганизмов в нижних половых путях женщины может спровоцировать развитие воспалительных процессов в матке и придатках, что впоследствии может стать причиной бесплодия. Инфекционно-воспалительный процесс может распространиться на мочевыводящие пути, стать причиной цистита. При часто повторяющихся воспалительных процессах резко увеличивается вероятность бесплодия. Если инфекцией затронуты маточные трубы, в них может разрастаться соединительная ткань, за счет чего происходит их сужение и делает их полностью или частично непроходимыми для яйцеклеток. Бактериальный вагинит может оказывать негативное воздействие на организм матери и состояние плода во время беременности. После родов бактериальный вагинит также не редкость, что обусловлено изменением кислотности вагинальной среды – повышением pH, что ограничивает развитие полезной микрофлоры, приводит к дисбалансу микроорганизмов. Во время беременности существенно меняется гормональный фон. В этот период общий и локальный иммунитет женщины ослаблен.
Симптомы и признаки бактериального вагиноза
Основные симптомы – однородные с неприятным запахом выделения из влагалища, обволакивающие стенки влагалища, ощущение дискомфорта. При длительном процессе выделения приобретают желтовато–зеленоватую окраску, становятся более густыми. Выраженных признаков воспаления не наблюдается i .
Что такое бактериальный вагинит и чем отличается от вагиноза
Бактериальный вагинит – патологический инфекционно-воспалительный процесс слизистой оболочки влагалища неспецифического характера, который сопровождается нарушением состава микрофлоры.
Еще недавно считалось, что спровоцировать вагинит могут специфические патогенные микроорганизмы, такие как хламидия, вагинальная трихомонада и гонококк, то есть инфекции, передаваемые половым путем, однако на сегодняшний день установлено, что они являются пусковым фактором, тогда как в 80% случаев причиной вагинита стала условно-патогенная микрофлора, например, дрожжеподобные грибки, кишечная палочка. Хроническое течение заболевания с частыми рецидивами объяснялось особой устойчивостью микроорганизмов к лечебному воздействию. Для подавления условно-патогенной микрофлоры стали использоваться антибиотики широкого спектра. Однако высокая частота рецидивов после проведенного лечения убедила врачей в несовершенстве такой тактики и подвела к тому, что основная проблема состоит в нарушении баланса микроорганизмов в вагинальной среде. Исследования этого вопроса привели к возникновению понятия «бактериальный вагиноз», который является главной причиной бактериального вагинита. Вагиноз отличается от неспецифического бактериального вагинита отсутствием явного воспаления и, повышенными показателями лейкоцитов в анализах мазков.
Чем лечить бактериальные инфекции у женщин
Лечение бактериальной инфекции у женщин (вагинитов и вагинозов) направлено прежде всего на ликвидацию имеющейся патогенной флоры с последующей коррекцией нарушенной экосистемы влагалища. В комплексе лечебных мероприятий используются антибактериальные, противовоспалительные, анальгетические, антигистаминные, витаминные препараты, ферменты, эубиотики, биологически активные соединения, и как важный аспект – иммуномодуляторы.
Одной из особенностей, затрудняющих лечение вульвовагинального кандидоза, также как и бактериального вагиноза, является то, что заболевание часто носит рецидивирующий характер, связанный, как правило, со сниженными показателями иммунитета у женщины. Известно, что рецидивирующее течение ВВК отмечается у 75% у женщин репродуктивного возраста. Традиционные схемы лечения позволяют достаточно быстро купировать симптомы БВ и ВВК. При этом потенцируются процессы, нарушающие баланс микробиоты влагалища, усиливается дисбактериоз, подавляется нормальный рост колонии лактобацилл, вследствие чего у 25-72% пациенток наблюдаются рецидивы заболевания в среднем через 6 месяцев после завершения лечения ii .
Принципы лечения неспецифического вагинита и цервицита
Врачи отдают приоритет препаратам системного действия. Выбранная доза должна быть эффективной, а само лечение достаточно продолжительным. С учетом того, что в последнее время отмечается повышение резистентности микроорганизмов, предпочтение отдается ингибиторозащищенным препаратам. И, конечно, предпочтение должно отдаваться лекарствам с минимальной частотой возникновения побочных явлений. В идеале применять максимально щадящие микрофлору влагалища средства.
Препарат ВИФЕРОН в лечении бактериальных инфекций урогенитального тракта
Противовирусная и антибактериальная защита организма формируется с помощью специфических белков – интерферонов, которые относятся как к системным, так и к местным факторам иммунитета. Интерфероны обладают противовирусной и опосредованной антибактериальной активностью. Барьер, образованный клетками эпителия, предохраняет от непосредственного взаимодействия вирусов и бактерий с клетками влагалища и цервикального канала. Слизистый слой, выстилающий половые пути женщин, состоит из муцинов, а также включает иммуноглобулины и антимикробные молекулы. Поскольку развитию инфекционно-воспалительных заболеваний урогенитального тракта и их рецидивов сопутствует снижение иммунитета слизистой оболочки влагалища, целесообразно назначение лекарственных средств, усиливающих защитную функцию организма, например ВИФЕРОН. Препарат применяется в комплексной терапии хламидиоза, цитомегаловирусной инфекции, уреаплазмоза, трихомониаза, гарднереллеза, папилломавирусной инфекции, а также бактериального вагиноза, рецидивирующего влагалищного кандидоза и микоплазмоза у взрослых.
Схема применения ВИФЕРОН Суппозитории
Рекомендуемая доза для взрослых — ВИФЕРОН 500 000 МЕ по 1 суппозиторию 2 раза в сутки через 12 ч ежедневно в течение 5–10 суток. По клиническим показаниям терапия может быть продолжена.
Таблица составлена на основе данных инструкции
Микрофлора влагалища
В состав микрофлоры влагалища входит свыше 400 видов микроорганизмов, включая условно-патогенные. В норме преобладают бактерии рода Lactobacillus. Эстрогены – группа стероидных гормонов, которые участвует в обменных процессах, «отвечают» за рост жировых тканей, остеогенез, обмен кальция и фосфора. В течение жизни гормоны «управляют» обменными процессами, так в репродуктивном периоде эстрадиол – гормон из группы эстрогенов, который вырабатывается в яичниках, способствует овуляции и росту эндометрия матки, подготовке матки к беременности. Его снижение вызывает уменьшение полового влечения, сухость слизистых, их истончение. Преобладание лактобактерий в составе микробиоты влагалища определяется насыщенностью женского организма эстрогенами. Эти гормоны способствуют накоплению в вагинальном эпителии гликогена (углеводное соединение), являющегося идеальным субстратом для роста лактобактерий. Лактобактерии расщепляют гликоген с образованием молочной кислоты, которая поддерживает рН среды на низком уровне (3,8–4,5). Кислая среда сдерживает рост условно-патогенных микроорганизмов. В процессе жизнедеятельности полезных бактерий выделяются бактериоцины и перекись водорода, что также повышает защитные свойства. В процессе жизнедеятельности лактобактерий вырабатывается вещество, способствующие их адгезии (прилипание) на слизистом эпителии, что обеспечивает собственный барьерный иммунитет слизистых оболочек и резистентность к УПМ iii .
Научная электронная библиотека

Стафилококковая инфекция
Стафилококки относятся к 17 группе (Грамположительные кокки) по определителю Берджи.
Стафилококки входят в состав нормальной микрофлоры кожи и слизистых оболочек, сообщающихся с внешней средой. Поэтому стафилококковая инфекция может возникнуть как эндогенная (аутоинфекция) при снижении уровня иммунологической защиты или нарушении целостности кожно-слизистых барьеров. Также может развиваться и как экзогенная при инфицировании циркулирующими в окружающей среде штаммами, в том числе и больничными.
Клинические проявления стафилококковой инфекции определяются как биологическими особенностями штамма, так и локализацией процесса и уровнем специфических и неспецифических механизмов защиты.
Стафилококки имеют сложное антигенное строение (свыше 50 антигенов, отличающихся по строению и локализации).
Стафилококки – условно-патогенные микроорганизмы. Способность отдельных штаммов вызвать те или иные формы стафилококковой инфекции во многом определяется их способностью продуцировать тот или иной набор токсинов и ферментов агрессии и защиты.
Стафилококки продуцируют комплекс секретируемых экзотоксинов. Это мембраноповреждающие токсины – α-, β-, δ- и γ-гемотоксины. Повреждая мембраны, каждый из них разрушает эритроциты, лейкоциты, макрофаги и другие клетки. Кроме того, стафилококки могут образовывать энтеротоксины, эксфолиативный токсин, токсин, вызывающий развитие синдрома токсического шока.
К ферментам агрессии и защиты относится многочисленная группа секретируемых белков-ферментов: плазмокоагулаза, гиалуронидаза, фибринолизин, лецитиназа, протеаза, ДНК-азы и др. Они обеспечивают распространение стафилококков по тканям и органам и защищают их от действия антимикробных механизмов организма.
Противостафилококковый иммунитет складывается из антитоксического и антимикробного компонентов. Для создания искусственного иммунитета применяются стафилококковый анатоксин и вакцина.
Для лечебных целей изготавливается стафилококковый антифагин, а для диагностических – типовые бактериофаги.
Стафилококковый анатоксин
1. Нативный стафилококковый анатоксин
Готовый препарат прозрачен, желтоватого цвета. Применяется он подкожно для терапевтических целей при различных заболеваниях стафилококковой этиологии (стафилодермия, хронический и рецидивирующий фурункулез, карбункулы, остеомиелиты, септицемия и др.). В этих случаях проводится серия инъекций с интервалами в 3-5 дней, в дозах, начиная от 0, 1 до 2 мл. Разница между предыдущими и последующими дозами равна 0,2-0,3 мл в каждом случае при назначении дозы препарата необходимо руководствоваться интенсивностью местной и общей реакции, наблюдавшейся после предыдущей инъекции.
С профилактической целью анатоксин вводят подкожно трехкратно в дозах 0,5-1,0-1,0 мл с интервалами в 20 дней между первой и второй и 10 дней между второй и третьей инъекциями. Через 3 и 12 месяцев, а также в тех случаях, когда можно думать о возможности массивного загрязнения стафилококками, производится ревакцинация дозой в 1 мл.
Срок годности нативного стафилококкового анатоксина 1 год со времени окончания биологического контроля.
2. Очищенный концентрированный сорбированный стафилококковый анатоксин
Анатоксин хранится в темном, сухом месте при температуре 4-10 °С. Замораживание и оттаивание, даже однократное, приводит препарат в негодность.
Показания к применению очищенного концентрированного сорбированного стафилококкового анатоксина те же, что и для нативного анатоксина. Вводится препарат подкожно, дважды с интервалом 30-45 дней в дозах 0,5 мл. Ревакцинация той же дозой через 3 месяца и 1 год, а также по специальным показаниям.
Срок годности очищенного концентрированного анатоксина 2 года со дня контроля его биологических свойств. По истечении этого срока препарат может быть переконтролирован в институте, изготовившем его.
Стафилококковая вакцина
Препарат представляет собой взвесь убитых нагреванием стафилококков, антигенный комплекс которых является его действующим началом.
Для приготовления вакцины применяют штаммы золотистых и белых стафилококков, выделенные от больных с различными гнойничковыми поражениями кожи. Они должны обладать всеми признаками, характерными для безусловно-патогенных стафилококков.
Препарат предназначен для специфической иммунотерапии при различных процессах стафилококковой этиологии. Вводится вакцина подкожно и внутримышечно в дозах от 0,1 до 1,0 мл с интервалами в 3-4 дня (всего 10-12 инъекций). Необходимо учитывать степень общей, местной и очаговой реакции. Если предполагается высокая сенсибилизация организма, вакцина разводится 1:10 и даже 1:100.
Срок годности препарата – 1 год.
Стафилококковый антифагин
В основе действия антифагина лежит его способность вызывать образование агглютининов и опсонинов в организме иммунизированных им людей и животных, что повышает устойчивость их к инфекции. Систематический курс лечения антифагином приводит также к десенсибилизации организма больных.
Препарат представляет собой фильтрат двухсуточных культур стафилококков, прогретых при 100 °С в течение часа.
Срок годности его 2 года с момента определения активности: по истечении срока годности допускается продление его на год при условии сохранения специфической активности.
Стафилококковые диагностические типовые бактериофаги
Стафилококковые типовые бактериофаги представляют собой высушенные лиофильным методом стерильные фильтраты фаголизатов эталонных штаммов стафилококка (4 группы – 22 типа).
Предназначены типовые бактериофаги для идентификации и типирования патогенных, коагулазоположительных штаммов стафилококка.
Срок годности препарата – 1,5 года.
Стрептококковая инфекция
Стрептококки относятся к 17 группе (Грамположительные кокки) по определителю Берджи.
Стрептококки – условно-патогенные микроорганизмы. Обитают на слизистых оболочках верхних дыхательных путей, пищеварительного и мочеполового трактов. Поэтому вызываемые ими заболевания имеют как эндогенное, так и экзогенное происхождение. Стрептококки способны поражать любые органы и ткани, вызывая различные заболевания: от ангины до сепсиса. К специфическим проявлениям стрептококковой инфекции относятся скарлатина и рожистое воспаление.
Стрептококки имеют сложное антигенное строение. По локализации их антигены делят на экстрацеллюлярные (антигены токсинов и ферментов агрессии и защиты, капсульные) и целлюлярные (поверхностные и глубокие).
Факторы вирулентности стрептококков весьма разнообразны. Прежде всего это белки клеточной стенки в комплексе с тейхоевыми кислотами, обеспечивающие адгезию стрептококков на клетках тканей и органов.
М-белок стрептококков является протективным антигеном. Он нарушает процессы фагоцитоза, из-за сходства в строении с антигенами сердечной и почечной ткани становится причиной аутоиммунных процессов.
Fc-белок стрептококков неспецифически связывается с Fc-фрагментом иммуноглобулинов классов G и A, также вызывая аутоиммунные конфликты.
Токсины стрептококков – стрептолизин О и стрептолизин S. Первый обладает гемолитическим, лейко- и кардиотоксическим действием, второй – гемолитическим и цитотоксическим. Некоторые виды продуцируют эритрогенный токсин, вызывающий паралич капилляров.
К факторам вирулентности относится и капсулообразование, что особенно четко выражено у пневмококков.
Стрептококки продуцируют широкий набор ферментов агрессии и защиты: стрептокиназа (фибролизин), стрептодорназа (ДНК-аза), гиалуронидаза, протеазы, пептидазы, липаза и др.
В настоящее время с диагностическими целями для выявления аллергии и степени выраженности аллергического состояния у больных хронической, рецидивирующей стрептококковой инфекцией применяются комплексные микробные аллергены для кожных проб, аллерген гемолитического стрептококка (фиброаллерген).
Для определения напряженности иммунитета к скарлатине применяется кожная проба (реакция Дика) с очищенным токсином скарлатинозного стрептококка.
Аллерген гемолитического стрептококка (фиброаллерген)
Препарат представляет собой очищенный фильтрат бульонных культур гемолитического стрептококка. Дозируется он в кожных дозах и вводится внутрикожно в объеме 0,1 мл для выявления аллергии и степени выраженности аллергического состояния у больных хронической, рецидивирующей стрептококковой инфекцией.
Положительная реакция проявляется в гиперемии, инфильтрации и болезненности в месте введения препарата.
Учет реакции производится через 2, 24 и 48 часов, интенсивность ее оценивается по четырехплюсовой системе (диаметр гиперемии 30 мм и болезненность – ++++; 21-29 мм – +++; 15-20 мм – ++; 10-15 мм – + сомнительная реакция). Если на введение одной и двух кожных доз реакция отсутствует, можно ввести 4 кожных дозы в объеме 0,1 мл через 48 часов после первых инъекций.
Высокоочищенный эритрогенный (скарлатинозный) токсин
для реакции Дика
Для определения напряженности иммунитета к скарлатине применяется кожная проба (реакция Дика) с очищенным токсином скарлатинозного стрептококка. Сырьем для изготовления препарата служит токсин, продуцируемый на жидкой питательной среде гемолитическим стрептококком группы А, типа 10 (штамм Доше №5).
Приготовленный сухой очищенный токсин разводят таким образом, чтобы в 0,1 мл содержалось по 1, 4, 10 и 20 кожных доз (1 кожная доза – минимальное количество токсина, дающее эритему 15-20 мм при интенсивности ++). Разведенный токсин разливают по 2 мл.
Реакцию Дика ставят путем внутрикожного введения токсина в объеме 0,1 мл в среднюю часть внутренней поверхности предплечья. У неиммунных лиц наблюдается положительная реакция в виде гиперемии в области введения препарата.
Срок годности токсина 6 месяцев со дня разведения.
Комплексные микробные аллергены для кожных проб
Препараты представляют собой инактивированную суспензию микробных тел стафилококков золотистого и белого, кандида, кишечной палочки, бета-гемолитического и зеленящего стрептококков.
При внутрикожном введении 0,1 мл аллергена он вызывает в сенсибилизированном организме аллергическую реакцию трех типов: замедленную, немедленную, а также комбинированную. Учет реакции осуществляется так же, как и при введении аллергена гемолитического стрептококка.
Аллергены гемолитического стрептококка, энтерококка и гемолитического стафилококка
Препараты представляют собой термостабильные фракции, выделенные из фильтратов 5-6 дневных бульонных культур путем осаждения трихлоруксусной кислотой и спиртом. Для приготовления аллергенов используются термостабильные фракции культур 2-3 штаммов каждого вида микроорганизмов. Дозируются аллергены в кожных дозах. Диагностическими считаются положительные реакции на 1, 2, 4 кожных дозы аллергена гемолитического стрептококка и на 1, 2, 4, 10 доз гемолитического стафилококка и энтерококка.
Препараты вводятся внутрикожно в объеме 0,1 мл. Учет реакции производится так же, как и при введении аллергена гемолитического стрептококка.
Срок годности препаратов – 1 год.
Гонококковая инфекция
Возбудитель гонококковой инфекции гонококк Neisseria относится к группе 4 (Грамотрицательные, аэробные/микроаэрофильные палочки и кокки) по классификатору Берджи.
К основным факторам вирулентности гонококков относят способность к адгезии и колонизации эпителиальных клеток слизистой оболочки мочеполового тракта и продукции эндотоксина.
У гонококков имеются белковые антигены наружной мембраны и липополисахаридные антигены клеточной стенки.
В настоящее время гонококковую инфекцию относят к наиболее распространенным инфекционным заболеваниям. Она часто проявляется воспалением верхних и нижних отделов мочеполового тракта, может вызывать воспаления прочих органов и тканей (проктит, фарингит, бленнорея, тазовый перитонит и перигепатит, фарингеальная гонорея). Диссеминирование возбудителя может приводить к пельвиоперитониту, менингитам, артритам, эндокардитам и септицемиям. Перенесенное заболевание не оставляет стойкого иммунитета.
Попадание гонококков в организм не всегда приводит к развитию заболевания, важное значение имеют вирулентность возбудителя, инфекционная доза, место проникновения, функциональное состояние факторов неспецифической резистентности и скорость развития иммунных реакций.
Этиотропная терапия проводится антибиотиками. При хронических формах гонореи в качестве специфического лечебного средства применяется гонококковая вакцина.
Гонококковая вакцина
Гонококковая вакцина представляет собой поливалентный препарат, приготовленный из штаммов, свежевыделенных от больных с разными формами гонореи. Обычно используется не менее двенадцати штаммов, типичных по всем признакам.
Действующим началом препарата является антигенный комплекс убитых гонококков.
Вакцина назначается с лечебной целью при разных формах гонореи, а также для провокации процесса при затрудненной диагностике. Применяется внутримышечно или внутрикожно. Длительность иммунизации определяется лечащим врачом в зависимости от клинических показаний.
Коккобациллярная флора в мазке у женщин, причины, диагностика и лечение
Обильная коккобациллярная флора в мазке у женщин свидетельствует о нарушениях в состоянии здоровья репродуктивной системы. Нормальный анализ должен содержать преимущественно молочнокислые бактерии. При значительных отклонениях необходимо пройти полноценную диагностику и лечение у компетентного специалиста.

Симптомы коккобациллярной флоры в мазке у женщин очень многообразны
Симптомы наличия коккобацилл в женском организме
Коккобациллами называются патогенные бактерии, которые напоминают кокки и палочки. Эти микроорганизмы способны вызвать гарднереллез, хламидиоз, бактериальный вагиноз, кольпит. Они могут скрытно присутствовать в организме или вызывать ярко выраженные симптомы:
- неприятные ощущения или зуд во влагалище;
- боли при мочеиспускании;
- обильные выделения с запахом несвежей рыбы или кислого молока;
- болезненный половой акт;
- боли внизу живота;
- нарушения менструального цикла.
Патология иногда принимает хроническое течение с периодическими обострениями. Однако при обнаружении описанных симптомов самостоятельно поставить диагноз без помощи врача-гинеколога невозможно. Только грамотная диагностика сможет подтвердить или опровергнуть наличие заболевания.
Диагностика коккобациллярной флоры
Для диагностики этого нарушения применяется комплекс методов. Вначале врач-гинеколог проводит осмотр больной на кресле, во время которого обычно заметны обильные бели, стекающие к преддверию влагалища. Специалист оценивает их консистенцию, цвет и запах.
Далее обязательно берется мазок на степень чистоты из влагалища и шейки матки. Если в результате анализа будет указано преобладание коккобациллярной флоры, следует посмотреть на количество патогенов:
- до 1% – незначительное;
- до 8% – умеренное;
- до 50% – повышенное;
- больше 50% – обильное.
Скудное содержание коккобацилл не считается патологией. Если же они обнаружены в умеренном количестве и больше, то пациентке могут назначить дополнительные обследования:
- мазок методом ПЦР;
- кольпоскопию;
- УЗИ органов малого таза;
- общий анализ крови и мочи.
Лишь проведя все необходимые исследования, врач может поставить правильный диагноз.
О чем говорит коккобациллярная флора
Если у пациентки выявлены коккобациллы во взятом мазке, это означает, что она страдает венерической болезнью или бактериальным вагинозом. И первое, и второе приводит к серьезному сбою в женском организме. Иногда эти причины сочетаются и усугубляют друг друга. Выявить многие коккобациллы, в частности, хламидии, часто бывает возможно только при помощи ПЦР-исследования.
Однако бактериальный вагиноз можно диагностировать по обычному мазку на флору. Его характерный признак – наличие патологических клеток в анализе, что вызывается уменьшением содержания лактобактерий. В результате они заменяются другими микроорганизмами, например, гарднереллами. Лейкоциты при этом заболевании обычно отсутствуют вовсе или присутствуют в незначительном количестве.

Диагностировать коккобациллярную флору в мазке у женщин может только врач
Нарушенный баланс микрофлоры влагалища способен повлечь за собой тяжелые последствия:
- эндометрит;
- пиелонефрит;
- цистит;
- бесплодие и др.
Поэтому ни в коем случае нельзя тянуть с обращением к врачу. Только специалист сможет подобрать подходящие препараты для борьбы с венерической инфекцией или бактериальным вагинозом и предотвратить возможные осложнения.
Причины появления коккобацилл в мазке
К активному размножению коккобациллярной флоры способно привести множество предрасполагающих факторов:
- частая смена половых партнеров и незащищенные контакты с ними значительно повышают риск заражения венерической болезнью;
- регулярные спринцевания влагалища, которые вымывают со слизистой не только вредные, но и полезные для здоровья микроорганизмы;
- внутриматочная спираль (в некоторых случаях провоцирует бактериальный вагиноз);
- оральные контрацептивы – несмотря на то, что принятие этих препаратов сегодня – норма, они способны нарушить гормональный фон, что создает благоприятные условия для развития коккобацилл;
- антибиотики, которые негативно сказываются на соотношении «хороших» и «плохих» микроорганизмов, особенно при длительном приеме;
- тяжелые заболевания, хирургические вмешательства, ослабляющие иммунитет, в результате чего снижаются защитные функции половой системы;
- иммуносупрессивная, гормональная, лучевая терапия – подавляют способность организма противостоять инфекциям;
- ежедневные прокладки и синтетическое белье – при постоянном ношении вызывают раздражение слизистой, что нарушает ее естественный защитный барьер.
Также коккобациллярная флора часто встречается у женщин во время беременности и при менопаузе. Объясняется это изменением кислотности влагалища, что провоцирует развитие патологии. Однако во многих случаях точную причину заболевания установить не удается.
Лечение
Далеко не всегда коккобациллярная флора требует серьезного вмешательства. Если у девочки или небеременной женщины в мазке были выявлены гарднереллы, но при этом симптомы болезни отсутствуют, то такое состояние не нуждается во врачебном вмешательстве. Обязательно пролечиться от вагиноза нужно лишь в нескольких случаях:
- перед постановкой внутриматочной спирали;
- перед гинекологическими хирургическими вмешательствами;
- при беременности.
Лечение коккобациллярной инфекции в мазке подбирается индивидуально
При этом нарушении очень важно выявить причину и по возможности устранить ее. Врач может назначить лечебное питание, включив в него молочнокислые продукты и витамины. В более запущенных случаях показаны пробиотики, благотворно влияющие на микрофлору.
Инфекции, передающиеся половым путем, подлежат лечению всегда. Обычно для этого применяется комплексный подход:
- подавляются патогенные микроорганизмы;
- восстанавливается микрофлора с помощью лактобактерий;
- на заключительном этапе назначаются средства для повышения иммунитета.
Женское здоровье очень уязвимо и требует трепетного и внимательного отношения. Лишь регулярные посещения врача помогут вовремя выявить проблемы и быстро устранить их. С помощью современных лекарств можно полностью восстановить нормальную микрофлору и забыть о коккобациллярной инфекции навсегда.
Видео


* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Коккобациллярная флора в мазке, что это такое?

Коккобациллы являются следствием возникновения у женщины половых инфекций или развития бактериального вагиноза. Также такие бактерии могут присутствовать в кале, что в скором времени приведет к появлению дисбактериоза.

| Прием гинеколога с высшей категорией | 1000 руб. |
| Консультативный прием врача по результатам анализов, по результатам УЗИ | 500 руб. |
| Расширенная кольпоскопия | 1500 руб. |
| Амино-тест на бактериальный вагиноз | 300 руб. |
| Медикаментозный аборт (все включено) | 4500 |
| Запись по телефону: 8-800-707-15-60 (бесплатный звонок) |
| *Клиника имеет лицензию на удаление новообразований |
Коккобациллы — что это такое?
Коккобациллярная флора представляет собой наличие определенного рода бактерий, которые объединяются в 2 подвида — это бациллы и кокки. К ним можно отнести хламидии и возбудителей болезни — гарднереллеза.
Нарушение баланса флоры половых органов происходит по причине увеличения количества коккобацилл. Когда это связано с бактериями, которые распространяются половым путем, то развивается бактериальный вагиноз, поражающий сотни миллион женщин на земле.
Кокки до определенного момента являются полезными микроорганизмами, но если полиморфная флора нарушена, увеличена щелочная среда влагалища, то исчезает защита и болезнетворные бактерии начинают активно распространяться по половым органам, ухудшая самочувствие пациентки.
Появление кокков во влагалище женщины может быть спровоцировано различными факторами, представленными:
- половыми инфекционными заболеваниями;
- игнорированием правил личной гигиены;
- ослаблением иммунной системы;
- аллергическими реакциями;
- длительными приемами антибиотиков;
- гормональными нарушениями;
- мастурбация грязными руками и прочее.
Оптимальное соотношение коккобациллярной флоры в женском организме
Контрольный мазок берется при каждом плановом посещении гинеколога, либо же при наличии болезненных симптомов половой системы. Благодаря такому анализу определяется количество палочки кокков в выделениях.
Полученные анализы можно разделить на 3 вида:
- В слабокислой среде показатели рН не превышают 5,0.
- Умеренное значение для нейтральной среды – рН 7,0.
- Щелочная среда характеризуется показателями рН более 7,5.
Если же полученные результаты не соответствуют статистическим данным, то речь идет о возникновении грамположительных кокков, которые разрушают микрофлору влагалища и ведут к ухудшению репродуктивной системы пациентки.
Когда смешанная флора в мазке приближается по показателям к щелочной, тогда можно вести речь о развитии дисбактериоза, по причине запущенного воспаления половых органов.
Внимание: размножение коков часто является распространенной причиной бесплодия, а потому нужно не затягивать поход к гинекологу (при появлении специфических выделений и болей в области яичников).
Кокки при беременности
Женщины в период вынашивания ребенка должны регулярно контролировать уровень микрофлоры, показания рН в щелочной среде. При увеличении палочек кокков могут возникнуть различные нарушения и осложнения, которые чреваты замиранием плода и самопроизвольным выкидышем.
В некоторых случаях воспалительный процесс в запущенной стадии может перейти на прямую кишку, маточную область, вызывая серьезные отклонения в репродуктивной сфере женского организма.
Дополнительная диагностика
При появлении симптомов нарушения функции половой системы (зуд и жжение во влагалище, обильные выделения темного окраса со специфическим запахом, боли в нижней части живота) важно незамедлительно обратиться к гинекологу для осмотра и лечения заболевания.
Первым делом проверяется микрофлора женщины, делается три контрольных мазка:
- свод влагалища;
- канал шейки матки;
- уретра.
Образцы наносятся на специальное стекло и отправляются в лабораторию. Палочки кокковой и бациллярной флоры тщательно изучены, а потому не будет проблем с их идентификацией.
При выявлении коккобациллярной флоры для дополнительных исследований может понадобиться кровь и моча. Только после проведения комплексного исследования удастся определиться с разновидностями кокков и бацилл, населяющих слизистую влагалища, а также установить их количество и наличие сопутствующих болезней.
Применяемые препараты и схемы лечения кокковой и бациллярной флоры
Курс лечение состоит из приема противобактериальных средств, антибиотиков, иммуномодуляторов. В период беременности медикаментозные препараты подбираются индивидуально, дабы избежать негативного влияния лекарственных компонентов на развивающийся организм.
Важно отметить, что при наличии коккобациллярной инфекции можно гарантировано говорить о заражении полового партнера женщины, а потому лечить их нужно обеих.
Для устранения болезни специалисты назначают Метронидазол, совместно можно применять гель и мазь с клиндамицином. Эффективность такие препаратов – 95%, они являются более безопасными по сравнению с таблетированными аналогами.
В некоторых случаях для лечения дисбактериоза достаточно скорректировать питание, ввести в рацион больше растительной продукции, кисломолочных изделий среднего процента жирности.
В качестве вспомогательного средства могут назначаться пробиотики – «Линекс», «Бифидумбактерин», «Лактобактерин», «Трилакт». Для улучшения состояния иммунной системы нужно принимать поливитаминные комплексы, употреблять в пищу больше овощей, ягод и фруктов.
В списке народных средств, которые могут подавить распространение патогенной флоры можно выделить:
- Спринцевание травяными отварами – ромашка, календула, чистотел. Выполнять процедуру не более 5-7 дней, обязательно перед началом сеанса проконсультироваться с доктором.
- Вагинальные свечи с облепиховым маслом и другими эфирными экстрактами можно приобрести в аптечном пункте, состав продуктов считается безопасным, оказывает положительное влияние на улучшение функциональности репродуктивных органов.
- Лечебные тампоны с маслом облепихи, медом, чистотелом – можно приготовить в домашних условиях, однако, перед их применением важно провести информативную беседу с лечащим врачом.
Во избежания рецидива необходимо тщательнее уделять внимание гигиене половых органов, пересмотреть средства, которые могут вызвать нарушение кислотности микрофлоры.
При половых актах нужно пользоваться презервативами, избегать случайных половых связей, регулярно проходить профилактические осмотры у гинеколога. Нельзя заниматься самолечением во избежания серьезных осложнений в репродуктивной системе женщины.
Коккобациллярная флора далеко не всегда свидетельствует о серьезных заболеваниях и патологических изменениях, поэтому при выявлении каких-либо отклонений от нормы не стоит впадать в панику.
Выводы
Помните, что своевременная диагностика, медикаментозная и народная терапии способны справиться с этим недугом. А вот самостоятельное лечение приведет к хроническим патологиям.
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Бактериальный вагиноз (Дисбактериоз влагалища, Гарднереллёз, Bacterial vaginosis)
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бактериальный вагиноз: причины появления, симптомы, диагностика и способы лечения.
Определение
Бактериальный вагиноз — это инфекционное полимикробное заболевание, связанное с изменением микрофлоры влагалища, при котором происходит значимое уменьшение количества или полное исчезновение палочек Додерлейна (лактобактерий) и их замещение факультативными анаэробными микроорганизмами и/или возбудителем гарднереллеза. Увеличение уровня лейкоцитов в вагинальном отделяемом и признаки воспаления стенок влагалища могут отсутствовать.
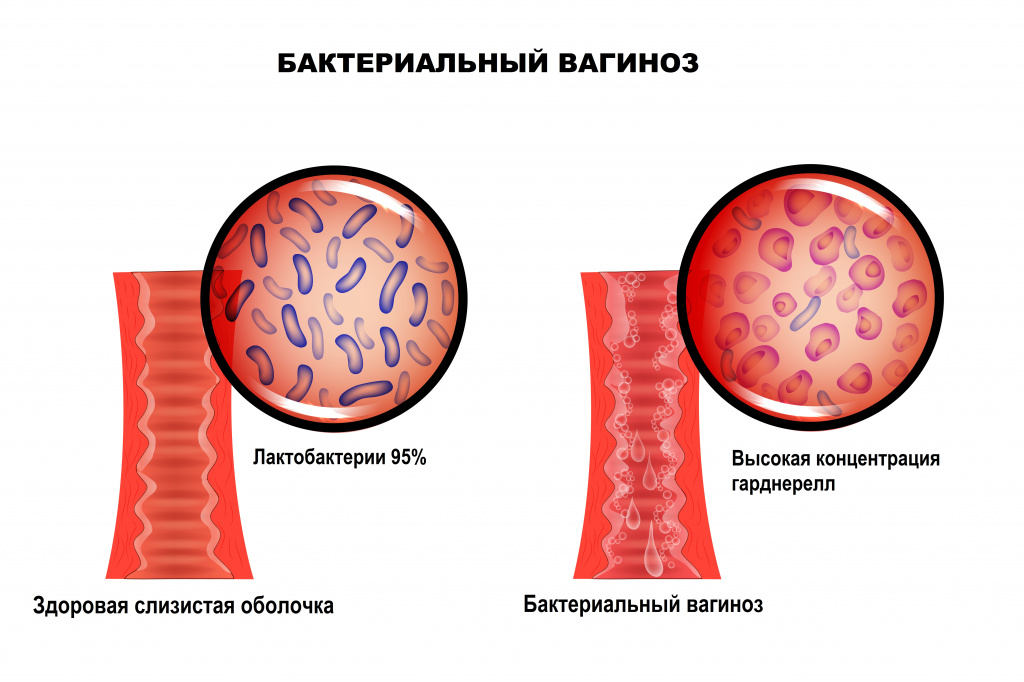
Отличительной особенностью заболевания является отсутствие какого-либо одного конкретного возбудителя. Микрофлора, приходящая на смену лактобактериям, может быть различной и чаще всего представлена условно-патогенными бактериями. Кислотность среды влагалища смещается в сторону ощелачивания. При нарушении экосистемы влагалища формируется хорошо структурированная полимикробная пленка (биопленка – форма микробных сообществ), покрывающая вагинальный эпителий и состоящая из анаэробных бактерий, что приводит к рецидивирующему течению бактериального вагиноза. В биопленках бактерии защищены от компонентов врожденного и приобретенного иммунитета.
В норме ведущее место (95%) в вагинальном микробиоценозе занимают палочки Додерлейна, продуцирующие перекись водорода и молочную кислоту.
Они поддерживают постоянство богатой кислородом кислой рН-среды и играют роль местных факторов защиты. В случае нарушения защитных механизмов патогенные или условно-патогенные микроорганизмы транзиторной или факультативной флоры прикрепляются к клеткам влагалищного эпителия с последующим размножением и повреждением тканей.
Бактериальный вагиноз является наиболее частой причиной патологических вагинальных выделений у женщин репродуктивного возраста, однако иногда он может наблюдаться и у девочек до менархе, и у женщин в период менопаузы.
Причины появления бактериального вагиноза
Предрасполагающие факторы, ведущие к развитию бактериального вагиноза:
- использование антибактериальных препаратов;
- длительное применение внутриматочных контрацептивов;
- ношение синтетического нижнего белья, злоупотребление прокладками на каждый день и тампонами, которые препятствуют проникновению кислорода;
- длительный прием антибиотиков;
- хронические заболевания кишечника и другие состояния, вызывающие дисбактериоз;
- использование пероральных контрацептивов;
- перенесенные ранее воспалительные заболевания урогенитального тракта;
- нарушение гормонального статуса, сопровождающееся нарушением менструального цикла, преимущественно по типу олигоменореи или аменореи;
- атрофия слизистой оболочки влагалища;
- снижение иммунитета;
- воздействие малых доз ионизирующего излучения;
- стрессовые воздействия на организм.
Классификация бактериального вагиноза на основании микроскопического исследования:
- Компенсированный бактериальный вагиноз — количество лактобактерий снижено, что является фактором риска заселения влагалища патогенными микроорганизмами.
- Субкомпенсированный — низкий уровень лактобактерий и растущее число условно-патогенных микроорганизмов.
- Декомпенсированный — в мазке выявляются условно-патогенные микроорганизмы, лактобактерии отсутствуют, выражены клинические симптомы бактериального вагиноза.
У большинства женщин бактериальный вагиноз протекает бессимптомно и может быть обнаружен случайно во время рутинного осмотра и взятия мазка.
Интенсивный рост факультативной флоры, образование патологических биопленок сопровождается появлением влагалищных выделений с характерным неприятным запахом.
Острый бактериальный вагиноз проявляется выделениями из влагалища, имеющими серовато-белый цвет, однородную консистенцию, неприятный «рыбный» запах; болезненностью во время половых актов; дискомфортом, зудом и жжением в половых органах (могут быть выражены слабо либо отсутствовать); болезненностью, резью при мочеиспускании, болью внизу живота в надлобковой области (редко).
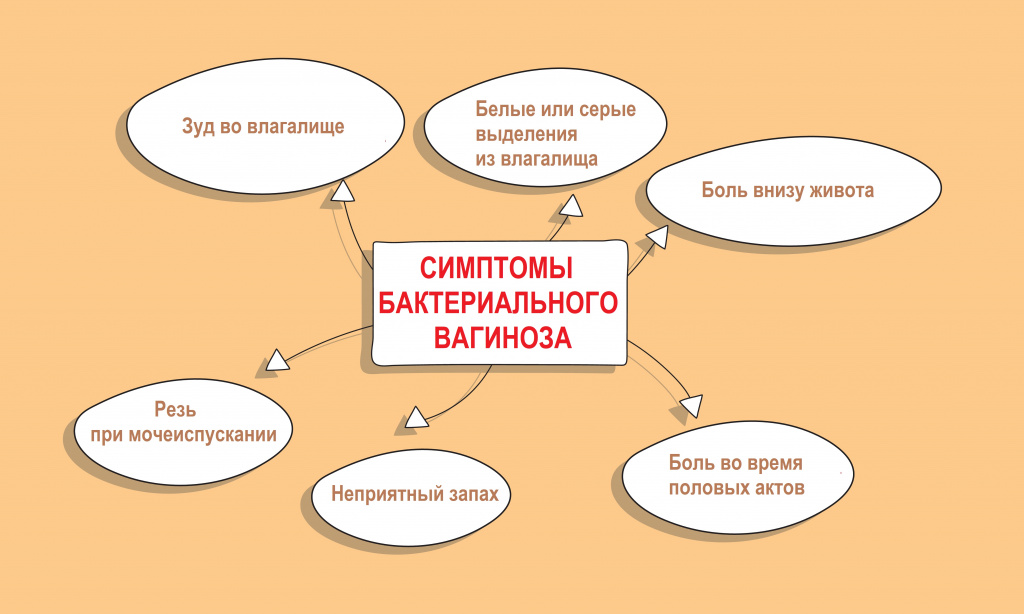
Хронический бактериальный вагиноз — это непрерывное течение заболевания более 2-х месяцев, несмотря на проводимое лечение. Как правило, он сочетается с нарушением гормонального фона и атрофией слизистой оболочки влагалища.
Диагностика бактериального вагиноза
При постановке диагноза у врача есть четыре критерия, которыми он пользуется. Наличие у пациентки трех из них говорит в пользу бактериального вагиноза.
- Наличие гомогенных беловато-серых выделений, равномерно распределяющихся по стенкам влагалища.
- Показатель кислотности при pH-метрии сдвигается в щелочную сторону, повышается уровень влагалищного рН >4,5.
- Положительный аминовый тест с 10% раствором гидроокиси калия (усиление специфического запаха гнилой рыбы) — определение летучих аминов.
- Обнаружение в нативных мазках и/или в мазках по Граму «ключевых клеток», т. е. клеток эпителия влагалища с плотно прикрепленными к их поверхности грамвариабельными микроорганизмами. Лейкоциты в этих мазках содержатся в пределах нормы, что говорит об отсутствии воспаления, а уровень лактобактерий снижен вплоть до полного отсутствия.
Микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму. Материалом для оценки состояния флоры влагалища служат гинекологические мазки (отделяемое наружных половых органов, уретры, влагалища, шейки матки, полости матки).
Микроскопическое исследование окрашенного нативного мазка проводят при диагностике инфекционно-воспалительных заболеваний мочеполовых путей; легких; ЛОР-органов; глаз; кожи, мягких тканей и др. Возможно применение данного теста в качестве дополнительного исследования к посевам на анаэробную инфекцию.


