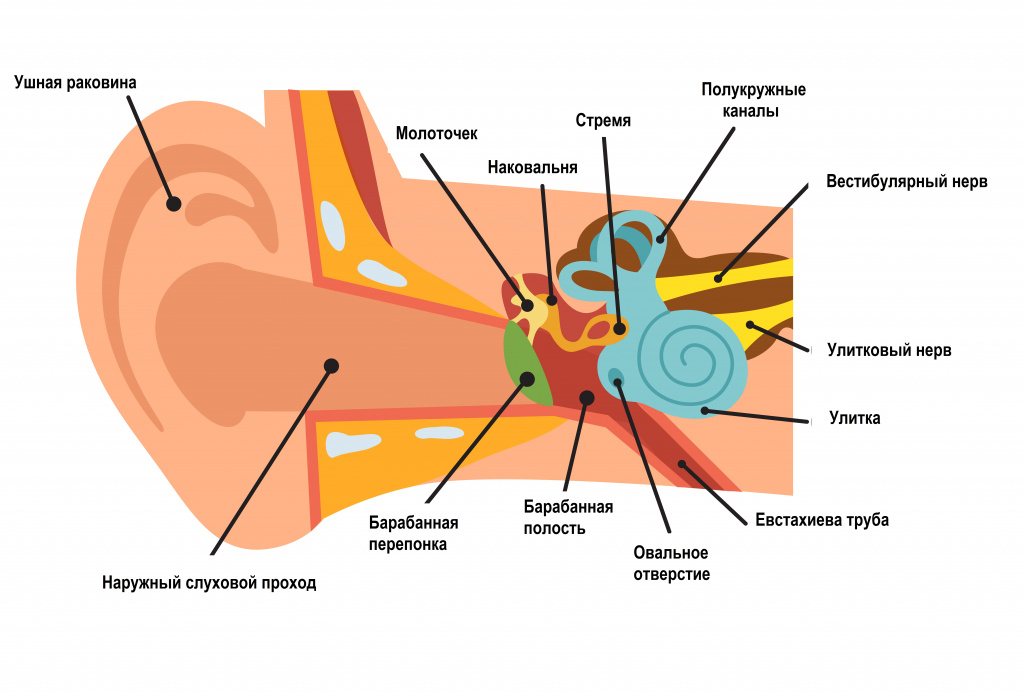
Заложенность уха
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Заложенность уха: причины, диагностика и способы лечения.
Определение
Заложенность уха или ушей возникает как из-за нарушения звуковосприятия и характеризуется различными ощущениями, в числе которых могут быть глухота, чувство сдавливания и тяжести, слишком сильное звучание собственного голоса. Заложенность уха, независимо от причин ее возникновения, тяжело переносится пациентом и, как правило, требует помощи специалиста.
Разновидности заложенности уха
Заложенность одного или обоих ушей может сопровождаться болью, покалыванием, шумом или звоном в ушах, головокружением. В некоторых случаях заложенность исчезает после акта глотания.
Опасным симптомом считается заложенность уха с присоединением повышенной температуры тела, головной боли, выделений из уха (гнойных или кровянистых), ощущения инородного тела.
Заложенность уха не всегда свидетельствует о патологическом процессе. Такое состояние может быть вызвано попаданием в ухо воды, перепадом давления во время воздушного перелета или погружения на глубину. Иногда слишком сильное и неправильное высмаркивание одновременно из двух носовых ходов приводит к закладыванию уха (ушей), что связано с повышением давления в средней камере уха вследствие резкого поступления воздуха из евстахиевой трубы. Прием некоторых лекарственных препаратов (антибиотиков, психотропных веществ) оказывает токсическое действие на ухо, провоцируя развитие заложенности и тугоухости.
Заболевания, при которых может развиться заложенность уха
Серная пробка, закупорившая слуховой проход. Попытки удалить ушную серу самостоятельно при помощи подручных предметов значительно увеличивают вероятность проталкивания пробки глубже в ухо и налипания серы на барабанную перепонку (при этом повышается риск травмирования барабанной перепонки, что ведет к полной или частичной потере слуха). В этих случаях состояние заложенности в ушах сопровождается мучительной болью, шумом, головокружением и тошнотой.
Микотическое, или грибковое, поражение наружного слухового прохода. Инфицирование грибами может осложняться сужением или закупоркой слухового прохода с появлением чувства заложенности ушей. Усугубляют процесс распространения грибков в ухе слуховые аппараты, наушники-вкладыши, а также воспалительные заболевания уха. Основные признаки заболевания – зуд, заложенность уха и вызванная ею тугоухость, усиление в больном ухе звука собственного голоса.
Повреждение наружного слухового прохода и структур среднего уха могут сопровождаться нарушением слуха и заложенностью. Кровотечение и формирование кровяного сгустка, который закупоривает слуховой проход, приводят к ухудшению звукопроводимости. Кроме того, возможна травма барабанной перепонки во время чистки слухового прохода, резкого перепада давления, сильного удара по наружному уху. При этом возникает резкая боль, которая сменяется заложенностью, звоном, шумом и нарушением слуха.
Острые воспалительные заболевания сопровождаются отеком, а иногда и образованием гнойного содержимого. Они могут приводить к заложенности уха и тугоухости. В частности, при отите среднего уха (тимпаните) в воспалительный процесс вовлекаются барабанная полость и слуховая труба. Отек, сужающий просвет слуховой трубы, и нагноение мягких тканей вызывают заложенность уха и нарушение слуха. Как правило, инфекция проникает внутрь этой стерильной полости из евстахиевой трубы, которая напрямую связана с носоглоткой.
У детей первого и второго года жизни острый отит может возникнуть при попадании грудного молока или молочной смеси в носоглотку во время срыгивания.
У детей более старшего возраста отит среднего уха и заложенность могут быть вызваны воспалением аденоидов – лимфоидной ткани, отвечающей за местный иммунитет носоглотки и закрывающей отверстия слуховых труб в носоглотке. Анатомическая близость аденоидов и слуховой трубы обеспечивает быстрый переход инфекции из носоглотки в уши. Кроме того, увеличенные аденоиды могут перекрывать собой отверстия слуховой трубы, что вызывает чувство заложенности.
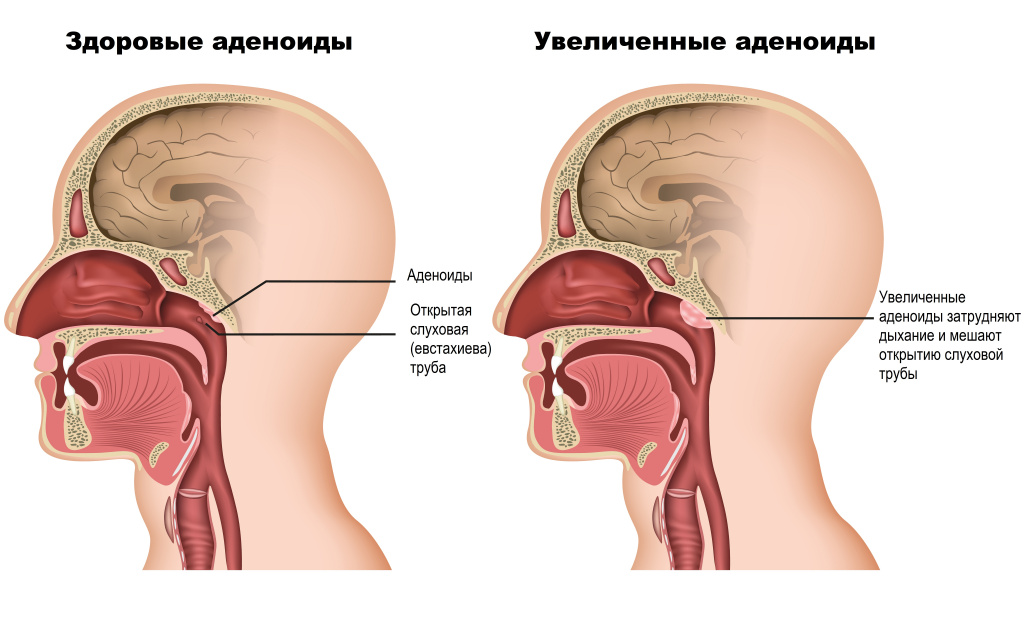
Аллергические реакции также могут приводить к острому воспалению и отеку среднего уха.
Отит наружного уха характеризуется воспалением наружного слухового прохода. Заложенность в ухе в этом случае возникает из-за отека тканей слухового прохода.
Если заболевание вызвано попаданием инородного тела в слуховой проход, то отек и заложенность дополняются картиной сильного раздражения. Пациент жалуется на сильный зуд, боль, чувство распирания, жар в области уха. Боль усиливается при жевательных движениях.
При фурункулезе наружного слухового прохода картина болезни усугубляется замкнутым пространством, где развивается воспалительный процесс. Нарастающая боль в ухе дополняется ее иррадиацией в соответствующую половину головы. Пациент не может лежать на больной стороне. Из-за сильного отека тканей наружного слухового прохода звукопроведение в больное ухо нарушается, возникает чувство заложенности.
К числу анатомических и послеоперационных дефектов, которые вызывают заложенность уха, относятся искривление перегородки носа, сужение носового хода вследствие гипоплазии крыльев носа, стеноз наружного клапана носа.
Нарушение носового дыхания ведет к частому появлению насморка, инфицированию носовых пазух и, как следствие, к переходу воспалительного процесса в слуховую трубу.
Заложенность уха в этих случаях появляется на стороне узкого носового хода. Такие же последствия возникают после операций в области носа.
Нейросенсорная тугоухость возникает из-за поражения какого-либо участка слухового нерва. Чаще всего это необратимое явление, симптомы которого включают нарушение равновесия, головокружение, тошноту, заложенность и шум в ухе, плохое восприятие низких звуков. Причинами нейросенсорной тугоухости могут быть перенесенные инфекционные и сосудистые заболевания, опухолевые процессы, травмы, токсическое воздействие различных веществ.
Болезнь Меньера – это негнойное заболевание внутреннего уха, которое сопровождается его заложенностью. Увеличение объема лимфы в лабиринте уха ведет к повышению давления и приступам прогрессирующей глухоты, возникновению шума в ушах, внезапного головокружения. В большинстве случаев сначала поражается одно ухо. Начинается заболевание либо с приступов головокружения, либо с ухудшения слуха, который между приступами полностью восстанавливается. Однако через несколько лет потеря слуха становится необратимой.
Миофасциальный болевой синдром, заболевания височно-нижнечелюстного сустава. Пациенты с миофасциальным болевым синдромом, который связан с нарушением деятельности жевательной мускулатуры и ограничением подвижности нижней челюсти, также могут жаловаться на заложенность уха. Кроме того, заболевание сопровождается головными и лицевыми болями, затрудненным открыванием рта, щелканьем в области височно-нижнечелюстного сустава.
Первопричиной синдрома служит спазм жевательных мышц. Сходную клиническую картину дают также заболевания самого сустава, вызванные нарушениями прикуса.
Атеросклероз сосудов головного мозга, подъем артериального давления. Заложенность в ушах при поражении или сужении сосудов объясняется ухудшением кровоснабжения всех тканей, а также нарушением кровообращения в области внутреннего и среднего уха.
Вазомоторный ринит, или насморк при беременности возникает под влиянием гормональных сдвигов и характеризуется нарушением тонуса сосудов и выделением слизистого секрета. При аллергическом рините клиническая картина заболевания почти такая же, но провоцирующим фактором служат не гормоны, а специфический аллерген. Отек слизистой оболочки и сужение носовых ходов приводят к нарушению проходимости слуховой трубы и вызывают заложенность уха.
Опухоли в области слухового прохода, слуховой трубы и внутреннего уха – наиболее грозная причина возникновения заложенности уха. В их числе следует назвать холестеатому – опухолевидное образование, которое состоит из клеток эпидермиса, пропитанных холестерином. Холестеатома отличается медленным, но неуклонным ростом. Образуясь в среднем ухе, она может распространяться на наружное и внутреннее ухо, вызывая заложенность и чувство тяжести в ухе, гнойные выделения, отек и покраснение ушной раковины.
К каким врачам обращаться при заложенности уха
При возникновении заложенности уха следует обратиться к оториноларингологу. В дальнейшем может понадобиться консультация терапевта , педиатра , гинеколога , невролога, кардиолога, аллерголога.
Диагностика и обследования при заложенности уха
Для диагностики заболевания, которое вызвало заложенность уха, необходим внимательный опрос пациента, осмотр наружного уха и слухового прохода до барабанной перепонки, аудиометрическое исследование. Инфекционную природу заболевания определяют на основе клинической картины, данных отоскопии и посева отделяемого.
Бактериологическое исследование отделяемого из уха с целью выделения и идентификации этиологически значимых микроорганизмов − возбудителей наружного и среднего отита − с определением чувствительности выделенных патогенов к стандартному спектру антимикробных препаратов (антибиотиков, АМП) и бактериофагам.
Заложены уши при простуде? Снять и вылечить заложенность поможет ЛОР-врач
Заложенность уха при простуде не является заболеванием, пока не возникла боль. Во время простуды евстахиевы трубы пережимает отёкшая слизистая носоглотки, затрудняется дыхание через нос, повышается давление в среднем и внутреннем ухе. Барабанная перепонка прогибается наружу и нарушается траектория отражения звуковых волн, отсюда возникает ощущения заложенности уха во время болезни. Симптоматика усиливается по утрам из-за скопления слизи в носоглотке.
Заложенность без боли следствие:
- ОРВИ, если недолеченная простуда не спровоцировала нагноения;
- побочного действия противопростудных препаратов – расширение сосудов, нарушение жидкостного обмена, защемление нервных окончаний;
- аллергической реакции на возбудителя простудной болезни;
- переохлаждения.
Заложенное ухо при простуде – это симптом, что нужно начать лечение основного заболевания, пока на фоне не произошло осложнение болью.
Как снять заложенность уха при простуде
Заложенность не является болезнью. Начать лечение заложенности уха без боли после простуды можно и в домашних условиях, облегчив самочувствие до посещения отоларинголога.
Лечение простудных заболеваний включает:
- промывание носовых проходов;
- сосудосуживающие капли;
- капли в уши, но их нужно использовать только по рекомендации врача;
- упражнения;
- витаминные комплексы.
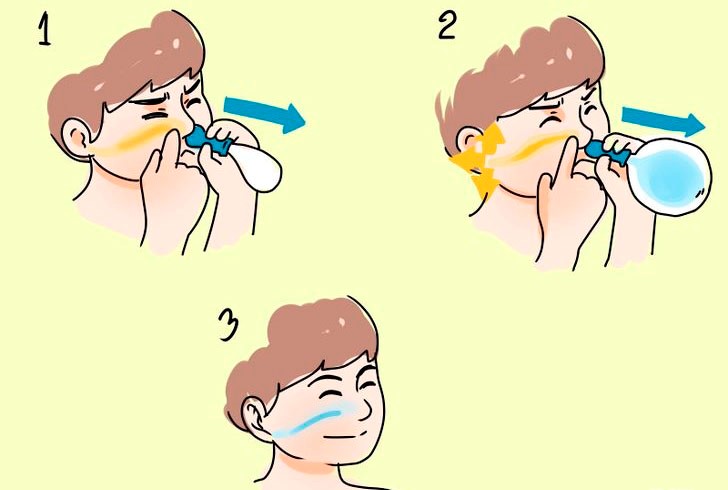
Промывание применяется при наличии слизи в носу. Нельзя при нагноениях в носу, ушах, аллергии, серной пробке. В таких случаях это должен делать ЛОР. Неверный расчёт давления струи, температуры жидкости может привести к разрыву барабанной перепонки серной пробкой или другим серьезным последствиям. Перед закапыванием носа, желательно промыть его аптечным раствором морской соли. Концентрацию раствора из поваренной соли рассчитывает ЛОР, исходя из кислотности, прочности сосудов. Применять можно только йодированную соль, обычная каменная разъедает слизистую.
Перед первым применением назальных капель желательно провести аллергопробу: закапать в 1 ноздрю 1 каплю, ждать 15 минут. Аллергия на назальные аэрозоли, спреи может привести к летальному исходу – отёчность грозит перекрытием дыхательных путей, отёкшей слизистой. Ушные капли рассчитаны на лечение того или иного ЛОР-заболевания. Для их эффективного применения необходимо ознакомиться с инструкцией на упаковке и обладать точной информацией о наличии данного заболевания. Такие препараты рекомендуется применять по назначению отоларинголога.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Физиопроцедуры противопоказаны при высокой температуре. Можно делать ингаляции на травах с добавлением соды, такой способ терапии способствует отхождению слизи. Нельзя при скоплении мокрот в дыхательных путях. Детям до 12 лет в травяные отвары нельзя добавлять соду. Для ингаляций оптимально применять травы: мать-и-мачеха, ромашка, календула, шалфей.
Без рекомендации ЛОР-врача не стоит самостоятельно делать разогревающий массаж шейного отдела или тёплый компресс, особенно стоит избегать спиртовых растворов.
Витамины – дополнение к основному лечению. Кроме иммуноукрепляющего витамина C, необходимы биоактивные вещества для стабилизации обменных процессов, обеспечения стабильной работы эндокринной системы. Рекомендуется принимать витаминные комплексы.
Антибиотики оптимальны только при бактериальных возбудителях – 10% от простудных болезней. Лечение антибактериальными препаратами проводится в комплексе с иммуновосстанавливающей терапией.
Как правило, ощущение заложенности в ушах исчезает после окончания инкубационного периода вируса, вызвавшего простудную болезнь. В зависимости от природы возбудителя 4-7 дней. При простуде не стоит заниматься самолечением. Неправильная терапия и отсутствие контроля могут стать причиной серьезных осложнений. Отоларинголог с большим опытом в клинике Доктора Зайцева поможет вам быстро избавиться от дискомфорта. Врач проведет диагностику и предложит оптимальную схему лечения в зависимости от симптомов заболевания и особенностей здоровья пациента.
Воспаление уха в летний период
Лето – благоприятный сезон для развития ушных инфекционных заболеваний. Воспаления уха часто омрачают каникулы и отпуск.

4.50 (Проголосовало: 2)
- Основные причины воспаления уха летом
- Наиболее частые отиты, развивающиеся летом
- Первые симптомы воспалительного процесса
- Диагностика
- Лечение
- Консервативное лечение
- Антибиотики в лечении
- Хирургическое лечение
- Лечение отита у детей
- Профилактика воспаления ушей у детей в лагере и на даче
- Ушные капли
- Прогревание уха
Наступает летний сезон отпусков, поездок на дачу и заграницу. Кажется, все болезни прошли вместе с холодным временем года, но это не так. Лето – благоприятный сезон для развития ушных инфекционных заболеваний.
Основные причины воспаления уха летом
Обострение отита летом связано с частым переохлаждением из-за перепадов температур на улице и в кондиционируемых помещениях. Купание в загрязненных водоемах также способствует проникновению инфекции в наружный слуховой проход и в полость среднего уха при нарушенной целостности барабанной перепонки. Кроме этого, в летний, жаркий период складывается более благотворная среда в наружном слуховом проходе для роста и размножения грибковой флоры. Так как человек больше потеет, в наружном слуховом проходе становится влажно, меняется кислотно-основное равновесие на поверхности кожи слухового прохода, и она становится уязвима для проникновения инфекции.
Еще один важный фактор – это неправильный туалет ушей. При попадании воды в ухо, действия человека могут привести к травматизации кожи наружного слухового прохода. Также на появление острых и хронических средних отитов влияют авиаперелеты. При полете возникают резкие перепады давления, что, при наличии незначительного воспаления в полости носа, даже простого насморка, ведет к развитию отека и дисфункции слуховой трубы. Так как слуховая труба не справляется с выравниванием давления в полостях среднего уха и окружающей среды, то возникает отрицательное давление в барабанной полости, что ведет к отеку её слизистой оболочки и развитию заболевания.
Выделим основные причины обострения отита летом:
- переохлаждение;
- купание в грязных водоемах;
- обильная потливость;
- неправильный туалет ушей;
- авиаперелеты.
Наиболее частые отиты, развивающиеся летом
- наружный отит;
- острый катаральный средний отит;
- экссудативный средний отит;
- гнойный средний отит;
- обострение хронического гнойного среднего отита.
Первые симптомы воспалительного процесса
зуд в наружном слуховом проходе;
Диагностика
Диагностика любого отита начинается с осмотра врача. Далее проводится эндоскопия уха, обязательная эндоскопия полости носа и носоглотки, так как ухо необходимо исследовать как стороны слухового прохода, так и со стороны устья слуховой трубы.
Также выполняется исследование слуха – аудиометрия, которое всегда дополняется проведением тимпанометрии. Тимпанометрия оценивает подвижность перепонки, слуховых косточек, проходимость слуховой трубы и может показать, есть ли жидкость за барабанной перепонкой. Такое исследование проводится только тогда, когда нет перфорации в барабанной перепонке.
Если у пациента наблюдаются вестибулярные нарушения, то это значит, что средний отит осложнился лабиринтитом (воспаление внутреннего уха), – проводится комплексное исследование вестибулярного анализатора (вестибулометрия).
При любом виде отита необходимо взять посев из уха и полости носа на флору и чувствительность к антибиотикам. Эта информация нужна врачу для назначения более эффективной терапии.
Лечение
Консервативное лечение
При наружном или катаральном среднем отите лечение в большинстве случаев будет консервативным, но оно часто требует проведения процедур:
- туалет наружно слухового прохода при наружном типе заболевания;
- катетеризацию слуховых труб;
- продувание слуховых труб по Политцеру;
- пневмомассаж барабанной перепонки.
Все процедуры проводятся исключительно врачом.
Антибиотики в лечении
Если болезнь в начальной стадии развития, когда есть небольшая дисфункция слуховой трубы, то антибиотики не назначаются. В остальных случаях отит требует назначения антибактериальных препаратов. А в случае грибкового отита назначаются противогрибковые препараты, возможно, в сочетании с антибиотиками.
Хирургическое лечение
При необходимости хирургического лечения проводят парацентез или шунтирование барабанной перепонки, которое проводится при экссудативном или гнойном отите. Более сложные операции выполняются при осложнениях острых отитов, либо при их хронической форме. В большинстве случаев болезнь лечится консервативно, а хирургическое лечение выполняется строго по назначению врача.
Отит у детей
Так сложилось, что это заболевание встречается намного чаще у детей, чем у взрослых. Это происходит потому, что у детей чаще бывают аденоиды, закрывающие слуховую трубу. Также слуховая труба у детей короче, чем у взрослых, что способствует быстрому проникновению воспалительного процесса в полость среднего уха, в том числе, при неправильном кормлении. Также дети могут повредить наружный слуховой проход и занести туда инфекцию.
Лечение отита у детей
Для лечения воспалительного процесса в ухе у детей показано комплексное обследование. Необходимо провести эндоскопию полости носа, посмотреть носоглотку на наличие аденоидов, так как, если причина болезни в аденоидах, то эффект от лечения будет недолгим – рецидив наступит достаточно быстро.
Дети часто подвержены простудным заболеваниям, поэтому лечить ребенка нужно под наблюдением лор-врача. Неправильное лечение отита ведет к развитию хронического гнойного среднего или адгезивного отита, что может стать причиной необратимого снижения слуха.
Профилактика воспаления ушей у детей в лагере и на даче
Детям обязательно посещение отоларинголога для осмотра носоглотки один раз в год. Поэтому, если ваш ребенок часто болеет отитом или страдает от заложенности носа, перед отправкой в лагерь или на дачу проконсультируйтесь с лор-врачом.
Чтобы уберечь ребенка от этого заболевания, необходимо ограничить его от купания в грязных водоемах. Не допускать переохлаждения. Если ребенок все-таки заболел, лучшим решением будет отвезти его на прием к лор-врачу.
Лечение отита дома
Ушные капли
В зависимости от формы и локализации воспаления уха назначаются различные по действию ушные капли. Капли, которые назначают при наружном отите, могут содержать ототоксичные антибиотики. При перфорации в барабанной перепонке ототоксичный препарат, попадая в барабанную полость, проникает и во внутреннее ухо, из-за чего человек может потерять слух.
Кроме того, капли для лечения наружного и среднего отита могут вызвать раздражающий эффект и усиление болевой симптоматики, когда попадают в полость среднего уха.
Поход в аптеку за средством «чтобы в ухе не стреляло» – неправильная и опасная тактика.
Важно помнить, что для каждого из видов отита есть свой спектр препаратов, который применим только для него. Поэтому первым делом необходимо обращаться к врачу, а самостоятельный поход в аптеку и самолечение создает высокий риск нежелательных последствий. Врач проведет диагностику и назначит комплексное лечение.
Прогревание уха
Проводить прогревания дома не рекомендуется, как и лечить другие лор-заболевания без консультации врача. Любое прогревание способствует усилению воспаления, а не снимает его. Распространенное самолечение фито-свечами тоже очень сомнительный метод, который часто наносит больше вреда здоровью, чем пользы.
Самолечение – это неправильно и опасно. Острые отиты дают много опасных осложнений, вероятность потерять слух, хронизацию процесса. Поэтому лечение стоит доверить врачу.
Профилактика воспаления уха в отпуске
Кроме основных советов избегать резкого перепада температур, переохлаждения, купания в грязных водоемах, людям, имеющим проблемы с носовым дыханием, рекомендуется вовремя его вылечить, так как отек и затрудненное носовое дыхание способствуют развитию воспаления в ухе.
Если у вас или члена вашей семьи отит или его признаки, перед отпуском стоит проконсультироваться с лор-врачом. Врач проведет необходимый инструктаж, выпишет ушные капли в зависимости от формы заболевания, порекомендует антибактериальные препараты, а также сосудосуживающие капли в нос для снятия отека с устья слуховой трубы.
Даже при незначительном насморке во время путешествия на самолете, перед взлётом и посадкой, рекомендуется использовать сосудосуживающие капли в нос, что позволит избежать развития осложнений со стороны ушей.
Осложнения
Любое воспаление уха без лечения может вызвать хронизацию процесса, а хронический отит довольно проблематичен в лечении. Одно из опасных осложнений – стойкое снижение слуха.
Нелеченный наружный отит может вызвать развитие фурункула наружного слухового прохода. Это гнойное воспаление, которое может осложниться сепсисом и тромбозом подкожных вен.
Также из наружного уха инфекция может попасть в среднее, а средний отит может осложниться менингитом, абсцессом мозга, мастоидитом.
Как только вы вернетесь из отпуска, необходимо обратиться к врачу, который назначит вам правильное лечение.
Отит: причины, лечение, профилактика
В любое время года можно подхватить такое неприятное заболевание, как отит. Что он из себя представляет? Отит поражает ухо человека и влечёт за собой воспаление составляющих его тканей. Отит подразделяется на наружный, средний и внутренний, причём каждый из этих типов имеет несколько отличные симптомы, позволяющие точно определить заболевание. Конечно, отит нельзя пускать на самотёк: важно вовремя диагностировать его и начать лечение, а также проводить профилактику, чтобы оно и вовсе обошло стороной.
Причины отита
Существует несколько причин, которые способствуют появлению и развитию отита. В их число входят:
- удаление серы из ушей. Так как ушная сера обладает антибактерицидными свойствами, то она не даёт бактериям размножаться и заражать ушную полость, потому нельзя удалять из уха всю серу. Исключение составляют моменты, когда её избыток мешает восприятию звуков;
- переохлаждение;
- повреждения уха;
- попадание воды в слуховой проход;
- наличие у человека заболеваний дыхательных путей и ОРВИ – в таком случае может развиться отит среднего уха как осложнение уже существующей болезни;
- аллергия, мастодит;
- низкий иммунитет.
Типы отита
Существует множество классификаций отита. Во-первых, как уже было сказано, он подразделяется на наружный, средний и внутренний, причём каждый из этих типов имеет свои причины. Также отит делят на:
- грибковый, травматический, вирусный и бактериальный (исходя из того, чем отит вызван);
- хронический и острый;
- гнойный, катаральный и экссудативный.
Подходы к лечению отита в зависимости от его типа также различаются.
Симптомы отита
Для наружного отита характерно ощущение боли при надавливании на ухо. Так как наружный отит причисляется к кожным заболеваниям, то заметить его можно и при обычном осмотре. Также к симптомам может относиться ухудшение слуха и появление гноя.
Для отита среднего уха характерны боль в ухе, головная боль (обычно в области виска), ощущение наличия воды в ухе при экссудативном отите. Также этому подтипу отита присущи частичная потеря слуха, автофония (плохая слышимость своего голоса), шум в голове. Иногда может повышаться температура, но это, скорее всего, вызвано ОРВИ, из-за которого и появляется отит среднего уха. При гнойном отите наблюдается выделение гноя.
При внутреннем отите (лабиринтите) также нарушается слух, появляются головные боли и нарушения вестибулярного аппарата. Этот тип отита наиболее опасен, так как при несвоевременном лечении можно вовсе лишиться слуха.
Диагностика и лечение
Чтобы диагностировать наружный отит, достаточно обычного внешнего осмотра, так как данный тип болезни зачастую заметен невооружённым глазом. Для его лечения применяются антибиотики, капли, мази и противогрибковые/противовирусные препараты. Важно не допустить осложнения наружного отита.
Диагностика среднего отита более сложна. Есть одна «хитрость»: если барабанная перепонка не двигается, когда пациент надувает щёки, то евстахиева труба перекрыта, из чего следует, что, вероятнее всего, это именно средний отит. Также обращается внимание на симптомы, может использоваться анализ крови и томография на компьютере. Для лечения среднего отита используют обезболивающие капли, антибиотики и антисептические средства. Тип антибиотиков выбирает врач, так как употребление некоторых из них может повлечь за собой полную потерю слуха. Кроме того, используются противовоспалительные средства и лекарства, вызывающие заживление барабанной перепонки. Также в зависимости показания можно греть или, наоборот, не греть ухо. В тяжёлых случаях прибегают к хирургическому вмешательству.
Внутренний отит диагностируется с помощью анализа крови и компьютерной томографии, а также при анализе симптомов. При его лечении используются только антибиотики, так как всё остальное уже не может помочь. Иногда прибегают к хирургическому вмешательству.
Профилактика отита
Важно предотвращать переохлаждение организма, беречь уши от повреждений и попаданию в них воды. Также следует заранее лечить заболевания дыхательных путей и ОРВИ, чтобы они не вызвали осложнений. Полезно пить курсы витаминов и не выходить на улицу в холодные периоды без шапки.
Таким образом, отит представляет собой серьёзное заболевание, которое обязательно нужно своевременно диагностировать и правильно лечить. Но лучше всего проводить профилактику данной болезни, чтобы уберечь себя от связанных с ней проблем.
Средний и наружный отит
Отит — это воспаление уха. Различают наружный и средний отит.

Причины отита
Наружный отит возникает в результате проникновения микроорганизмов в кожу наружного слухового прохода; этому способствуют расчесы, повреждения при укусах насекомых, ожоги, отморожения, манипуляции в ухе шпильками, пальцами и т.д.
Причины возникновения среднего отита многообразны, одной из причин развития болезни, которая является лидирующей среди прочих факторов, является заражение человека стрептококковой инфекцией. Следующие по частоте микробы, вызывающие отит – это пневмококки и стафилококки.
Средний отит бывает острым и хроническим.
Острая форма встречается довольно часто, особенно в детском возрасте, протекает тяжело, с сильной болью в ухе, высокой температурой, сопровождается значительным понижением слуха, возможны осложнения со стороны мозговых оболочек и мозга. Острый средний отит вызывают возбудители инфекционных болезней, при которых поражаются верхние дыхательные пути (гриппа, острых респираторных заболеваний, кори, скарлатины и др.). Воспалительный процесс из носоглотки по евстахиевым трубам переходит в барабанную полость. Образующийся гной иногда прорывается через барабанную перепонку и выделяется из наружного слухового прохода. Возникновению острого среднего отита, особенно у детей, способствуют аденоиды, полипы, искривление носовой перегородки.
При хроническом среднем отите в барабанной перепонке сохраняется постоянное отверстие, разрушаются слуховые косточки, слух понижен, а гноетечение время от времени повторяется. Хронический отит опасен, особенно если в ухе образуется так называемый костоеда, постепенно разрушающая кость, и гнойный процесс переходит на внутреннее ухо. В этом случае возникает внутренний отит — лабиринтит.
Симптомы отита
- головокружение;
- тошнота или даже рвота;
- нарушения равновесия;
- неуверенность при ходьбе и др.
При появлении подобных симптомов больной с хроническим отитом должен немедленно обратиться к врачу. Если лечение не проводится своевременно, могут наступить еще более опасные, угрожающие жизни больного внутричерепные осложнения:
- менингит (воспаление мозговых оболочек);
- сепсис (заражение крови);
- абсцесс мозговой ткани.
Нередко больные, десятками лет страдающие хроническим отитом, не связывают с ними появление таких симптомов этих осложнений, как озноб, проливной пот, высокая температура, сильная головная боль, нарушение речи, и не обращаются к врачу, в то время как именно гнойный очаг в ухе является их причиной.
Лечение отита назначает врач. Большое значение имеет правильный уход за больным ухом. При остром среднем отите врач может назначить компрессы, которые уменьшают боль и способствуют рассасыванию воспалительного очага в барабанной полости. Компресс ставят не на ушную раковину, а вокруг нее. В сложенной в несколько слоев марлевой салфетке, смоченной водкой или разведенным пополам с водой камфорным спиртом, проделывают прорезь для ушной раковины. Салфетку закрывают вощеной бумагой или полиэтиленовой пленкой с небольшим слоем ваты и укрепляют бинтом. Компресс меняют каждые 4 часа, у детей чаще, поскольку может возникнуть ожог кожи. Полуспиртовые компрессы чередуют с сухими теплыми повязками. Если самочувствие после лечения отита не улучшается, то в таких случаях врачи нередко производят прокол барабанной перепонки (парацентез), чтобы выпустить гной из полости и уменьшить давление в ней. Больные иногда отказываются от процедуры, опасаясь ухудшения слуха. Эти опасения напрасны: отверстие от прокола затягивается уже в ближайшие дни. Распространенный метод лечения острого среднего отита — введение подогретых до температуры тела лекарственных средств в слуховой проход с помощью пипетки, стерилизованной кипячением в течение 10 мин. Пузырек с лекарством опускают на 2-3 мин. в теплую воду. Больной ложится на бок, больным ухом кверху; после введения лекарства следует полежать 10-15 мин.
Профилактика острого воспаления среднего уха включает прежде всего меры снижения частоты заболеваний верхних дыхательных путей: закаливание организма, занятия физкультурой. Курение и злоупотребление алкоголем могут привести к хроническому воспалению слизистой оболочки дыхательных путей, способствуя тем самым и заболеванию среднего уха. Важную роль в предупреждении острого среднего отита играет также умение правильно сморкаться при остром насморке (необходимо поочередно освобождать от выделений правую и левую половину носа). Если лечение начато вовремя, острое воспаление среднего уха обычно заканчивается полным выздоровлением и восстановлением слуха, но иногда болезнь осложняется воспалением ячеек сосцевидного отростка, а также перегородок между ними — развивается мастоидит. В некоторых случаях болезнь может перейти в хроническую форму.
Лечение хронического воспаления среднего уха нужно проводить систематически; больной должен обязательно находиться под наблюдением врача. В связи с тем, что в барабанной перепонке при этом заболевании сохраняется постоянное отверстие, обострение наступает часто после попадания воды в ухо. Поэтому при купании и мытье головы нужно закрывать ухо ватой, смоченной вазелиновым или другим жидким маслом.
Для сохранения своего здоровья и недопущения развития осложнений, необходимо посетить Лор врача и получить необходимые рекомендации.
Средний отит – симптомы и лечение
Что такое средний отит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ходыревой Натальи Игоревны, ЛОРа со стажем в 5 лет.
Над статьей доктора Ходыревой Натальи Игоревны работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
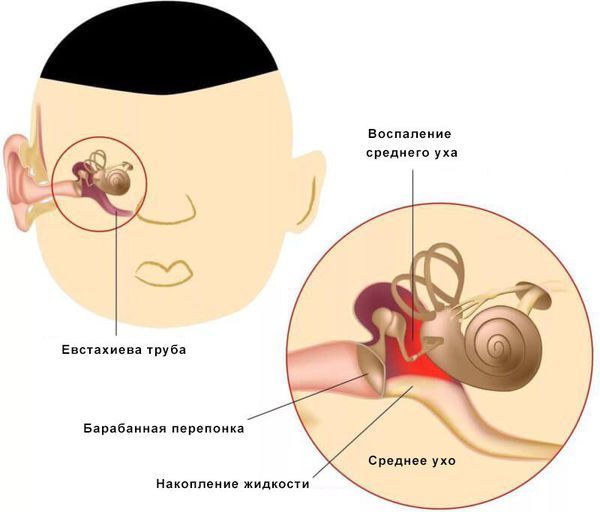
Средний отит — это острое воспалительное заболевание слизистой оболочки среднего уха: слуховой трубы, барабанной полости, пещеры и клеток сосцевидного отростка. В норме среднее ухо заполнено воздухом, при отите в слуховой трубе накапливается жидкость [1] .

Средний отит можно заподозрить по трём ярким симптомам:
- боль в ухе;
- заложенность уха;
- снижение слуха;
У детей до одного года ярко выражены симптомы интоксикации: повышается температура, нарушается сон, ребёнок отказывается от еды [8] .
Основная причина возникновения среднего отита — воздействие вирусов и бактерий на слизистую оболочку полости носа и носоглотки. Чаще всего это пневмококк и гемофильная палочка, также встречается золотистый стафилококк, моракселла катаралис, гемолитический стрептококк группы А [1] .
Острый средний отит является наиболее частым осложнением острых респираторных заболеваний. В структуре болезней органа слуха острый средний отит встречается в 30 % случаев. В России его переносят ежегодно около 10 млн человек [1] .
Чаще всего средний отит встречается у детей до трёх лет, причины этого:
- наличие в полости уха эмбриональной соединительной ткани, рыхлой и студенистой, которая имеет малое количество кровеносных сосудов и является хорошей питательной средой для микроорганизмов (чаще встречается у детей до года, иногда — до трёх лет);
- недостаточное заполнение воздухом полости височной кости из-за эмбриональной соединительной ткани и даже околоплодной жидкости;
- характерная для детей анатомия среднего уха: широкая и короткая слуховая труба расположена почти горизонтально, поэтому при острых респираторных заболеваниях, частом положении ребёнка лёжа на спинке, неправильном кормлении, постоянном срыгивании — слизистое содержимое из полости носа, кусочки пищи и жидкости попадают в слуховую трубу, что запускает механизм воспаления.
Также причинами среднего отита могут стать:
- травма — механическое повреждение барабанной перепонки острым или тупым предметом, выраженное изменение атмосферного давления при резком снижении самолёта или погружении на большую глубину;
- сепсис;
- туберкулёз;
- аллергия;
- неправильное промывание носа (например, при наклоне головы вправо, влево, назад);
- резкие перепады атмосферного давления (у лётчиков, стюардесс, пассажиров самолёта чаще встречается аэроотит, у водолазов, у взрослых и детей после купания в водоёмах — мареотит) [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы среднего отита
- Встречаются чаще:
- боль, заложенность, шум в ухе;
- снижение слуха;
- аутофония — усиленное восприятие своего голоса поражённым ухом;
- повышение температуры тела выше 38 °С.
- Встречаются реже:
- выделения из уха (слизистого бесцветного, слизисто-белого, жёлтого, зелёного цвета);
- головная боль, чаще локализованная в височной области;
- головокружение системного характера (при осложнениях);
- нистагм — непроизвольные колебательные движения глаз (при осложнениях среднего отита, например при лабиринтите) [4] .
В начале заболевания наиболее выражены такие симптомы, как боль и заложенность в ухе, снижение слуха.

Симптомы среднего отита у детей до одного года:
- беспокойство и плач;
- нарушение сна;
- срыгивание;
- отказ от еды;
- повышение температуры тела;
- положение головы на больном ухе;
- попытки прикрыть руками больное ухо;
- отсутствие реакции на игрушки;
- нистагм [1][8][9] .
Вышеперечисленные симптомы, кроме нистагма, развиваются в течение нескольких первых дней заболевания.
Симптомы при атипичном течении среднего отита:
- различный характер боли — от её отсутствия до резких болевых ощущений;
- фебрильная температура тела (более 38 °С);
- симптомы интоксикации (слабость, тошнота, головная боль, одышка, учащение пульса);
- неврологические симптомы (рвота, симптомы поражения оболочек головного и спинного мозга) [1][7][11] .
Патогенез среднего отита
Пусковой механизм развития заболевания — это воздействие вирусов и бактерий на среднее ухо. Выделяют три основных пути попадания инфекции: тубарный, транстимпанальный, гематогенный.
Тубарный путь попадания инфекции
Слуховая труба играет важную роль в защите от инфекции среднего и внутреннего уха, в эвакуации отделяемого и выравнивании давления в среднем ухе с атмосферным.
Тубарный путь характерен для острых респираторных заболеваний, попадания кусочков пищи и жидкости, несоответствия давления в среднем ухе и атмосферного. Эти причины приводят к повреждению мерцательного эпителия слуховой трубы, который обеспечивает перемещение слизи по поверхности эпителия из барабанной полости в носоглотку. В результате запускается ряд иммунологических реакций, которые приводят к воспалению, повышается проницаемость сосудистой стенки, следовательно, увеличивается секреция слизи.
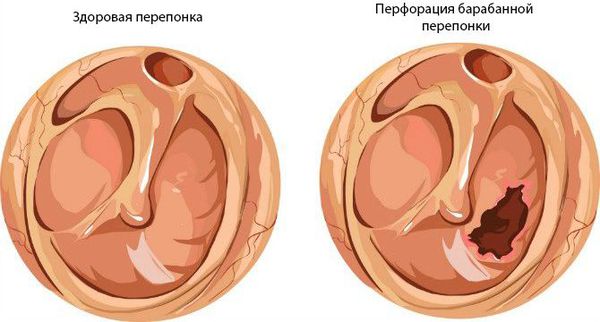
При нарушении основных функций слуховой трубы физиологический транспорт слизи затруднён, в результате она скапливается в области глоточного устья. Это приводит к дисфункции слуховой трубы и нарушению дренирования среднего уха. Оставшийся в нём воздух всасывается слизистой оболочкой, из-за чего в среднем ухе снижается давление. В результате происходит выпот жидкости из сосудов микроциркуляторного русла, что является отличным субстратом для размножения бактерий. Скопившийся экссудат, протеолитические ферменты, распавшиеся лейкоциты повышают давление на барабанную перепонку, что приводит к её прободению (образованию отверстия) и выделению гноя из уха [1] [9] [11] .
Транстимпанальный путь попадания инфекции
Инфекция проникает в барабанную полость через наружное ухо при механическом повреждении барабанной перепонки [9] [11] .
Гематогенный путь попадания инфекции
Встречается реже, при инфекционных заболеваниях (скарлатина, корь, грипп). Тромбоз микроциркуляторного русла среднего уха приводит к некротическим изменениям в слизистой оболочке барабанной полости. В результате возникает обширная перфорация барабанной перепонки, часто перетекающая в хроническую форму [9] .
Классификация и стадии развития среднего отита
Выделяют три стадии развития заболевания:
- Катаральное воспаление.
- Гнойное воспаление:
- 2а — гнойное воспаление, нет перфорации;
- 2b — гнойное воспаление, с перфорацией.
- Разрешение:
- выздоровление;
- хронизация процесса;
- появление осложнений.
На первой стадии барабанная перепонка краснеет, утолщается, появляется боль в ухе, снижается слух, температура тела повышается до 37-38 °С. Без адекватной и своевременной терапии процесс переходит в гнойный.
Вторая стадия включает две формы. На стадии 2а перфорация барабанной перепонки отсутствует, она выбухает и приобретает синюшный оттенок. В процесс вовлекается пещера и ячейки сосцевидного отростка среднего уха. В слизистой оболочке появляются эрозии и изъязвления, поражается надкостница. Боль в ухе усиливается, значительно снижается слух, гнойный экссудат сильно давит на барабанную перепонку, появляется слабость, недомогание, температура тела повышается до 38-39 ° С.
На стадии 2b барабанная перепонка перфорируется, в наружном слуховом проходе появляется гнойное отделяемое, боль в ухе уменьшается, симптомы интоксикации (слабость, недомогание, высокая температура) отступают.
Третья стадия — это разрешение процесса. Выделяют три его формы:
- выздоровление — в результате своевременной и адекватной терапии барабанная перепонка восстанавливает свою целостность, слух, как правило, тоже приходит в норму, в месте перфорации появляется рубчик;
- процесс переходит в хронический;
- формирование отогенных осложнений (связанных с ухом) [6] .
Осложнения среднего отита
Осложнением отита может стать его переход в хроническую форму. Процесс становится хроническим по следующим причинам:
- снижение иммунитета;
- сопутствующие хронические заболевания дыхательной и пищеварительной системы;
- нарушение функции слуховой трубы.
Осложнения наступают в результате затянувшейся стадии 2а. Сохранение целостности барабанной перепонки приводит к тому, что вязкий и густой секрет не может эвакуироваться. Барабанная перепонка меняет форму, в барабанной полости появляются спайки, которые мешают нормальной работе системы слуховых косточек. Слух не возвращается в норму и без терапии ухудшается.
Также заболевание может стать хроническим при затянувшейся стадии 2b и при вновь повторяющихся острых средних отитах. В результате перфорации барабанной перепонки среднее ухо остаётся открытым и в него проникает инфекция из внешней среды. Возникает тугоухость, которая по мере обострения приводит к ухудшению слуха и развитию как отогенных осложнений, так и внутричерепных.

Хронический средний гнойный отит имеет две формы:
- мезотимпанит — воспаление только слизистой оболочки;
- эпитимпанит — поражение и костных структур.
Без адекватного лечения могут развиться следующие осложнения:
- Мастоидит — деструкция ячеек сосцевидного отростка. Проявляется болью в заушной области, её отёком и покраснением, общей интоксикацией, оттопыренностью ушной раковины. Для мастоидита характерны и атипичные формы. Они могут проявляться уплотнённым образованием на боковой поверхности шеи или заушной области, затруднённым поворотом головы, воспалением луковицы ярёмной вены (расширение, расположенное в яремной ямке височной кости), смертельным кровотечением из внутренней сонной артерии, опущением века, неподвижностью глазных яблок, отёком мягких тканей лица.
- Парез лицевого нерва — проявляется неподвижностью и асимметричностью поражённой стороны лица при попытке улыбнуться, нахмурить брови, разговаривать.
- Лабиринтит — воспаление внутреннего уха. Его признаки: головокружение, тошнота, рвота, нарушение равновесия, шум в ухе, снижение слуха.
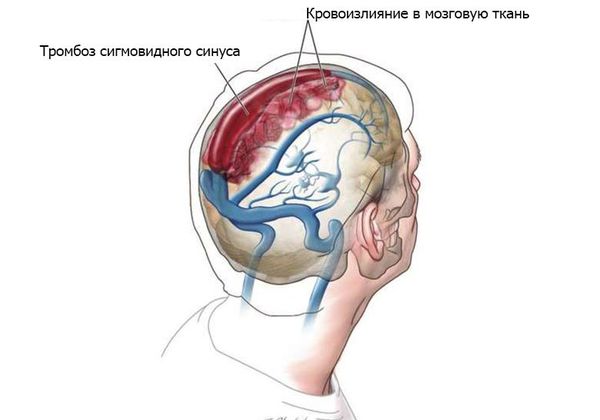
- Гнойные процессы внутри черепа: менингит, тромбоз сигмовидного синуса, субдуральный абсцесс (скопление гноя под твёрдой мозговой оболочкой головного мозга), экстрадуральный абсцесс (гной между твёрдой мозговой оболочкой и внутренней поверхностью костей черепа), абсцесс мозга, сепсис [8] .

Диагностика среднего отита
Диагностика среднего отита включает опрос и осмотр пациента, физикальное обследование, лабораторные и инструментальные методы.
Физикальное обследование проводится с помощью передней и задней риноскопии, фарингоскопии, отоскопии.
Для отоскопии применяют ручной отоскоп или специальный микроскоп. Метод позволяет разглядеть структуры в увеличенном виде и при необходимости прибегнуть к хирургическим способам лечения.

Общий анализ крови — позволит выявить воспалительный процесс в организме и узнать его тяжесть.
Обязательно проводят посев отделяемого из уха на микрофлору и грибы рода кандида.
Аудиометрия — для уточнения степени тугоухости и исключения сенсоневрального компонента снижения слуха. Пациента усаживают в шумоизоляционную кабину (или в шумоизолированное помещение) и надевают специальные наушники. Затем через аудиометр подают короткие звуковые сигналы сначала в правое, затем в левое ухо и просят пациента нажимать на кнопку или поднимать руку, когда слышен звук.

Импедансометрия — в ухо вставляется зонд со вкладышем, похожий на вакуумный наушник, который создаёт давление в наружном слуховом проходе. Затем в ухо транслируются короткие звуковые сигналы определённой частоты и интенсивности, пациент при этом молчит и не совершает никаких движений головой. Данное исследование позволяет определить подвижность барабанной перепонки, наличие экссудата в среднем ухе, объём наружного слухового прохода и барабанной полости, функцию слуховой трубы, подвижность слуховых косточек и рефлекс стременной мышцы.

Рентгенография височных костей по Шюллеру и Майеру позволит определить воздушность полости среднего уха, утолщение слизистой оболочки среднего уха и целостность структур.
Мультиспиральная компьютерная томография (МСКТ) височных костей является одним из наиболее информативных методов. МСКТ позволит установить характер и распространённость патологического процесса, выявить причины и индивидуальные особенности, визуализировать структуры, которые не просматриваются при рентгенографии.
При подозрении на наличие внутричерепных осложнений рекомендована магнитно-резонансная томография головного мозга (МРТ) [3] .
Лечение среднего отита
План лечения зависит от стадии процесса и наличия осложнений. Эффективность терапии выше, если начать её своевременно.
Цель лечения — снять воспаление в среднем ухе, убрать боль, восстановить функцию слуховой трубы и слух, нормализовать общее состояние пациента, предупредить развитие осложнений и уничтожить возбудителя заболевания.
Консервативное лечение
На первой стадии катарального воспаления назначают ушные капли, которые обладают местным противовоспалительным и обезболивающим действием, а также сосудосуживающие капли в нос и антигистаминные препараты.
На второй стадии гнойного воспаления при отсутствии перфорации добавляется приём внутрь антибактериальной терапии в течении 7-10 дней.
При второй стадии гнойного воспаления с перфорацией больное ухо ежедневно промывают до чистых вод тёплым стерильным физиологическим раствором. Антибактериальная терапия назначается системно и местно. Для этого через прокол барабанной перепонки в больное ухо закапывают тёплые антибактериальные ушные капли и добиваются прохождение капель в носоглотку — пациент чувствует вкус лекарственного препарата. При густом гнойном трудноотделяемом секрете назначают муколитики, например “Синупрет”.
При повышении температуры назначаются жаропонижающие препараты. Если же исходом острого среднего отита стал хронический процесс или отогенные осложнения, лечение проводят в стационаре ЛОР-отделения.
Хирургическое лечение
При неэффективности консервативной терапии пациентам показано хирургическое лечение. Его цель — восстановить функции среднего уха и предотвратить проникновение инфекции.
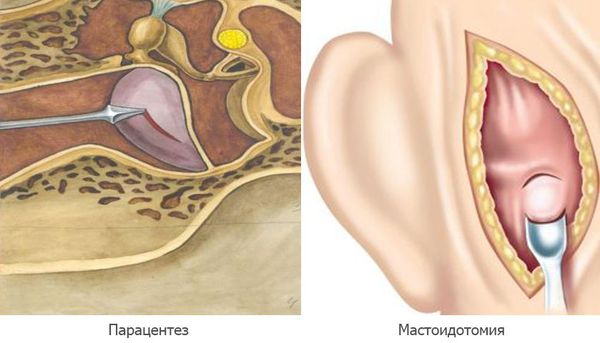
Парацентез — разрез или прокол барабанной перепонки показан при отсутствии спонтанной перфорации на 2а стадии острого среднего отита, при сохранении гипертермии и признаков интоксикации.
Мастоидотомия — вскрытие сосцевидного отростка и его промывание, выполняется при внутричерепных осложнениях. Устанавливается дренаж до устранения признаков воспаления и полного очищения ячеек сосцевидного отростка [11] .

Иногда пациенты при боли в ухе применяют средства народной медицины, например помещают в ухо зубчик чеснока или листья герани. Последствиями этого могут быть аллергические реакции, ожог, наружный отит. Ни в коем случае нельзя вставлять в уши инородные предметы, тем более в “лечебных целях”.
Прогноз. Профилактика
При адекватном лечении прогноз благоприятный, возможно полное восстановление слуха. Без своевременной диагностики, правильного лечения и при нерациональной антибиотикотерапии процесс часто принимает затяжной характер. Это чревато переходом острого воспаления в хроническое и развитием осложнений, которые приводят к необходимости хирургического лечения, в том числе у нейрохирурга.
Для профилактики среднего отита следует:
- предупреждать острые респираторные и хронические заболевания верхних дыхательных путей;
- не допускать переохлаждения;
- соблюдать правила личной гигиены;
- при кормлении детей грудью или бутылочкой держать голову ребёнка в правильном положении (голова и тело ребёнка должны находиться в одной плоскости, его нос расположен напротив соска);
- избегать механических травм барабанной перепонки;
- не удалять ушную серу сторонними предметами и ватными палочками;
- соблюдать гигиену наружного уха;
- исключить самолечение;
- при первых симптомах заболевания обращаться к ЛОР-врачу.
Из-за нерационального и безрецептурного приёма антибактериальной терапии часто встречаются: