Последствия перинатального поражения центральной нервной системы с синдромом мышечного гипертонуса
Категории МКБ: Атаксический церебральный паралич (G80.4), Внутричерепное нетравматическое кровоизлияние у плода и новорожденного (P52), Гемиплегия (G81), Детская гемиплегия (G80.2), Детский церебральный паралич неуточненный (G80.9), Дискинетический церебральный паралич (G80.3), Другие уточненные нарушения со стороны мозга у новорожденного (P91.8), Другой вид детского церебрального паралича (G80.8), Ишемия мозга (P91.0), Неонатальная кома (P91.5), Перивентрикулярные кисты (приобретенные) у новорожденного (P91.1), Спастическая диплегия (G80.1), Спастический церебральный паралич (G80.0), Церебральная лейкомаляция у новорожденного (P91.2)
Общая информация
Краткое описание
Союз педиатров России
МКБ 10: P91.0/ P91.1/ P91.2/ P91.5/ P91.8/ P52/ G80.0/ G80.1/G80.2/G80.3/ G80.4/ G80.8/ G80.9/ G81
Последствия перинатального поражения центральной нервной системы с синдромом мышечного гипертонуса – поражение головного мозга в определенный период его развития с последующим формированием патологического мышечного тонуса при сохранении позотонических рефлексов и задержкой формирования условных рефлексов.
Наиболее часто заболевание является исходом перинатального поражения центральной нервной системы гипоксически-ишемического генеза (Церебральная ишемия P91.0, Внутричерепное нетравматическое кровоизлияние у плода и новорожденного II, III степени P52, Перивентрикулярные кисты (приобретенные) у новорожденного P91.1, Церебральная лейкомаляция у новорожденного P91.2, др.) вследствие нейронального некроза и апоптоза, отсроченной запрограммированной гибели нейронов.
У недоношенных детей, родившихся с ЭНМТ, ОНМТ, на протяжении первых 6 месяцев жизни часто отмечается период «мнимого благополучия».
Для детей, родившихся доношенными, недоношенными с низкой массой тела характерным является постепенное развитие стойких двигательных нарушений. Симптомы неврологического дефицита проявляются по мере созревания нервной системы ребенка.
Дети первого года жизни с диагнозом: последствия перинатального поражения центральной нервной системы с синдромом мышечного гипертонуса состоят в группе риска по формированию детского церебрального паралича [1-3].

Автоматизация клиники: быстро и недорого!
– Подключено 300 клиник из 4 стран
– 800 RUB / 4500 KZT / 27 BYN – 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место – 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
P91.1 – Перивентрикулярные кисты (приобретенные) у новорожденного (до 42 недели постконцептуального возраста)
P52 – Внутричерепное нетравматическое кровоизлияние у плода и новорожденного II, III степени (до 42 недели постконцептуального возраста)
• Последствия перинатального поражения центральной нервной системы гипоксически-ишемического генеза (Церебральная ишемия II степени). Синдром мышечного гипертонуса. Задержка психомоторного развития. Риск формирования детского церебрального паралича в форме спастической диплегии. Недоношеннность 28 недель в анамнезе.
• Последствия перинатального поражения центральной нервной системы. гипоксически-ишемического генезе (Внутрижелудочковое кровоизлияние (нетравматическое) 3-ей степени у плода и новорожденного P52.2). Спастический тетрапарез. Задержка психомоторного развития. Риск формирования детского церебрального паралича в форме спастической тетраплегии. Недоношеннность 23 недели в анамнезе.
Классификация последствий перинатальных поражений нервной системы у детей первого года жизни (Российская ассоциация специалистов перинатальной медицины, 2005 г.) [8]:
Последствия перинатального поражения центральной нервной системы гипоксически-ишемического генеза (Церебральная ишемия IIIII степени)
Внутричерепное нетравматическое кровоизлияние у плода и новорожденного II, III степени) (P91.0, P91.1, P91.2, P91.5, P91.8, P52.1-P52.9)
Этиология и патогенез
Наиболее частыми причинами формирующегося детского церебрального паралича являются перинатальные поражения центральной нервной системы гипоксически-ишемического генеза: церебральная ишемия II, III степени, внутричерепное кровоизлияние II, III степени.
Гипоксия плода – неспецифическое проявление различных осложнений беременности и родов, прежде всего токсикозов беременных. Степень и выраженность токсикоза, его связь с экстрагенитальной патологией женщины (особенно с болезнями сердечно-сосудистой системы) определяют длительность и выраженность гипоксии плода, центральная нервная система которого наиболее чувствительна к кислородной недостаточности. Антенатальная гипоксия приводит к замедлению роста капилляров головного мозга, увеличивает их проницаемость. Возрастают проницаемость клеточных мембран и метаболический ацидоз, развивается ишемия мозга с внутриклеточным ацидозом. Антенатальная гипоксия часто сочетается с интранатальной асфиксией. Частота первичной асфиксии составляет 5%. Гипоксия и асфиксия сопровождаются комплексом компенсаторно-приспособительных реакций, важнейшей из которых является усиление анаэробного гликолиза.
Воздействие гипоксии приводит к комплексу микроциркуляторных и метаболических расстройств, которые на тканевом уровне вызывают два основных повреждения: геморрагический инфаркт и развитие ишемии с последующей лейкомаляцией вещества мозга.
Геморрагическому (особенно) и ишемическому поражению вещества мозга способствуют некоторые манипуляции в первые 48-72 часа жизни ребенка: введение гиперосмолярных растворов, искусственная вентиляция легких (ИВЛ) и связанная с ней гипоперфузия мозга на фоне падения напряжения углекислого газа, недостаточная коррекция объема циркулирующей крови и др.
Наиболее часто геморрагический инфаркт и ишемия развиваются у плодов и новорожденных в области перивентрикулярных сплетений – субэпендимально в сочетании с поражением вещества мозга. Кровоизлияние может происходить также в боковые желудочки мозга и в субарахноидальное пространство. Помимо описанных изменений, морфологическим субстратом гипоксии, как правило, является полнокровие мозга, его общий или локальный отек.
В патогенезе гипоксически-травматических и гипоксически-ишемических энцефалопатий причины и следствия меняются местами, переплетаются в сложных «порочных кругах». Нарушение гемодинамики (макро- и микроциркуляции) приводят к многовариантным метаболическим сдвигам (нарушение кислотно-основного состояния и электролитного баланса, дестабилизация клеточных мембран, гипоксемия и тканевая гипоксия), а эти сдвиги в свою очередь усугубляют расстройства микроциркуляции.
У недоношенных детей повреждающее действие внутриутробной гипоксии потенцируется незрелостью сосудов головного мозга, дезадаптацией в интранатальном периоде.
В последние годы расшифрованы тонкие механизмы патогенеза гипоксически-ишемических поражений мозга. Установлена роль выброса свободно-радикальных веществ и нарушений перекисного окисления липидов в повреждении мембран нервных клеток, роль блокады кальциевых каналов, страдания энергетических субклеточных структур – в первую очередь митохондрий.
Установлено, что повреждающее воздействие различных факторов может реализоваться как в форме быстрой гибели клетки (нейрональный некроз), так и в форме отсроченной, замедленной гибели – апоптоз.
Последний механизм может быть обратимым, т.е. у врача появляется время для предотвращения гибели клетки – так называемое «терапевтическое окно». Установлено, что пострадавшие нейроны через межнейронные связи могут обусловить каскады патологических реакций, которые так же необходимо купировать, что обусловливает необходимость своевременного лечения и реабилитации детей с перинатальной патологией [4, 16, 19, 20, 22].
Эпидемиология
Частота формирования детского церебрального паралича составляет 2-4 на 1000 живых новорожденных детей.
Среди недоношенных детей частота формирования детского церебрального паралича возрастает до 1%. По данным различных авторов, у детей, родившихся с ОНМТ, распространённость ДЦП увеличивается до 5-15%, с ЭНМТ ― до 25-30%.
Синдром двигательных нарушений – лечение в Челябинске

Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Синдром двигательных нарушений это одно из последствий перинатального поражения ЦНС в период с 26 (28) нед беременности и 7 суток после родов.
Причины перинатального поражения центральной нервной системы могут складываться из состояния гипоксии в результате гемолитической болезни новорожденного, например при резус –конфликте, внутриутробной инфекции, нарушения маточно – плацентарного – плодового кровотока.
Синдром двигательных нарушений у детей может быть результатом акушерских травм.

Синдром двигательных нарушений часто сопровождается отставанием ребенка в психическом или физическом развитии, например замедление или нарушение артикуляции, мимики. Синдром двигательных нарушений у новорожденного встречается у 5% детей.
Основными группами риска являются: пограничный возраст матери (моложе 18 и старше 35 лет), патология плаценты (преждевременная отслойка, предлежание плаценты), быстрые или долгие роды, вредные привычки матери во время беременности и кормления грудью. Сахарный диабет у матери во время беременности, многоплодие и многоводие, прием лекарственных средств, обладающих прямым или косвенным влиянием на плод.
Синдром двигательных нарушений может возникать у детей, которые длительно находятся на ИВЛ или имеют повреждение дыхательного центра.
Синдром двигательных нарушений у новорожденных: признаки
Синдром двигательных нарушений у детей имеет следующие симптомы: как правило, выявляется с первых недель или даже дней жизни ребенка и протекает по 2 основным путям.
Первый путь – это формирование двигательных нарушений с преобладанием мышечного гипнртонуса сгибателей и разгибателей конечностей, судорожной готовностью, повышенными сухожильными рефлексами, а так же возможным появлением патологических рефлексов или длительное сохранение безусловных рефлексов. Может возникать тремор (дрожание) ручек, ночек и подбородка при плаче, крики малыша.
Второй путь – это мышечная гипотония с развитием вялости мышц, сниженного тонуса, угнетения сухожильных рефлексов и двигательной спонтанной активности. Может сочетаться с затруднением речевого и психического развития, бедностью мимики и артикуляции, позднее появление улыбки, задержка зрительно – слуховых реакций и слабый монотонный крик.

Родители должны очень внимательно наблюдать за такими младенцами и обязательно обратиться за консультацией к неврологу.
Синдром двигательных нарушений у грудничка: лечение
Синдром двигательных нарушений: лечение включает обязательное наблюдение неврологом с назначением основных лекарственных средств (вит Е, ноотропы и др.).
Обязательным в лечении синдрома двигательных нарушений у новорожденного является назначение методов физиотерапии в коррекции основных двигательных расстройств.
Реабилитация малышей должна начинаться сразу же после постановки диагноза. Синдром двигательных нарушений: лечение должно включать комплексное назначение лекарственных средств, физиотерапии, массажа.
Получить помощь в оказании современных методов физиотерапии вы можете в клинике аппаратной терапии Белозеровой «М-Клиник». Массаж так же является очень важным в лечении последствий перинатального поражений ЦНС. Он может быть как расслабляющим, так и тонизирующим в зависимости от преобладания первого или второго варианта течения болезни.
Коррекция малыша с таким синдром важна и в плане социальной адаптации ребенка в обществе, ведь затруднения в произношении слов, бедности эмоций создают большие трудности в повседневной жизни.
Синдром двигательных нарушений у детей
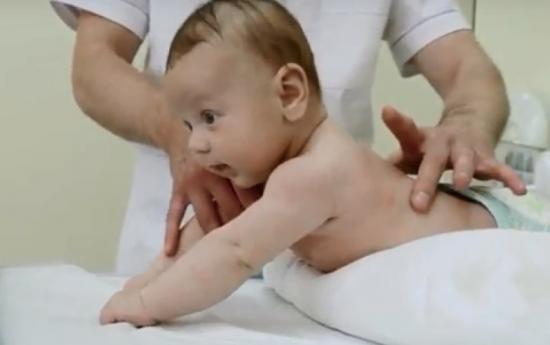
Центральная и вегетативная нервная системы закладываются на раннем внутритрубном этапе развития плода. Они продолжают развиваться на протяжении всего срока беременности. Эволюция и адаптация нервной деятельности младенца проходит до 3-4 лет. Поэтому синдром двигательных нарушений может быть следствием патологий, возникших на разных стадиях формирования плода или родившегося малыша.
Синдром двигательных нарушений у детей может проявляться в раннем новорожденном периоде в виде отсутствия важных рефлексов. Также патология может начать проявляться ближе к возрасту в 5-6 месяцев. Родители могут замечать вялость и апатичность младенца, изначально принимая её за особенность характера ребенка. На самом деле любая апатичность со стороны малыша и отсутствие у него живого интереса к окружающей среде говорит о дисфункции высшей нервной деятельности.
Нарушение двигательных функций подразделяется на спинальные и церебральные виды. В первом случае повреждение нервного волокна, отвечающего за организацию двигательной моторики, происходит на уровне позвоночного столба. Это может быть осложнение родовой деятельности, неправильное предлежание плода, гемангиома, неправильное положение тел позвонков и т.д.
Церебральный тип патологии может быть связан с гипертонусом на фоне неправильной работы коры головного мозга. Эта структура при неправильном развитии не может качественно обрабатывать поступающие от периферической нервной системы сигналы. В результате наблюдается невозможность совершения движений в полном объеме. Могут возникать слабые парезы и параличи, самым опасным осложнением является детский церебральный паралич (ДЦП).
Очень важно распознавать синдром двигательных дисфункций у ребенка на ранних стадиях. Исключается всегда патология, связанная с иннервацией той мышечной ткани, которая не развивается и не работает в должной мере.
В раннем младенческом возрасте клиническими признаками могут быть повышение или снижение мышечного тонуса (вплоть до полного паралича или вялого пареза), отсутствие рефлексов или их чрезмерное проявление, появление патологической подвижности или скованности. При умеренной выраженности их симптомов может помочь курс лечебного массажа и гимнастики. Если своевременно обратиться за медицинской помощью, то можно избежать формирования ДЦП в развернутой форме.
В этой статье рассказано про механизм развития патологии, отличительные клинические признаки, виды нарушений и способы их коррекции без применения сильнодействующих фармакологических препаратов.
Если у вашего малыша есть признаки нарушения двигательных функций, не стоит терять время в ожидании того, что все это пройдет самостоятельно. До тех пор, пока не будет обнаружена и устранена причина развивающихся нарушений, болезнь будет прогрессировать. Даже через месяц уже может быть поздно.
В Москве можно записаться на бесплатный прием к врачу неврологу в нашей клинике мануальной терапии. Для всех пациентов предоставляется бесплатная консультация. Доктор проводит осмотр, устанавливает предварительный диагноз и дает индивидуальные рекомендации по проведению дополнительного обследования и лечения.
Причины синдрома двигательных нарушений
Синдром двигательных нарушений у детей до года может быть спровоцирован неправильным развитием плода на внутриутробном этапе. Это может быть гипоксия, обвитие пуповиной, неправильное предлежание и т.д. Установить истинную причину синдрома нарушения двигательной активности может только врач невролог. Не стоит пытаться в домашних условиях самостоятельно проводить диагностику и тем более лечение.
При проведении дифференциальной диагностики доктор в первую очередь определяет тип нарушения: гипотония или гипертонус миоцитов наблюдается. Затем устанавливается участок поражения нервного волокна и предполагаемая причина данного нарушения. И только после этого может быть начато эффективное и безопасное лечение.
Гипотония мышц отличается отсутствие сопротивления при принудительном движении рук и ног. Если малыша уложить на спину и попытаться сгибать ручки и ножки, разводить их в стороны и обратно сводить, то можно почувствовать сопротивление. Это действует периферическая нервная система, которая не успевает обрабатывать сигнал, поступающий от миоцитов. При серьезных поражениях спинного мозга и центральной нервной системы ребенок может становиться похожим на «тряпичную куклу».
Синдром двигательных нарушений может развиться у детей по следующим причинам:
- гипоксия, перенесённая на внутриутробном периоде развития;
- гипоксия головного мозга, развивающаяся в ходе родовой деятельности, напрмиер, при обвитии пуповиной;
- асфиксия ребенка околоплодными водами при нарушении техники оказания акушерской родовспомогательной помощи;
- поражение миоцитов и их недостаточное развитие на фоне неполноценности капиллярного кровеносного русла;
- нарушение нервных связей при патологии развития структуры центральной и периферической нервной системы;
- травматическое воздействие в области позвоночника, головы;
- неправильное положение первого шейного позвонка и его смещение;
- ассимиляция первого шейного позвонка затылочной костью;
- компрессия отдельных крупных ветвей периферической нервной системы (бедренного, седалищного, локтевого, плечевого, лучевого);
- наследственные генетические отклонения в развитии;
- неправильный обмен веществ и многое другое.
Не редко синдром двигательных нарушений присутствует у детей, которым не проводится профилактика рахита. При дефиците витамина D начинаются патологические деформации в структурах костной, сухожильной и мышечной ткани. Что может впоследствии привести к появлению пониженного или повышенного мышечного тонуса.
Виды синдромов двигательных нарушений
Подразделение на виды синдрома двигательных нарушений проводится по тому, понижен или повышен мышечный тонус. Встречается гипотонус, гипертонус и смешанный тип, при котором одни мышцы могут находиться в напряженном состоянии, а другие в это время вообще не быть способными к совершению движений. Последняя – самая тяжелая форма заболевания.
Также патология подразделяется по стадиям развития:
- начальный симптомокомплекс отличается незначительным повышением или снижением мышечного тонуса. Характерные признаки может распознать только врач (у детей возникают часто судороги, они не проявляют интереса к окружающим их ярким вещам);
- вторая стадия – это развитый симптомокомплекс, который становится очевиден даже родителям, не имеющим специального медицинского образования (ребенок в возрасте 1-го года не может самостоятельно держать голову, при попытках сидеть, стоять или ползать, падают в неестественных позах);
- поздний период возникает в возрасте 2,5 – 3 лет (ребенок не может самостоятельно сидеть, ходить, возникает вторичная задержка психомоторного развития).
На первой стадии можно полностью вылечить ребенка без сохранения остаточных признаков нарушений. На второй стадии лечение может дать заметное улучшение состояния, но могут сохраняться отдельные вялые парезы и параличи. Третья (поздняя) стадия развития болезни отличается тем, что деформация скелета и задержка психоэмоционального развития являются необратимыми явлениями. Такого ребенка можно лишь частично адаптировать к социальной среде. Полностью устранить последствия двигательных нарушений в этом случае уже нельзя.
Симптомы двигательных нарушений у грудничка
При внимательном отношении к ребенку синдром двигательных нарушений у грудничка можно заметить примерно в возрасте 4 – 5 месяцев. Дети в этом возрасте уже начинают крепко удерживать головку, тянутся за игрушками и яркими предметами. Если младенец не проявляет подобных навыков, то нужно как можно быстрее обратиться к неврологу.
Нужно обратить внимание на следующие симптомы синдрома двигательных нарушений:
- движения становятся замедленными, как бы «ватными», не резкими;
- происходит постоянное снижение мышечной силы в ручках и ножках;
- появляются признаки истощения мышечной массы (ножки и ручки становятся более тонкими);
- сухожильные рефлексы могут как усиливаться, так и снижаться;
- в тяжелых случаях развиваются парезы и параличи;
- при малейшем психоэмоциональном или мышечном напряжении может развиваться судорожный синдром;
- если наблюдать за ребенком, то можно заметить присутствие разнообразных движений, которые могут быть неестественными, хаотичными, бессмысленными;
- нарушаются рефлексы хватания и сосания;
- ребенок не в состоянии подгибать коленки, удерживать головку, поднимать ручки;
- нарушен процесс переворачивания с живот ан спину и обратно;
- плач становится монотонным и неэмоциональным;
- ребенок редко улыбается, практически не выражает эмоций;
- кожные покровы могут быть бледными с синюшным оттенком.
Клинически синдром двигательных нарушений у грудничка может давать разнообразные симптомы, но самые основные те, что описаны выше.
Последствия синдрома двигательных нарушений
Синдром нарушения двигательных функций на ранних стадиях поддается коррекции и у малыша не остаётся никаких патологических признаков неблагополучия. При запущенных случаях последствия синдрома двигательных нарушений более серьезные. Может развиваться олигофрения и другие нарушения психоэмоционального развития. Возникают разнообразные деформации скелетной части опорно-двигательного аппарата. При поражении крупных мышц нарушается способность обслуживать себя, сидеть, ходить. Речевая функция у таких детей не развита.
Родителям необходимо начинать лечение синдрома двигательных нарушений как можно раньше.
Лечение синдрома двигательных нарушений
Своевременное лечение синдрома двигательных нарушений позволяет полностью восстановить здоровье малыша. Для эффективного лечения важен комплексный подход. Применение сильнодействующих фармакологических средств не всегда приносит желаемый результат и часто дает осложнения.
Применение рефлексотерапии позволяет координировать работу всей нейронной сети и восстанавливать пропускную способность периферической нервной системы.
Остеопатия и массаж направлены на восстановление тонуса мышечного волокна, усиление микроциркуляции крови и лимфатической жидкости.
Лечебная гимнастика позволяет полностью приводить в норму состояние опорно-двигательного аппарата, устранять последствия вялых парезов и параличей. В случае необходимости в курс терапии может быть включена электромиостимуляция
Восстановительный период при синдроме двигательных нарушений может продолжаться от 3-х до 10-ти месяцев, в зависимости от тяжести структурных нарушений. В это время необходимо строго придерживаться всех рекомендаций лечащего врача. В нашей клинике мануальной терапии курс лечения включает в себя на только сеансы остеопатии, кинезиотерапии, рефлексотерапии, массажа и т.д. Опытный врач невролог дает исчерпывающие рекомендации по проведению ЛФК в домашних условиях, организации питания, распорядка дня малыша, прогулкам, разработке мышц и сухожилий.
Если вам требуется полноценное лечение синдрома двигательных нарушений, то рекомендуем записаться на первичный бесплатный прием к неврологу в нашей клинике мануальной терапии. В ходе консультации доктор проведет осмотр, поставит диагноз и расскажет о том, как будет проводиться терапия.
Диагностика и лечение двигательных расстройств у детей раннего возраста
В статье приведены современные взгляды на проблему двигательных нарушений у детей раннего возраста. В клинической диагностике большая роль отводится анализу неонатальных факторов риска и психомоторного развития ребенка.
Рекомендуется использовать календарный метод оценки развития детей грудного возраста, фрагменты метода Прехтла, нейровизуализацию, включающую нейросонографию (НСГ), компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ), зрительные вызванные потенциалы для подтверждения церебральных зрительных нарушений. Целесообразно начинать кинезотерапию и физиотерапию уже в первые месяцы жизни ребенка с двигательными нарушениями.
- КЛЮЧЕВЫЕ СЛОВА: психоневрологические заболевания у детей, психомоторное развитие, болезни нервной системы, педиатрия
В статье приведены современные взгляды на проблему двигательных нарушений у детей раннего возраста. В клинической диагностике большая роль отводится анализу неонатальных факторов риска и психомоторного развития ребенка.
Рекомендуется использовать календарный метод оценки развития детей грудного возраста, фрагменты метода Прехтла, нейровизуализацию, включающую нейросонографию (НСГ), компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ), зрительные вызванные потенциалы для подтверждения церебральных зрительных нарушений. Целесообразно начинать кинезотерапию и физиотерапию уже в первые месяцы жизни ребенка с двигательными нарушениями.
- отсроченная манифестация клинического фенотипа синдрома двигательных расстройств;
- высокая частота перинатальных инсультов, которые не проявляются в неонатальный период (клинически «немой» инсульт), – до 40% случаев;
- 50–70% диагностируемых ДР формируются в антенатальном периоде онтогенеза нервной системы.
- ограничение объема движений конечностей;
- нарушения мышечного тонуса;
- изменения рефлекторной сферы.
- нарушения саккадических движений глаз и фиксации взора;
- задержка психомоторного развития;
- отсутствие редукции врожденного симметричного шейно-тонического и лабиринтно-тонического рефлекса к 1-му месяцу жизни у доношенного ребенка.
1. Clinical Practice Guideline: Report of the Recommendations. Motor disorders: Assessement and Intervention for Young Children (0–3 years). USA, 2006. 322 р.
4. Saudubray J.M., Charpentier C. Clinical phenotypes: diagnosis/algorithms // The Metabolic and Molecular Bases of Inherited Disease / Ed. by C. Scriver, A. Beaudet, W. Sly, D. Valle. New York: McGraw-Hill, 2001. P. 1327–1403.
5. Klinger G., Beyene J., Shah P., Perlman M. Do hyperoxaemia and hypocapnia add to the risk of brain injury after intrapartum asphyxia? // Arch. Dis. Child. Fetal. Neonatal. Ed. 2005. Vol. 90. № 1. P. 49–52.
6. Tabarki B.M., Boudhir S., Salem N., Mahjoub T., Trabeisi A., Yacoub M., Selmi H., Essoussi A.S. Neurological outcome of children born to antiphospholipid antibody-positive mothers // Brain Development. 2002. Vol. 24. № 6. Abstract FP-K-067.
7. Диагностика и лечение болезней нервной системы у детей / Под ред. В.П. Зыкова. М.: Триада-Х, 2009. 412 с.
10. Якунин Ю.А., Ямпольская Э.И., Кипнис С.Л., Сысоева И.М. Болезни нервной системы у новорожденных и детей раннего возраста. М.: Медицина, 1979.
11. Журба Л.Т., Мастюкова Е.А. Нарушение психомоторного развития детей первого года жизни. М. Медицина, 1999.
12. Einspieler C., Bos A.F., Ferrari F., Cioni G., Prechtl H.F.R. Prechtl’s method on the qualitative assessment of general movements in preterm, term and young infants. London, UK: McKeith Press, 2004.
13. Иова А.С., Гармашов Ю.А., Андрущенко Н.В., Паутницкая Т.С. Ультрасонография в нейропедиатрии (новые возможности и перспективы): Ультрасонографический атлас. СПб., 1997. 160 с.
14. Ватолин К.В. Ультразвуковая диагностика заболеваний головного мозга у детей. М.: Видар-М, 2000. 136 c.
15. Макарова Е.А., Здвижкова В.Н., Мартынюк. В.Ю., Швейкина В.Б. Перивентрикулярная лейкомаляция: факторы риска и прогноза // Современные технологии в педиатрии и детской хирургии: Материалы II Российского конгресса. М., 2003.
16. Панов В.О. и др. Магнитно-резонансная томография в перинатальной неврологии и у детей раннего возраста у детей // Материалы IV Российского форума «Мать и дитя». М., 2002. С. 522–524.
17. Veliсkoviс P. New advances in treatment of cerebral palsy // Neuropediatrics. 2006. Vol. 26. P. 56.
18. Булахова С.А., Беликова Д.В. Лечение перинатальных поражений нервной системы у детей раннего возраста: фармакотерапевтический эффект гопантеновой кислоты // Consilium medicum. Приложение. Педиатрия. 2007. Т. 9. № 1.С. 11–13.
20. Романова Т.А., Азина О.Л., Сердюк М.А. Романова В.Д. Опыт применения пептидных препаратов кортексин и ретиналамин в комплексном лечении перинатальных поражений центральной нервной системы у новорожденных и детей раннего возраста // Материалы конгресса «Человек и лекарство». М., 2007.
21. Taub E., Ramey S.L., DeLuca S., Echols K. Efficacy of constraint-induced movement therapy for children with cerebral palsy with asymmetric motor impairment // Pediatrics. 2004. Vol. 113. № 2. P. 305–312.
22. Скворцов И.А., Хавкун Л.А., Устинова Е.В., Ильин Л.Б. Комплексная стимуляция статико-моторного и психоречевого развития детей с перинатальными поражениями центральной нервной системы // Журнал невропатологии и психиатрии им. С.С. Корсакова. 1989. № 8. С. 23–27
23. Приходько О.Г., Моисеева Т.Ю. Дети с двигательными нарушениями: коррекционная работа на первом году жизни: Методическое пособие. М.: Полиграф. сервис, 2003. 95 с.
24. Семенова К.А. Восстановительное лечение детей с перинатальным поражением нервной системы и детским церебральным параличом. М.: Закон и порядок, 2007. 612 с.
Медицинский портал для врачей uMEDp (Universal Medical Portal) создан при участии ведущих экспертов различных областей медицины, много лет сотрудничающих с издательским домом «Медфорум». Собранные в рамках издательских проектов научно-медицинские материалы стали отправной точкой в развитии сетевого ресурса.
Информация на сайте uMEDp носит научный, справочный характер, предназначена исключительно для специалистов здравоохранения.
uMEDp – медицинский портал для врачей, объединяющий информацию о современных решениях для практики. Статьи экспертов по основным специальностям, обзоры, результаты исследований, клинические разборы, интервью с ведущими специалистами, международные и российские новости, видеоматериалы (в прямой трансляции или записи) составляют основное содержание портала.
Copyright © 2022 МЕДФОРУМ. Все права защищены. Данный сайт также содержит материалы, принадлежащие третьей стороне, охраняемые законом РФ об авторских правах.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.
Пониженный тонус мышц (гипотонус) у детей
Мышцы у здорового малыша должны находиться в определенном тонусе и напрягаться при воздействии на них раздражителей. Гипотонус мышц у ребенка проявляется ослаблением мускулатуры и снижением либо полным отсутствием мышечной реакции на раздражающий фактор.
Этот синдром не является самостоятельной патологией. Он связан с нарушением проводимости нервных импульсов и сопровождает заболевания центральной нервной системы (спинного и головного мозга) и поражения периферических нервов.
Родителям важно вовремя заметить мышечную гипотонию, не списав ее на флегматический темперамент малыша. В Калининграде мышечный гипотонус у детей успешно лечат специалисты клиники «Эдкарик». Записаться на прием к детскому неврологу вы можете на удобное для вас время.
Виды мышечного гипотонуса
В зависимости от причины, которая привела к развитию мышечной гипотонии, выделяют две формы патологии:
- Врожденная — развивается вследствие генных мутаций или хромосомных аномалий. Подтвердить эту форму можно с помощью лабораторного исследования кариотипа.
- Приобретенная — обусловлена неблагоприятным воздействием на организм ребенка негативных факторов после его рождения. Гипотонус наблюдается у детей с ДЦП, перенесших травмы головы и спины, нейроинфекции, отравления нейротропными ядами.
- Мышечный гипотонус классифицируется также с учетом локализации патологического очага:
- центральный — возникает при различных поражениях головного и спинного мозга;
- периферический — развивается в результате локального повреждения нейронов и характеризуется гипотонией отдельных мышц.
У новорожденных мышечный гипотонус проявляется генерализованной и изолированной формами. При первом типе наблюдается диффузное поражение всей мышечной ткани, что сопровождается крайне тяжелым состоянием ребенка. Изолированный тип характеризуется гипотонией отдельных групп мышц.
В зависимости от стадии патологического процесса мышечная гипотония у детей может быть острой или хронической.
Почему возникает гипотонус мышц?
Врожденную гипотонию мышц нередко диагностируют сразу же после рождения малыша. Во время осмотра неонатологом обнаруживаются снижение тонуса мышечной системы, невозможность проведения сгибания в суставах. Врожденная гипотония является одним из симптомов основного заболевания и идет параллельно с неврологическими расстройствами, стигмами дизэмбриогенеза.
Врожденный мышечный гипотонус у детей наблюдается при таких патологических состояниях:
- синдромах Дауна, Марфана, Менекса, Лея, Краббе, Тея-Сакса и других;
- гипофизарном нанизме;
- септооптической дисплазии;
- некетотической гиперглицинемии.
Гипотония мышц сопровождает следующие нарушения внутриутробного развития:
- мозжечковую атаксию;
- дисфункцию сенсорной интеграции;
- диспраксию;
- гипотонический церебральный паралич.
Мышечный гипотонус врожденного происхождения развивается постепенно, проявляется различным темпом прогресса или регресса патологии.
Приобретенные формы мышечной гипотонии встречаются:
- при генетических аномалиях (метахроматической лейкодистрофии, синдроме Ретта, мышечной дистрофии);
- при отравлениях ртутью;
- в результате перенесенных инфекций;
- при аутоиммунных нарушениях;
- после перенесенных черепно-мозговых травм;
- как осложнение после вакцинации;
- в результате родовых травм, осложненных асфиксией и кровоизлияниями.
Мышечный гипотонус наблюдается в клинической картине гипотиреоза, нарушениях развития мозжечка, синдроме Сандифера.
Проявления гипотонуса: родителям на заметку
Вялость ребенка нередко ошибочно воспринимается как спокойный характер, а повышенная болезненная сонливость — как здоровый крепкий сон. В таких случаях важно не пропустить патологию.
Внимательные родители могут обнаружить сниженный тонус мышц по косвенным признакам:
- В период бодрствования малыша следует обратить внимание на его активность, реакцию на внешние раздражители. Малая активность ребенка должна насторожить родителей.
- Во время сна у младенцев с мышечным гипотонусом ручки и ножки распрямлены (специфический симптом патологии), ладошки широко раскрыты. Если мама раскрывает ребенку сжатый кулачок, ладонь остается раскрытой.
- При кормлении грудничка мама должна обратить внимание, хорошо ли он берет грудь или соску, как долго ест. Заподозрить мышечную гипотонию можно в случаях, когда малыш медленно ест, во время кормления быстро устает.
Как правило, дети, страдающие сниженным мышечным тонусом, отстают в физическом развитии: они позже начинают удерживать голову, переворачиваться на живот, держать свои игрушки. Кроме того, малыши плохо прибавляют в весе.
Как определить снижение мышечного тонуса?
В некоторых случаях проявления гипотонуса мышц неярко выражены и не сразу обнаруживаются родителями и педиатром. Симптоматика также может варьировать в зависимости от возраста ребенка и степени тяжести основного заболевания. При первичном осмотре малыша снижение мышечного тонуса определяется как отдельный синдром. Чтобы установить причину его развития, невролог назначает комплексное обследование ребенка, при необходимости подключает в качестве консультантов специалистов разных профилей (эндокринолога, ревматолога, генетика, иммунолога).
Чем опасен мышечный гипотонус?
Мышечная гипотония чревата торможением физического развития малыша. Детки, имеющие нескорректированные проблемы, сильно отличаются от своих ровесников. Они ослабленные, вялые, пассивные, у них позже, чем у сверстников, развиваются навыки ползания и хождения.
Признаки не диагностированного в раннем детстве мышечного гипотонуса обнаруживают себя в школьном возрасте в виде нарушенной осанки, сутулости, плохого почерка. Дети, у которых в младенчестве отмечался сниженный тонус мышц, при выполнении физических упражнений испытывают трудности.
При отсутствии лечения или его неэффективности мышечная гипотония опасна развитием осложнений в виде:
- отставания в психомоторном развитии;
- искривления позвоночника;
- нарушения осанки;
- мышечной слабости и дистрофии.
Принципы лечения мышечной гипотонии
Терапевтическая тактика зависит от основного заболевания, которое привело к возникновению мышечного гипотонуса. Современная медицина предлагает множество эффективных методик, направленных на лечение гипотонии. Наиболее часто применяются такие виды консервативной терапии:
- массаж;
- физиотерапевтические процедуры;
- лечебная физкультура.
В некоторых случаях малышам назначают лекарственные препараты, действие которых направлено на улучшение кровообращения, стимулирование развития нервной системы.
Первые занятия лечебной гимнастикой проводит квалифицированный специалист. Он объясняет маме, какие упражнения в дальнейшем она может делать с ребенком в домашних условиях. Максимальный положительный эффект достигается при сочетании гимнастики с массажем и занятиями в бассейне или ванной.
При обнаружении проявлений снижения мышечного тонуса у ребенка необходимо срочно обратиться к грамотному специалисту. Детский невролог клиники «Эдкарик» в Калининграде использует в лечении и реабилитации маленьких пациентов новейшие разработки и техники, доказавшие на практике свою эффективность.
| Надеемся наша статья Вам помогла. Мы искренне желаем Вашему ребёночку здоровья! Если Вам не сложно, пожалуйста, оставьте нам отзыв. |
«ЭДКАРИК» В ФОТОГРАФИЯХ
Несколько случайных отзывов
Добрый вечер. 07.10.21 были с сыном 6 лет на удалении зуба у Алимовой А.А. Встреча администратора, прием врача, процедура удаления, все прошло хорошо. Наша семья на собственном опыте убедилась, что клиника “Эдкарик” соответствует положительным отзывам. И мы не раз собирались к Вам обращаться. Но, сегодня, мы убедились в обратном. Сегодня у сына в садике разболелось место удаления зуба до слез, он не мог есть. После долгих споров с администратором (хотя администратор – не врач), о том, что это не может быть после удаления, нас все-таки записали на 16.20 на прием, раньше нет свободного времени. Когда я забрала сына в 13.10 из сада, оказалось, что из места удаления торчит осколок зуба. Позвонив администратору еще раз, только через старшего администратора я добилась записи на 14.30 к Алимовой А.А. Врач удалила осколок, извинений и разъяснения ситуации ни от врача, ни от администратора я не получила. Все вели себя так, как будто это я оказала неквалифицированную мед.помощь. Очень жаль, что в вашей поликлинике все милы и вежливы только за деньги. И даже за деньги нет гарантии получения квалифицированной мед.помощи.
Здравствуйте, Екатерина!
Очень жаль, что после посещения нашей клиники у Вас осталось негативное впечатление. Мы работали и работаем над тем, чтобы оказывать качественную помощь нашим маленьким пациентам. В момент Вашего повторного обращения, администраторы, конечно, должны были разобраться в Вашей жалобе, подойти к врачу, записать ребенка на прием как можно быстрее. В настоящее время завершается работа над «ошибками»: составляется алгоритм по работе с подобными жалобами после удаления зубов.
В отношении «осколка», который, беспокоил Вашего ребенка.
Удаление временного (молочного) зуба, с подобным диагнозом, может сопровождаться тем, что в лунке остаётся фрагмент хрупкой костной ткани, окружающей зуб, которая повреждается из-за вовлечения в воспалительный процесс. Определить наличие такого фрагмента сразу после удаления не представляется возможным, так как нельзя выполнить полноценную ревизию (кюретаж – чистку ранки специальной кюретажной ложечкой) лунки. Это ограничение связано с близостью зачатка постоянного зуба, и большой вероятностью повредить его оболочку при использовании кюретажной ложки. В процессе заживления ранки фрагмент костной ткани удаленного зуба был «вытолкнут» грануляциями, которые заполняют лунку зуба после удаления. Такие ситуации встречаются, как правило, после удаления временных зубов.
Еще раз акцентирую Ваше внимание на то, что в хирургической практике удаления молочных зубов, фрагменты костной ткани, оставшиеся в лунке по множеству причин, не всегда могут быть обнаружены и ликвидированы в момент удаления.
Надеюсь, что в настоящий момент заживление прошло успешно, а регулярная домашняя и поликлиническая гигиена позволят ребенку сохранять зубы здоровыми .
Гиперактивность у грудничков

Дети начинают проявлять активность практически сразу после рождения. Им необходимо познавать мир, учиться общаться с окружающими, вокруг них все ново, необычно, способно вызвать бурную реакцию. Однако некоторые из грудничков гиперактивны. Причиной становится синдром дефицита внимания. Не со стороны родителей, внимания не хватает самому малышу.
Наиболее активно признаки и симптомы синдрома гиперактивности проявляются у детворы 5–6 лет, однако и у грудничков проблема возникает, поэтому маме с папой надо знать, что делать при столкновении с ней, как определить, что у малыша проблемы.
Признаки гиперактивности у новорожденных малышей
Точно поставить диагноз и определить гиперактивность у новорожденных детей сложно, так как большинство признаков характерны для полностью здоровых малышей
Привлечь внимание родителей и врачей должен факт, что подобные признаки характерны для ребенка и возникают систематически.
В чем проявляется гиперактивность у новорожденного младенца:
- Ручки, ножки у ребенка постоянно пребывают в движении, при этом цель тех или иных действий не всегда понятна.
- Нарушение цикла сна. Новорожденный спит гораздо меньше чем положено по возрасту, путает время суток: бодрствует ночью и отсыпается днем.
- Повышенный тонус мышц.
- Регулярная сильная рвота при кормлении.

- В месяц, гиперактивный грудничок будет постоянно кричать и плакать, при этом причины для этого не будет.
- Активные попытки сопротивления при пеленании, попытки выбраться из любых ограничивающих движения вещей и ситуаций.
- Бурная реакция на любые раздражители. Симптомом СДВГ у грудничков становится постоянный плач при малейшем звуке в комнате или при включении света.
- Малыш отвлекается на игрушки и яркие, необычные вещи в окружении, но быстро теряет к ним интерес, переключаясь на что–то другое.
- Отрицательная реакция на появление малознакомых или новых людей в окружении.
Создать комфортные условия для ребенка, проявляющего симптомы и признаки гиперактивности, невозможно. Поэтому если месячный малыш слишком бурно реагирует на раздражители, постоянно и беспричинно плачет, стоит обратиться к медикам. Врачи по отдельным признакам установят гиперактивность мышц у грудничка и подскажут, как ее скорректировать даже в столь юном возрасте.
Причины развития
Проявление симптомов гиперактивности у новорожденного младенца явление в наше время нередкое. Причиной этому становится целый ряд факторов:

- Генетика. Синдром часто передается по наследству. Шанс на это не высок.
- Образ жизни матери во время беременности. Младенцы с СДВГ чаще рождаются у женщин, которые пили, курили и испытывали стресс на протяжении вынашивания, неполноценное питание.
- Кислородное голодание плода и проявления фетоплацентарной недостаточности.
- Инфекционные болезни, развившиеся в первые недели жизни, способны повлиять на развитие малыша в дальнейшем, в том числе и вызвать проявление признаков гиперактивности.
- Роды через кесарево сечение. Хотя при таком способе появления на свет ребенок не обязательно проявит признаки синдрома СДВГ. Последующее развитие болезни зависит от дополнительных факторов, влиявших на процедуру.
- Осложнения при родах различного типа. Как правило – результат действий медперсонала или анатомических особенностей роженицы. Затяжные, стремительные или преждевременные роды, стимулирование деятельности матки, наложение щипцов для вытягивания ребенка – каждая из этих причин негативно влияет на новорожденных.
- Постоянно напряженная обстановка в семье, стрессы.
- Отравление тяжелыми металлами.
Каждый из перечисленных факторов может послужить толчком к развитию синдрома СДВГ у новорожденного, однако это не обязательно.
Иногда малыши справляются со всеми сложностями и остаются здоровыми.
Стоит ли лечить?
Диагностика гиперактивности у новорожденных детей строится на определении совокупности симптомов и признаков. Однако многие из них характерны и для полностью здоровых малышей.
Не стоит переживать, если:
- Малыш часто просыпается, но нормы по количеству сна для своего возраста соблюдает.
- При истерике и плаче легко успокаивается и отвлекается на игрушки и интересные звуки.
- Ребенок активно двигается весь день, но проявляет признаки усталости. Периоды активности сменяются периодами покоя. Гиперактивный малыш не успокаивается никогда.

- В возрасте нескольких месяцев дети не проявляют излишней намеренной агрессии.
В таких случаях ваши дети обладают активным, подвижным характером, но они не выходят за границы нормы.
Как лечить?
Чаще всего обоснованный диагноз ставится ближе к 5–6 годам. Однако, если врач определил, что у малыша есть признаки гипертонуса мышц, следует разобраться с тем, как его лечить.
Для настолько юных пациентов, лекарственные препараты используются редко. Основной упор идет на процедуры, главной задачей которых является ослабление симптоматики:
- Легкий специальный массаж в одно и то же время незадолго до наступления времени сна.
- Регулярные ванночки с добавлением отваров расслабляющих трав.
- Избегать ограничения подвижности.

- Максимально усилить контакт с родителями. Общение с мамой и папой должны дарить ребенку чувство спокойствия.
- Говорить при малыше ровным, спокойным голосом, часто хвалить.
- Из комнаты удаляются все опасные предметы, а на острые края и углы мебели наклеивается защита. Особенно актуальным это станет, когда ребенок немного подрастет и начнет ползать.
- Полноценное питание очень важно. Идеально, если в первые 3–4 месяца будет 100% грудное вскармливание. А затем в рацион постепенно будет добавляться разнообразный прикорм соответственно возрасту.
Начатое вовремя и проводимое регулярно, последовательное лечение позволит скорректировать поведение ребенка в будущем и уменьшить проявление СДВГ в взрослом возрасте, избавив от необходимости медикаментозного лечения.
Не откладывайте на потом, ознакомьтесь подробнее о комплексном лечение с индивидуальным подходом к каждому ребенку!


