Атопический дерматит беременных
Атопия — этот термин характеризует предрасположенность к развитию атопического дерматита, бронхиальной астмы и / или аллергического ринита.
Атопическая экзема — это воспаление кожи, которое вызывает сухость и зуд кожи. Поражает любые участки кожи, включая лицо, но самыми распространенными местами являются локти, колени, запястья и шея. Встречается с одинаковой частотой как у женщин, так и у мужчин, и обычно начинается в первые недели или месяцы жизни. Наиболее часто встречается у детей, поражая, по меньше й мере, 10% детей грудного возраста. Может сохраняться и у взрослых или после асимптомного периода может вернуться в подростковом и во взрослом возрасте. Многие факторы окружающей среды ухудшают состояние кожи при экземе. К ним относятся повышенная температура, пыль, контакт с раздражающими средствами (например , мыло или моющие средства), стресс и инфекции. Также ухудшается состояние кожи при экземе во время беременности (см. ниже).
Атопический дерматит беременных возникает у женщин, которые уже страдают экземой, и вызывает обострение болезни (примерно у 20% больных атопическим дерматитом беременных). Помимо этого, существует группа женщин, у которых первое проявление этого заболевания началось в период беременности (к ним относится оставшиеся 80% случаев). Зачастую они имеют более чувствительную кожу с тенденцией к сухости и раздражению (так называемый атопический диатез), а также возможно, что кто-то из их родственников страдает атопическими заболеваниями (астма, аллергический ринит, атопический дерматит).
Атопический дерматит беременных развивается обычно в течение первой половины периода беременности (у 75% — до третьего триместра). АДБ ранее был известен как «почесуха беременных», но в это определение не входят все виды изменений кожи, которые могут наблюдаться при этом виде заболевания. Поэтому это название уже не употребляется.
Какова причина атопического дерматита беременных? Причина полностью не ясна. Атопия — заболевание, которое носит наследственный характер (см. ниже) и проявляется на генетическом уровне. Люди-атопики имеют сверхактивную иммунную систему и склонность к воспалению кожного покрова (покраснение и эрозии). Защитный барьер кожи у таких людей не работает как надо, и поэтому кожа склонна к сухости и развитию инфекций . Во время беременности иммунная система значительно изменяется, что может привести к ухудшению существующего дерматита или проявлению первых признаков развития атопического дерматита. Эти изменения обычно проходят после родов; хотя рецидив заболевания может проявиться у некоторых женщин во время повторной беременности.
Носит ли атопический дерматит семейный характер? Да. Атопическая экзема (также как и астма или сенная лихорадка), как правило, встречается в семьях людей, страдающих этими заболеваниями. Если один или оба родителя поражены экземой, астмой или поллинозом, вероятнее всего, что их дети будут склонны к этим видам заболеваний. Также, из-за наследственности, у вашей сестры или матери тоже мог возникнуть атопический дерматит во время беременности. Существует высокая вероятность появления атопического дерматита во время последующих беременностей.
Каковы симптомы атопического дерматита беременных и как он выглядит? Главным симптомом является сильный зуд, который может доставлять дискомфорт во время сна. Важность кожной сыпи зависит от типа АДБ. Если вы страдаете ухудшением уже существующей экземы, вероятно, что ваша кожа будет красной и сухой. Если экзема активная (во время обострения), у вас могут образоваться небольшие пузырьки с прозрачным содержимым на кистях и стопах или на коже может возникнуть мокнутие. На участках кожи, которые подвергаются постоянным расчесам, кожа может огрубеть, возникает так называемая лихенификация. Если у вас впервые появился атопический дерматит во время беременности, то сыпь проявляется в более легкой форме. Две трети пациентов страдают от красных, зудящих, шелушащихся пятен (так называемый экзематозный тип АДБ ). Очагом поражения, также как и при атопической экземе, является шея, грудь, локтевые сгибы и подколенные ямки. Еще треть пациентов имеет мелкие узелки (1 – 2 мм), или несколько большие бляшки (5 – 10 мм), иногда с наличием небольших открытых ран (экскориаций, которые появляются в результате расчесов кожи) на животе, спине и конечностях (так называемая «почесуха»).
Как поставить диагноз атопического дерматита беременных? Обычно легко установить диагноз при обострении уже существующей экземы на основании характерной клинической картины, и учитывая историю болезни. Однако при первом проявлении атопического дерматита диагноз установить труднее. Его можно спутать с таким заболеванием кожи, как чесотка или с кожной сыпью, вызванной аллергией на медицинские препараты, и другими специфическими кожными заболеваниями, возникающими во время беременности. Лучше всего рассказать вашему семейному врачу об атопическом дерматите у вас или у членов вашей семьи, а также о предрасположенности к другим атопическим заболеваниям (так называемый атопический диатез, см. выше).
Может ли повлиять атопический дерматит беременной женщины на будущего ребенка? Нет, проявление сыпи у матери не причиняет никакого вреда ребенку. Однако на фоне атопического дерматита у ребенка может развиться генетическая предрасположенность к атопическим заболеваниям (экзема, астма или сенная лихорадка).
Можно ли вылечить атопический дерматит беременных? Не полностью; из – за генетической предрасположенности к этому заболеванию. Но есть много способов контролировать его. В особенности первые проявления атопического дерматита хорошо поддаются лечению и легко контролируются.
Как лечить атопический дерматит при беременности? Основной целью лечения является облегчить зуд и уменьшить воспаление и покраснение кожи. Важно, чтобы во время беременности использовались лечебные препараты, которые являются полностью безопасными для здоровья матери и ребенка. Чаще всего используют увлажняющие средства, стероидные кремы или мази.
Увлажняющие (смягчающие кремы и мази) могут применяться несколько раз в день для предотвращения сухости кожи. Их много, поэтому важно выбрать именно то средство, которое вам подходит. Увлажняющие средства для ванн и использование заменителей мыла во многих случаях приносят облегчение. Не рекомендуется слишком часто принимать ванну или душ, это пересушивает кожу.
Стероидные кремы или жирные мази, содержащие стероиды часто необходимы для уменьшения симптомов. Их следует наносить только на пораженные участки кожи. Следует использовать самые слабые (например, гидрокортизон) или средней силы стероидные кремы. Количество крема должно быть минимальным. В идеальном случае 1 – 2 маленьких тюбика (15 – 30 гр.) будет достаточно. Тем не менее, в более тяжелых случаях, использование более сильного стероидного крема или мази в больших количества всегда предпочтительнее приема стероидов в виде таблеток.
Назначение стероидных таблеток является последним шагом для контролирования состояния, они должны приниматься только в небольших дозах и в течение короткого периода времени. Преднизолон является препаратом, который назначают во время беременности в случае серьезных обострений экземы.
Некоторые пациентки могут также воспользоваться дополнительными методами лечения, например, ультрафиолетовыми лучами (УФ типа B), которые считаются безопасными во время беременности.
Антибиотики могут оказаться необходимыми при мокнутии. Это может означать, что экзема инфицирована бактериями.
Следует избегать использования крема или мази, которые подавляют иммунную систему, такие как такролимус (Protopic ®) и пимекролимус (Elidel ®), поскольку они не получили лицензию на применение во время беременности. Хотя считается, что неофициальное использование этих препаратов на ограниченных областях кожи не причиняет вреда будущему ребенку, но серьезные исследования в этой области не проводились.
Кроме этого, зуд кожи могут облегчить антигистаминные препараты. Безопасными лекарствами в период беременности считаются:
- Седативные (успокоительные): клемастин, диметинден, хлорфенирамин.
- Неседативные: лоратадин, цетиризин.
Насколько это лечение является безопасным для здоровья матери и ребенка? Необходимо ли специальное наблюдение? Применение самых слабых или средней активности стероидных кремов или мазей в умеренных количествах является безопасным во время беременности. Сильные стероидные кремы или мази могут повлиять на развитие плода. Дети в этих случаях могут родиться с недостаточным весом, особенно при применении стероидных кремов или мазей в больших дозах (более, чем 50 г – 1/2 большого тюбика в месяц, или больше 200 – 300 г – 2 – 3 – больших тюбика в течение всего периода беременности). Короткие курсы (около 2 – х недель) преднизолона (стероиднoй таблетки), который является препаратом выбора среди таблетированных стероидных гормонов во время беременности, обычно не причиняeт вред ребенку. Однако оральное применение больших доз (более 10 мг в день) преднизолона в течение более длительного периода (более 2 – х недель) в течение первых 12 недель беременности может привести к развитию «заячьей губы» или «волчьей пасти» у ребенка. Продолжительное лечение стероидными таблетками (в котором обычно нет необходимости при АДБ) может также повлиять на развитие ребенка в целом, в частности на рост плода.
При применении стероидных таблеток у матери существует риск развития диабета (высокий уровень сахара) и гипертонии (высокое артериальное давление). Поэтому в дородовых клиниках должны проводиться постоянные измерения кровяного давления и анализы мочи, в то время как УЗИ может определить отклонения в развитии ребенка.
Возможны ли нормальные роды? Да.
Могут ли женщины с атопическим дерматитом беременности кормить грудью? Да. Даже при лечении стероидными таблетками женщина может кормить ребенка грудью, так как только незначительное количество стероидов попадает в грудное молоко. Однако эти женщины подвергаются риску развития экземы сосков из-за повышенной чувствительности кожи. Поэтому рекомендуется применение увлажняющих кремов для этой части тела. Если это стероидные кремы, то перед кормлением грудью ее нужно тщательно вымыть, чтобы предотвратить попадание в рот ребенка.
Несмотря на все усилия, которые были предприняты для того, чтобы информация, приведенная в данной информационной брошюре, являлась точной, не каждый из описанных способов лечения подходит или является достаточно эффективным для всех пациентов. Ваш лечащий врач сможет предоставить вам более подробную информацию.
Общая информация данной брошюры была заимствована из информационной брошюры для пациента (BAD). Эта брошюра была подготовлена рабочей группой “Kожные заболевания во время беременности”, Европейской академии дерматологии и венерологии (ЕАДВ) и может не отражать официальной точки зрения Академии.
Экзема при беременности: здоровье кожи в ожидании маленького чуда
Беременность – это очень хрупкое время для здоровья женщины. В этот период все системы организма нацелены в первую очередь на развитие плода, следовательно, нагрузка на них двойная. Неудивительно, что иммунная система будущей матери страдает и наружу выходят всевозможные заболевания, в том числе и экзема при беременности.
Теперь, вместо того чтобы наслаждаться своим удивительным положением, женщина должна искать всевозможные способы лечения неприятного кожного заболевания.
Экзема при беременности: симптомы
Если будущая мать заметила на коже подозрительные пятна, ей необходимо срочно обратиться за помощью к дерматологу. Если срок небольшой и интересное положение не видно окружающим, ей обязательно надо сообщить о беременности врачу. Это может повлиять на постановление диагноза и, конечно же, на будущее лечение.
Экзема выражается такими симптомами:
- красные пятна на коже округлой формы;
- шероховатость и шелушение (сухой тип заболевания);
- выделение прозрачной жидкости (влажный тип заболевания);
- зуд и неприятные ощущения при надавливании.
Эти признаки могут свидетельствовать и о другом дерматологическом заболевании, поэтому дерматолог должен осмотреть пациентку, сделать нужные анализы и только потом поставить диагноз и назначить лечение.
Экзема при беременности: причины
Как уже было сказано выше, организм будущей матери намного сильнее подвержен заболеваниям, чем раньше. Любое нарушение обмена веществ и женщина получает массу неприятностей со здоровьем.
Данное заболевание может вызвать множество факторов:
- нарушение гормонального баланса;
- нервное состояние;
- неправильное питание;
- недостаток витаминов;
- использование бытовой химии без защиты;
- экология;
- хронические инфекционные заболевания, например, гайморит.
Любой из этих факторов может стать катализатором для кожного заболевания, поэтому будущей маме стоит быть начеку.
Лечение экземы при беременности: лечить или нет?
Многие считают, что использование любых медикаментов может отрицательно сказаться на здоровье плода. Это действительно так, ну а что делать с эмоциональным состоянием беременной пациентки?
Постоянные переживания, связанные с родами и будущим материнством, уже не легкое испытание для женщины, а тут еще и волнение по поводу внезапной появившейся экземы. Стоит ли объяснять, что ребенок, находящейся в лоне, берет все переживания матери на себя? Одним словом, в эмоциональном плане он является своеобразной губкой, вбирающей в себя чувства. Надо ли рисковать его здоровьем? Тем более что сейчас создано множество препаратов, которые не приносят никакого отрицательного влияния на плод.
Прежде чем начать что-то предпринимать, стоит прислушаться к следующим советам, которые помогут избавиться от проблемы:
- Меньше переживаний, больше положительных эмоций. Такой оптимистический настрой если и не вылечит экзему, то позволит просто наслаждаться своим положением.
- Внимательно обследуйте свою косметичку. Часто проблема возникает на руках из-за применения неподходящих косметических средств. Иногда привычный гель для душа в период ожидания родов может сыграть злую шутку.
- Всегда используйте перчатки при работе с бытовой химией!
- Обратите внимание на питание. Оно должно быть правильным. В этот период часто хочется кулинарных « извращений », но придется немного потерпеть. Ешьте больше свежих овощей и фруктов. Замените жирные сорта мяса диетическими. Откажитесь по мере возможности от жареного, солений и копченостей. Но главное табу – это продукты с содержанием искусственных красителей, консервантов и ароматизаторов.
- Пересмотрите гардероб. Ходите в свободных вещах, сшитых из натуральных тканей, следите, чтобы на руках или других местах не было сдавливающей резинки. Стирайте эти вещи детскими порошками или детским мылом.
Экзема при беременности: лечение народными способами
Если все же будущая мать решила отложить прием медикаментов на более позднее время, ей стоит обратить внимание на народные методы лечения. Наши предки использовали только натуральные ингредиенты, а приготовить нужное снадобье в состоянии даже ребенок.
Конечно, они не дадут тот эффект, который можно получить при лечении современными медикаментами, но при этом они вполне способны снять симптомы и успокоить беременную женщину. Кроме того, часто бывает, что после родов экзема проходит сама, когда иммунная система приходит в норму, поэтому народные методы – это оптимальный вариант на время беременности.
- Мазь против экземы с уксусом . Для приготовления потребуются ячмень и винный уксус. Ячмень нужно превратить в муку с помощью кофемолки и смешать с уксусом до кашеобразного состояния. Смазывать пораженные места два-три раза в день. Подходит для влажной экземы;
- Мазь с чесноком . Возьмите две головки чеснока, очистите их от шелухи и перетрите в кашицу. Смешайте со столовой ложкой сливочного масла. Втирайте полученную мазь два раза в сутки;
- Мазь из орехов . Возьмите 150 грамм грецких орехов и перетрите их в муку. Переложите полученную кашицу в небольшую кастрюльку и залейте молоком (0,5 литра). Варите на маленьком огне до загустения. Полученную мазь вотрите в кожу и перемотайте все бинтом на два часа. Делать каждый день по два раза;
- Мазь из фасоли . Поджарьте на сковороде немного фасоли и превратите ее в муку. Смешайте между собой фасолевый порошок и свиной жир до консистенции мази. Обрабатывайте средством кожу три раза в день.
Существует много трав, настои которых при внутреннем употреблении хорошо помогают от кожных раздражений. Однако женщинам в беременном состоянии лучше обходить их стороной. Многие совершенно безобидные на вид растения могут принести с собой непоправимый урон. Например, шалфей. Если вы все же решились использовать травы, то из них лучше делать компрессы и примочки. Это безопасно для плода, но губительно для экземы.
Среди таких растений можно выделить следующие:
- девясил;
- чистотел;
- календула;
- кора дуба;
- ромашка лекарственная;
- кора ивы белой.
Все эти средства доступны. Они продаются в аптеке и стоят очень дешево. Зверобой, кора дуба и перечная мята отлично справляются с зудом, ромашка и календула снимают воспаление, а чистотел восстанавливает покровы.
Экзема при беременности: профилактика
Когда проблема пропадет, это вовсе не означает, что она не вернется снова. Женский иммунитет будет подорван еще долгое время, особенно при кормлении грудью.
Поэтому матери нужно заботиться о своем здоровье.
- В первую очередь, должна беспокоиться будущая мама о правильном питании.
- Беременной женщине рекомендуются каждодневные пешие прогулки. Свежий воздух – это основа здоровья и хорошего самочувствия.
- Женщина в положении это не инвалид, поэтому ей нужна физическая нагрузка. Специальный комплекс для беременных укрепит иммунитет и не даст экземе ни одного шанса на рецидив.
- Ну и, конечно же, не забывайте про витамины.
Экзема при беременности – это не повод впадать в панику. Подорванный иммунитет таким образом дает о себе знать. Возьмите себя в руки и наслаждайтесь особым положением, тогда как простые советы, представленные выше, помогут избавиться от кожной проблемы.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
С чем связана экзема при беременности: почему возникает и как лечить

Во время беременности по физиологическим причинам у женщины меняется иммунитет. Это может быть причиной обострения хронических проблем и появления новых заболеваний. Кроме того, сказываются гормональные изменения. В первую очередь от них страдает кожа, которая становится подверженной различным заболеваниям: акне, дерматозам, крапивнице, грибковым инфекциям и пр.

По тем же причинам при беременности возникает экзема, доставляющая сильный дискомфорт из-за зуда, сыпи и покраснений. Ситуация осложняется тем, что в этот период можно использовать не все лекарства. В связи с этим предлагаем разобраться в вопросе, чем лечить экзему при беременности, какие препараты и методы можно использовать, а какие нельзя.
Особенности развития экземы при беременности
У большинства беременных обостряется экзема, которая была еще до беременности. Хотя нередко заболевание возникает у тех, кто до этого с ним не сталкивался. Это объясняется снижением иммунитета и гормональными изменениями, что выступает распространенными причинами развития экземы.

Заболевание имеет неифекционную природу, поэтому не оказывает существенного влияния на плод. Больше дискомфорта испытывает женщина, из-за постоянного зуда ухудшается ее эмоциональное и физическое состояние, могут появляться проблемы со сном и аппетитом. Поэтому обострение обязательно требует лечения, которое подбирают исходя из характера и тяжести симптомов.
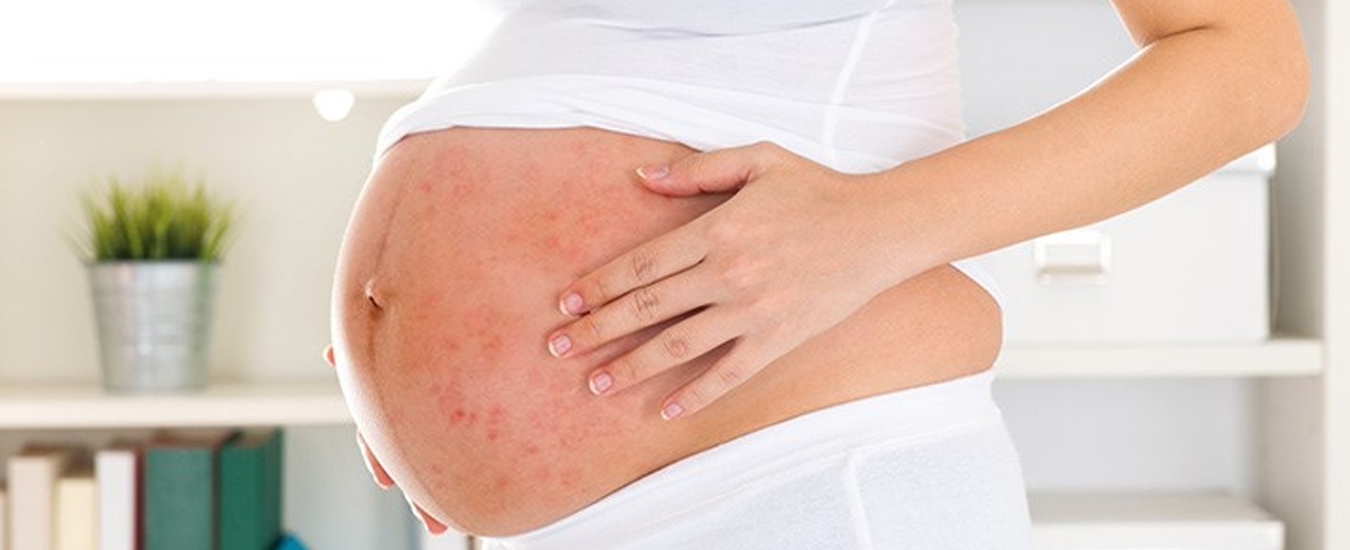
Характер обострений
Течение и выраженность экземы, как и других кожных заболеваний при беременности изменяется. Чаще происходят обострения. Причем экзема, для которой характерны внезапные рецидивы, может протекать еще тяжелее, чем до беременности. Течение болезни настолько непредсказуемо, что может, наоборот, наступить ремиссия, которая продолжается вплоть до родов, а затем опять сменяется обострением.
Обострение экземы при беременности по степени распространение уступает только атопическому дерматиту беременных, который характеризуется экзематозной (чаще всего) или папулезной (реже) сыпью. Она возникает на шее, сгибательных поверхностях конечностей, в области живота. Наиболее распространены очаги экземы на руках в районе кистей. Есть редкая форма заболевания — экзема сосков. В обоих случаях обострение приходится в основном на первый-второй триместры.
Как лечат экзему при беременности
Поскольку экзема во время беременности может иметь разный характер течения, способы коррекции симптомов подбирают индивидуально. Общий принцип лечения заключается в назначении мазей и других местных средств, которые будут оказывать минимальное влияние на организм женщины.

Возможно, кроме дерматолога и гинеколога потребуется консультация других узких специалистов, например, гастроэнтеролога, который исключит болезни желудка, или лора, который обнаружит воспаления ЛОР-органов. Это объясняется тем, что причиной обострения экземы может стать другое заболевание. С учетом этого, а также принимая во внимание срок гестации и симптомы, врач подбирает, как и чем лечить экзему при беременности.

Гормональные препараты
Использовать гормональные мази можно только по назначению врача. Такие препараты могут оказывать негативное влияние на плод. По этой причине их не используют в первом триместре беременности. Большинство гормональных мазей разрешены с 12-16 недель и при условии, что потенциальная польза для женщины выше риска для плода. Оценить это может только специалист, который учтет способность того или иного лекарства проникать через плаценту и его влияние на тонус матки.
Гормональные мази от экземы при беременности стараются назначать в крайних случаях, когда нормализация режима питания и негормональные средства не дали результатов. Другое правило — использовать такие серьезные препараты краткими курсами и только местно, т. е. для обработки кожи, а не приема внутрь.
Негормональные препараты
В большинстве случаев лечение экземы у беременных происходит с применением негормональных мазей, которые мягко влияют на организм женщины, помогая устранить воспаление и неприятные симптомы. Среди таких препаратов выделяют Бепантен, Элидел, Цинковую мазь.
В клинике «ПсорМак» для лечения используют негормональную мазь на основе растительных компонентов, разработанную по авторской методике доктора В. Ф. Мака, имеющего опыт в дерматологии более 25 лет. Уникальный способ лечения помог уже сотням пациентов, в чем можно убедиться, изучив их отзывы и результаты лечения. Растительная мазь не раздражает кожу и не усугубляет течение болезни, а мягко снимает покраснение, воспаление, зуд и другие неприятные симптомы экземы.
Диета и профилактика
Чтобы не провоцировать обострение экземы, женщине необходимо соблюдать диету. Полезно употреблять много овощей и фруктов, свежей зелени, круп, нежирного мяса, молочных продуктов. Избегать необходимо:
- выпечки,
- шоколада,
- цитрусовых,
- орехов,
- цельного коровьего молока,
- морепродуктов,
- красных овощей и фруктов,
- меда.
В доме не должно быть никаких аллергенов вроде перьевых подушек или ковров, в которых могут находиться клещи. Необходимо меньше контактировать с бытовой химией — проводить уборку и мыть посуду в перчатках. Одежда должна быть из мягких натуральных тканей с небольшим содержанием вискозы, без синтетики и шерсти.
Не менее важно соблюдать правильный режим дня, избегать стрессов, отдыхать и чаще бывать на свежем воздухе. И самое главное — не заниматься самолечением, а при первых неприятных симптомах сразу обращаться к врачу, чтобы не усугубить болезнь и быстрее с ней справиться за счет своевременно принятых мер. Если вы столкнулись с экземой при беременности — обратитесь в клинику «ПсорМак», где вы сможете пройти диагностику и получить правильное лечение.
Полезная информация
С наступлением беременности в коже происходят функциональные перестройки. Патологические изменения приводят к обострению хронических дерматологических заболеваний или появлению специфических, связанных с вынашиванием ребенка, дерматозов. Среди разнообразия кожных поражений особенно часто выделяют: псориаз, экзему и дерматит при беременности.
Такие патологические состояния могут сильно ухудшить качество жизни будущей мамы. Разнообразные морфологические характеристики, отсутствие однозначных диагностических тестов, а также ограниченные терапевтические возможности создают дополнительные трудности при ведении таких пациенток.
ОБЩИЕ СВЕДЕНИЯ О ДЕРМАТИТАХ ПРИ БЕРЕМЕННОСТИ


Дерматит — это группа воспалительных заболеваний кожных покровов, провоцируемых внутренними или внешними факторами. Согласно международной классификации болезней 10-го пересмотра, этому заболеванию при беременности не присвоен свой код. В зависимости от вида дерматита (в том числе и у будущих мам), эта патология относится к МКБ-10 с L20 по L30.

Дерматологические патологии выявляют у 1,5-3% беременных. Чаще всего это женщины с генетической предрасположенностью к аллергиям и аутоиммунным заболеваниям.
Гестационные дерматозы отличаются общими особенностями:
- имеют благоприятный прогноз;
- непосредственно связаны с периодом беременности;
- в клинической картине чаще всего присутствует зуд.
Атопическое поражение кожи будущих мам хорошо поддается симптоматической терапии. Часто спонтанные улучшения развиваются после родоразрешения. Но при повторных беременностях болезнь может вернуться. На здоровье плода данное заболевание не влияет. Но повышает риск развития у детей в будущем атопического дерматита.
КОГДА БЫВАЮТ ОБОСТРЕНИЯ
Атопический дерматит при беременности диагностируется в 50% или более случаев поражения кожных покровов во время гестации. На его течение или обострение могут влиять многие факторы. Как будет протекать атопический дерматит (АтД) во время беременности спрогнозировать достаточно сложно.
На фоне беременности атопия ухудшается в более половине случаев у будущих мам, страдающих такой формой дерматита. У 24% патология остается в стабильном состоянии. А у 24-25% счастливец состояние кожных покровов при хроническом АтД наоборот улучшается. Особенно часто обострение происходит на сроке до 20 недель беременности.
Обострение заболевания при беременности вызывает следующее:
- угнетается клеточный иммунитет, а гуморальный нарастает;
- усиливается циркуляция крови в коже, что способствует появлению зуда и/или отеков;
- повышается сывороточный прогестерон, а также другие гормоны, усиливающие кожную чувствительность;
- нерегулярный стул, запоры провоцируют хроническую эндогенную интоксикацию.
На фоне гестоза в I триместре беременности обычно обостряется АтД. Во II триместре чаще возникает аллергический ирритантный, токсико аллергический дерматит. А для III триместра характерно появление специфических дерматозов.
В отдельных случаях, на фоне угнетения иммунитета, при беременности возможно улучшение состояния АтД, но чаще всего патология усугубляется.
ВИДЫ ДЕРМАТИТА
Дерматологи выделяют такие виды дерматита:
- Простой контактный. Возникает при взаимодействии с раздражителем. В результате развивается прямое местное поражение кожи.
- Аллергический. На кожных покровах возникают типичные для аллергической реакции симптомы после непосредственного контакта с аллергеном.
- Себорейный. Поражает участки кожи с большим количеством сальных желез. Развивается на фоне активного размножения микроорганизмов, присутствующих на коже.
- Атопический. Воспаление кожи с хроническим течением. Характерно для женщин, имеющих наследственную предрасположенность. Также АтД обычно развивается при наличии других форм аллергии.
Еще у беременных иногда диагностируют периоральный дерматит. Он представляет собой папуло пустулезные высыпания на лице, которые напоминают акне или розацеа. Локализуются они преимущественно вокруг рта.
ПРИЧИНЫ РАЗВИТИЯ
Происхождение специфических поражений кожи, проявляющихся при беременности, продолжают представлять интерес для исследователей. Большинство акушеров-гинекологов склоняются к тому, что такие кожные заболевания возникают из-за естественной гормональной и иммунной перестройкой во время беременности.
К основным причинам дерматозов относят:
- Повышение активности Th2. Коррекция защитных сил у беременных необходимы для того, чтобы организм женщины не отторгал плод. В результате сложных механизмов иммунного ответа образуются аллерген-специфические Ig-антитела, а также увеличивается число эозинофилов. Это хорошая основа для обострения или первичного формирования атопического дерматита.
- Нарушение целостности соединительной ткани. По мере роста живота ткани растягиваются, а соединительнотканные волокна повреждаются. Иммунные клетки воспринимают фрагменты эластина и коллагена как аллергены. В результате развивается аутоиммунная реакция с появлением сыпи на коже.
- Наследственная предрасположенность. Часто атопические кожные заболевания наследуются от родителей и уже на генетическом уровне заложена возможная аллергическая реакция на ряд антигенов.
Также на беременных распространяются такие общие причины развития дерматитов: пребывание в стрессовом состоянии, механические травмы кожных покровов, попадание аллергена в системный кровоток, контактирование с внешними раздражителями.
ХАРАКТЕРНЫЕ СИМПТОМЫ
- В зависимости от вида дерматита симптомы будут разными:
- Для контактного характерно появление сыпи на определенном участке, который контактировал с раздражителем. Также развивается общая слабость, возникают небольшие волдыри.
- При аллергическом возникают покраснения кожных покровов, образуются пузырьки, появляется зуд. Подобные симптомы развиваются в месте контакта с аллергеном.
- При себорейном появляются чешуйчатые пятна там, где локализовано большое количество сальных желез. Кожа шелушится, краснеет, появляется перхоть.
- При атопическом дерматите появляется зуд разной степени интенсивности. В двух третях экзематозные высыпания локализуются на характерных для АтД участках кожного покрова — на шее, лбу, на руках и ногах (сгибательные складки). В остальных случаях папулезные высыпания могут появляться на коже живота или других частях тела.
Зуд при перечисленных патологических состояниях иногда бывает настолько сильным, что нарушает сон беременной и сильно сказывается на ее общем самочувствии.
ДИАГНОСТИКА ДЕРМАТИТА ПРИ БЕРЕМЕННОСТИ
Если беременная обнаруживает у себя сыпь, покраснение или другие симптомы аллергии, то ей нужно в ближайшее время проконсультироваться с профильным специалистом. Во время первичной консультации врач тщательно соберет анамнез, а также проведет физикальный осмотр.
Дополнительная диагностика включает:
- общий анализ крови;
- дерматоскопию;
- осмотр под лампой Вуда;
- аппликационный накожный тест на аллергены;
- гистологическое и бактериологическое исследование.
Также при постановке диагноза современными методами оценивают степень гидратации кожи.
ЧТО МОЖНО ПРЕДПРИНЯТЬ
Для беременных с АтД принципиально важно: строго соблюдать режим сна и отдыха, а также правильно питаться. Если женщина задумывается о том, как избавиться от дерматита, она должна обязательно пересмотреть свой рацион. При этом питание беременной должно быть сбалансированным, поэтому назначение строгой, ограничивающей диеты не считается целесообразным.
Но и полная свобода в питании не приведет ни к чему хорошему. Лучше всего исключить некоторые, потенциально аллергенные продукты, а также те, что агрессивно действуют на ЖКТ. Питаться беременная должна часто и дробно. Важно, чтобы в рационе присутствовали продукты, способствующие хорошему пищеварению.
Также беременная должна максимально бороться со стрессом. Для этого ей нужно чаще гулять на свежем воздухе, принимать теплые релаксирующие ванные, слушать приятную музыку.
Беременная должна минимально контактировать с бытовой химией, особенно с той, что имеет агрессивные составы.
ЛЕЧЕНИЕ ДЕРМАТИТА ПРИ БЕРЕМЕННОСТИ
Беременную пациентку с дерматитом должны совместно вести дерматолог с акушером-гинекологом. Если у больной наблюдается повышенная тревожность, то подключают психотерапевта.
Некоторые общие принципы:
- Исключают системные антигистаминные препараты во время первого триместра. На более позднем сроке, при необходимости, назначают минимально эффективные дозы.
- Для коррекции состояния ЖКТ применяют желчегонные средства, гепатопротекторы, пробиотики. В случае последних, чем дольше женщина их принимает, тем ниже риск развития АтД у ребенка.
- Назначают растительные препараты для нормализации деятельности желчевыводящих путей. При употреблении их в первом триместре также уменьшаются проявления раннего гестоза.
- При наличии запоров назначают безопасные для беременных слабительные. Дозировку подбирают индивидуально.
- Если состояние больной доходит до критического, то оправдано назначение коротких курсов топических стероидов последнего поколения в виде кремов и мазей.
- При тяжелых обострениях прибегают к инфузионной терапии. Но ее обязательно обсуждают с акушерами-гинекологами и проводят под их мониторингом.
Лечение дерматозов у беременных требует индивидуального подхода с учетом срока гестации, тяжести и распространения патологического процесса.
ПРОФИЛАКТИКА ДЕРМАТИТА ПРИ БЕРЕМЕННОСТИ
Для профилактики кожных заболеваний у беременной рекомендуется:
- исключить из рациона потенциальные аллергены;
- минимизировать использование медикаментов и всегда внимательно изучать инструкции;
- ограничить использование мыла, одежды из грубых тканей;
- свести к минимуму факторы, влияющие на потливость;
- использовать рациональный уход за кожей.
В период вынашивания ребенка и во время лактации женщина должна исключить воздействие табачного дыма (активное или пассивное курение). Это полезно для всех систем организма, в том числе и для кожи.
ЭФФЕКТИВНЫЙ УХОД ЗА КОЖЕЙ СРЕДСТВАМИ ЭМОЛИУМ
Беременным с АтД в анамнезе следует очень бережно ухаживать за своей кожей и регулярно использовать современные эмоленты. Лучше выбирать линии аптечной косметики, которые имеют сбалансированный состав, не содержат красителей и синтетических отдушек. С целью очищения кожи лучше применять моющие средства с кислым рН и кремовой составляющей.
Симптомы и лечение экземы на руках при беременности
Экзема при беременности часто обостряется из-за изменений, происходящих в организме женщины. Непосредственного вреда для ребенка болезнь не приносит, но дискомфорт матери может отрицательно повлиять на плод. При подборе терапии нужно учитывать срок беременности, влияние лекарств на зародыш.

Что такое экзема
Экземой называют незаразное воспаление кожи. Заболевание имеет множество причин, чаще протекает хронически с периодическими обострениями. Экзема бывает сухой и мокнущей, поражает разные участки тела.
Причины обострения
Беременные женщины подвержены обострениям всех хронических заболеваний, в том числе и экземы. Основная причина обострения — гормональная перестройка организма. Происходит физиологическое снижение иммунной защиты. У беременных женщин часто меняются вкусовые пристрастия. Все это вызывает появление экзематозных высыпаний.
Основные симптомы
Экзема обычно проявляется у женщины на руках. Реже поражаются лицо, шея, ноги. Специфическое расположение экземы у беременных — соски. Характерные проявления экземы:
- покраснение кожи;
- шелушение;
- отек;
- мелкие пузырьки на коже.
Пузырьки лопаются, оставляя мокнущую поверхность, затем на ней образуются корки. Заболевание сопровождается чувством жжения, зудом.
Влияние на плод
Для зародыша экзема матери не несет непосредственной угрозы. Даже если она имеет инфекционное происхождение, это только местный процесс, внутриутробно бактерии не проникают. Но женщина из-за постоянного зуда, неприятных ощущений становится раздражительной, плохо спит, теряет аппетит. А это отрицательно сказывается на состоянии плода, вызывает повышенный тонус матки.
Методы обследования
Диагноз экземы ставит врач-дерматолог. Обычно достаточно внешнего осмотра, чтобы определить заболевание. По необходимости специалист назначает общий анализ крови, отправляет женщину на консультацию к гастроэнтерологу, ЛОР-врачу.
Что делать с образом жизни
Так как обострение экземы происходит из-за изменения образа жизни беременной женщины, его следует корректировать. Рекомендуется наладить благоприятную психологическую обстановку, избегать стрессов и конфликтов.
Важно устранить все потенциальные аллергены — пыль, шерсть животных, растения. Нужно регулярно проводить в доме влажную уборку. Женщине следует ограничить контакт со средствами бытовой химии, пользоваться перчатками во время уборки.
Диета
Обострение экземы могут вызывать некоторые продукты. В рационе следует ограничить употребление цитрусовых, кофе, шоколада, цельного молока, орехов. Следует выработать режим питания, составить сбалансированное меню.
Медикаментозное лечение
Сложность терапии экземы у беременных заключается в ограниченном применении лекарственных препаратов. Большинство из них негативно сказывается на ребенке. Экзему лечат только местно, используя мази или крема. Чтобы подобрать максимально безопасную схему терапии, нужно обратиться к дерматологу. Он объяснит, чем лечить воспаление, не навредив ребенку. Из гормональных средств используют мази и крема с гидрокортизоном. Применять их можно не более 14 дней без перерыва.
Негормональные препараты более безопасны, могут применяться на протяжении длительного времени. При мокнущей экземе следует использовать болтушки с цинком. Когда кожа подсохнет и образуются корочки, назначают крем на основе пимекролимуса, мазь с пантенолом.
Обострение экземы у беременных женщин — нередкое явление. Провоцирует заболевание гормональная перестройка организма, изменение образа жизни. Терапия экземы осуществляется местнодействующими препаратами под контролем дерматолога.

* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Общий диагноз всех мам: не помнят, когда причесывались в последний раз. И когда мылись дольше пяти минут, тоже не помнят
Кожные заболевания и беременность
Многие болезни кожи, возникшие во время беременности, могут быть не связаны с ней. Это различные дерматозы: акне, красный плоский лишай, зудящие дерматозы, аутоиммунные заболевания, буллезные дерматозы, пигментная крапивница, опрелости, грибковые заболевания, вирусные заболевания и другие.
При беременности происходит целый ряд физиологических изменений кожи: главным образом нарушения пигментации, изменения волос, изменение ногтей, изменения со стороны желез (эккринных, сальных, апокринных, щитовидной), сосудистые изменения, изменения слизистых, структурные изменения (стрии, акрохордоны). В целом, состояние кожи при беременности ухудшается.

Существует особая группа заболеваний, которая носит название дерматозов беременных. Дерматозы, возникающие у женщин на фоне протекающей беременности встречаются с частотой 1:120–1: 300, чаще их наблюдают при первой беременности. Этиология и патогенез дерматозов беременных во многом продолжают оставаться неизвестными. Основыми из них являются: пемфигоид (герпес) беременных, пустулезный псориаз беременных, пруриго беременных, зудящие уртикарные папулы и бляшки беременных, зудящий фолликулит беременных.
Нормальная беременность представляет собой естественный физиологический процесс в жизни женщины. В этот период в организме женщины возникают сложные адаптационно-защитные изменения, направленные на правильное развитие и рост плода, а в дальнейшем – рождение здорового ребенка. Происходят значительные изменения в работе всех органов и систем.
Существенно перестраивается эндокринная система: во время беременности изменяется уровень всех гормонов: к концу первого триместра (12 неделям) заканчивается формирование плаценты. С начала второго триместра плод начинает продуцировать гормоны, что вносит свои коррективы в гормональный фон беременной женщины.
Кожа также адаптируется к новым условиям существования, что и обуславливает появление физиологических изменений кожи. У беременных могут обостряться уже существующие кожные процессы и наряду с этим возникать специфические болезни кожи. Кожа каждого человека имеет свои индивидуальные особенности. В зависимости от цвета глаз, волос, цвета кожных покровов и способности кожи воспринимать солнечные лучи можно выделить несколько фототипов кожи.
По классификации Томаса Фицпатрика выделяют 6 фототипов кожи. Типы кожи наследуются и в процессе жизни не изменяются. В России наиболее часто встречаются 2-4 фототипы. Наиболее заметны гиперпигментации у темнокожих.
При беременности наблюдается обратимая гиперпигментация кожи, обусловленная в основном увеличением количества меланина. Другие возможные причины развития гиперпигментаций: воздействие различных внешних факторов, таких как загар, лучевой дерматит, ожоги, укусы насекомых, контакт с растениями, различные косметические процедуры, использование наружных лекарственных препаратов, раны, ссадины, потертости.
Во время беременности нередко наблюдается рост или гиперпигментация уже существующих невусов, возможно также появление новых. Любые пигментные образования у беременных с изменениями цвета, размера, формы, или сопровождающиеся появлением новой симптоматики (возникновение зуда, кровотечения, шелушения) должны быть обследованы у дерматолога.
Наиболее частая причина обращения к дерматологу – кожный зуд различного характера. Зуд при беременности может быть физиологическим, наблюдаться при заболевания, не связанных с гестацией (атопический дерматит), наблюдаться при заболеваниях, специфичных для беременных и быть проявлением холестаз беременных.
Наиболее частые сосудистые изменения, наблюдаемые у женщин в период беременности:
- паукообразная гемангиома,
- ладонная эритема,
- плотные отеки (руки, лодыжки, голени, лицо),
- варикозное расширение вен,
- геморрой,
- мраморная кожа,
- гиперемия десен,
- гемангиомы,
- пиогенная гранулема.
Появление звездчатых ангиом обусловлено повышением уровня эстрогенов в крови, поэтому после родов при нормализации гормонального фона они могут бесследно исчезать. В 20—50% случаев, появившись во время беременности, паукообразные гемангиомы остаются на всю жизнь.
Мраморная кожа или ливедо ретикулярис (сетчатое ливедо) относится к физиологическим изменениям. Также выделяют древовидное ливедо, которое в норме не наблюдается и может быть маркером системных заболеваний, такого как системная красная волчанка и антифосфолипидный синдром. Основные жалобы пациентов при сетчатом ливедо на изменение цвета кожи, ощущение холода. Изменения на коже симметричные, имеют красный или пурпурный рисунок напоминающий тенисную сетку. При пальпации кожа холодная, в теплом помещении симптомы могут полностью исчезать. При древовидном ливедо изменения на коже ассиметричные, прерывистые, могут наблюдаться изъязвления и атрофия; при повышении температуры симптомы не уменьшаются. Описано более 10 состояний, ассоциированных с древовидным ливедо, в связи с чем данные пациенты должны наблюдаться терапевтами, ревматологами и нефрологами. Впервые древовидное ливедо было описано как маркер нтифосфолипидного синдрома, поэтому пациентам следует проводить исследование антифосфолипидных антител.
Методы инвазивной диагностики
Основным методом диагностики кожных заболеваний при беременности является полный осмотр кожных покровов и видимых слизистых, в том числе с использованием цифровой дерматоскопии и лампы Вуда. В некоторых случаях проводится панч-биопсия высыпаний на коже под местной анестезией.
Основными методами лечения кожных заболеваний при беременности является динамическое наблюдение, диета, назначение системной и наружней терапии с учетом клинической картины заболевания и рекомендаций акушера-гинеколога и при необходимости терапевта.
Дерматозы беременных
Дерматозы беременных — это группа специфических кожных заболеваний, которые возникают при гестации и спонтанно разрешаются после родов. Проявляются зудом, уртикарными, папулезными, везикулярными, буллезными, пустулезными высыпаниями, изменением цвета кожи. Диагностируются на основании данных иммунограммы, РИФ, ИФА, результатов гистологического исследования биоптата, биохимического анализа крови, посева отделяемого или соскоба. Для лечения применяются противогистаминные препараты, мембраностабилизаторы, топические и системные глюкокортикостероиды, эмоленты.
МКБ-10
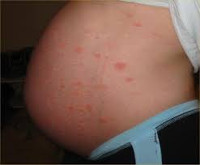
Общие сведения
К категории дерматозов беременных относят четыре заболевания с кожными симптомами, ассоциированные с гестационным периодом и лишь в редких случаях проявляющиеся после родов, — атопический дерматит, пемфигоид, полиморфный дерматоз, акушерский холестаз. Только у 20% пациенток с атопическим дерматитом характерные расстройства выявлялись до беременности. Патологии диагностируются у 1,5-3% беременных женщин, как правило, имеющих наследственную предрасположенность к аллергическим реакциям и аутоиммунным заболеваниям. Общим отличительными особенностями, позволяющими объединить гестационные дерматозы в одну группу, являются доброкачественное течение, связь с периодом беременности, наличие зуда в клинической картине.

Причины
Этиология специфических поражений кожи, выявляемых при беременности, изучена недостаточно. Большинство специалистов в сфере акушерства связывают их с физиологической гормональной и иммунной перестройкой в период гестации. Определенную провоцирующую роль играют изменения, происходящие в коже, — растяжение соединительнотканных волокон, активация эккриновых потовых желез. Непосредственными причинами дерматозов считаются:
- Повышение активностиTh2. Изменения иммунитета у беременных направлены на предотвращение отторжения плода. Во время вынашивания ребенка уменьшается выработка гуморальных антител, угнетается активность Т-хелперов 1-го типа (Th1). Относительное усиление активности Т-хелперов 2-го типа стимулирует образование аллерген-специфических Ig-антител и пролиферацию эозинофилов, что становится предпосылкой для формирования или обострения атопического дерматита.
- Повреждение соединительной ткани. Увеличение объема живота, вызванное ростом беременной матки, сопровождается растяжением кожи и повреждением соединительнотканных волокон. Фрагменты коллагена и эластина могут восприниматься клетками иммунной системы как аллергены, что приводит к развитию локальной аутоиммунной реакции с появлением кожной сыпи. Подобные нарушения чаще наблюдаются при многоплодной беременности, значительном увеличении веса.
- Наследственная предрасположенность. Основой большинства специфических дерматозов, диагностируемых у беременных, являются аутоиммунные процессы. Зачастую атопические кожные заболевания имеют семейный характер и возникают в результате генетически обусловленной аллергической реакции на человеческий лейкоцитарный антиген A31 (HLA-А31), гаптоген HLA-B8, плацентарный антиген, имеющий сходство с коллагеном базальной мембраны кожных покровов (BPAG2, BP180).
Патогенез
Предположительно механизм развития дерматозов беременных обусловлен нарушением иммунной реактивности с развитием реакций гиперчувствительности Th2-типа, активацией тучных клеток и базофилов, выделяющих медиаторы воспаления. У 70-80% пациенток в ответ на стимуляцию плацентарным антигеном, фрагментами соединительнотканных волокон, другими аутоантигенами усиливается пролиферация Т-лимфоцитов 2 типа. Th2-клетки активно синтезируют интерлейкины 4 и 13, которые стимулируют образование IgE. Под действием иммуноглобулинов Е дегранулируются тучные клетки и базофилы, активируются макрофаги, возникает эффект множественной сенсибилизации. Дополнительно под влиянием интерлейкинов 5 и 9 дифференцируются и пролиферируют эозинофилы, что усугубляет атопический ответ.
В 15-20% случаев реакция вызвана не гиперпродукцией IgE, а влиянием провоспалительных цитокинов, гистамина, серотонина, других факторов. Под действием медиаторов, поступающих в межклеточное пространство, кожные сосуды расширяются, развивается эритема, ткани отекают, инфильтрируются Т-хелперами-2. В зависимости от выраженности воспалительных изменений наблюдаются зуд, папулезная, везикулезная, пустулезная сыпь. Определенное значение в патогенезе гестационных дерматозов, особенно атопического дерматита, имеет дисбаланс вегетативной нервной системы, проявляющийся высокой активностью холинэргических и α-адренергических рецепторов на фоне угнетения β-адренорецепторов. У пациенток, страдающих акушерским холестазом, раздражение кожи вызвано усиленной экскрецией и накоплением желчных кислот.
Классификация
Систематизация форм расстройства учитывает этиологические факторы, особенности патофизиологических изменений, клиническую картину заболевания. Выделяют следующие типы дерматозов беременных, которые отличаются распространенностью, кожной симптоматикой, вероятностью осложненного течения:
- Атопический дерматит. Составляет более половины случаев поражения кожи при гестации. Обусловлен усиленным Th2-ответом. В 80% случаев впервые диагностируется при беременности и в последующем никак не проявляется. Может быть представлен экземой, пруриго (почесухой) или зудящим фолликулитом беременных. Обычно эти формы дерматита сопровождаются дискомфортом, но не представляют угрозы для течения беременности.
- Полиморфный дерматоз беременных. Вторая по распространенности кожная патология гестационного периода (заболеваемость составляет 0,41-0,83%). Чаще выявляется в 3-м триместре у пациенток с многоплодной беременностью и у женщин с большой прибавкой веса. Связана с аутоиммунным ответом на повреждение коллагеновых волокон. Характеризуется зудом, полиморфной сыпью. Не влияет на вероятность осложнений при гестации.
- Внутрипеченочный холестаз (зуд) беременных. Наследственное заболевание, возникающее у 0,1-0,8% больных с генетическими дефектами аллелей HLA-B8 и HLA-А31. Зуд беременных обычно развивается в последнем триместре беременности. Вероятнее всего, дерматологические симптомы являются результатом раздражающего воздействия желчных кислот, циркулирующих в коже. Из всех гестационных дерматозов наиболее опасен в плане осложнений.
- Пемфигоид (герпес) беременных. Редкая аутоиммунная патология, распространенность которой составляет 0,002-0,025%. Аллергеном служит плацентарный антиген, вызывающий перекрестную реакцию на коллаген базальной кожной мембраны. Проявляется зудом, уртикарной, везикулезной сыпью. Возможно осложненное течение беременности, наличие высыпаний у новорожденного, рецидив заболевания при повторных гестациях.
Симптомы дерматозов беременных
Общими признаками гестационных заболеваний кожи являются зуд разной интенсивности, сыпь, изменение цвета кожных покровов. Клиническая симптоматика определяется видом дерматоза. Атопический дерматит чаще выявляется у первородящих беременных в 1-2 триместрах, может повторяться при последующих гестациях. Зудящие экзематозные и папулезные высыпания обычно локализованы на лице, шее, сгибательных поверхностях верхних и нижних конечностей, ладонях и подошвах, реже распространяются на живот. При зудящем фолликулите — редко встречающемся варианте атопического дерматита — на верхней части спины, груди, руках, плечах, животе возникает угревая сыпь, представленная множественными папулами и пустулами размерами 2-4 мм, расположенными в основании волосяных фолликулов.
Признаки полиморфного дерматоза появляются у первородящих пациенток в III триместре, реже — после родов. Зудящие красные папулы, бляшки, пустулы вначале образуются на коже живота, в том числе над растяжками, после чего могут распространяться на грудь, плечи, ягодицы, бедра, однако практически никогда не поражают слизистые, кожу возле пупка, на лице, подошвах, ладонях. Диаметр отдельных элементов составляет 1-3 мм, возможно формирование сливных полициклических очагов.
Уртикарная, везикулезная, буллезная сыпь у беременных с пемфигоидом возникает на 4-7 месяце, изначально локализуется в околопупочной области, затем обнаруживается на груди, спине, конечностях. При повреждениях пузырьков и волдырей появляются эрозии, корки. Часто элементы высыпаний сгруппированы. С каждой последующей гестацией пемфигоидный дерматоз начинается раньше, сопровождается более выраженной симптоматикой.
Отличительными особенностями внутрипеченочного холестаза являются первичный характер интенсивного кожного зуда и пожелтение кожи, выявляемое у 10% беременных. Зудящие ощущения обычно возникают остро на ладонях, подошвах, постепенно распространяясь на живот, спину, другие части тела. Сыпь, как правило, вторичная, представлена расчесами (экскориациями), папулами. Чаще всего клинические признаки заболевания определяются в 3 триместре.
Осложнения
Вероятность осложненного течения зависит от вида заболевания. В большинстве случаев дерматозы беременных повторяются при следующих гестациях. Наиболее благоприятным является атопический дерматит, который не провоцирует развитие акушерских осложнений и не оказывает влияния на плод. Однако в отдаленном периоде дети, матери которых страдали этим дерматозом, более склонны к атопическим кожным заболеваниям. При полиморфном дерматозе возможно преждевременное рождение ребенка с маленькой массой. В связи с трансплацентарным переносом антител у 5-10% детей, выношенных женщинами с пемфигоидом беременных, выявляются транзиторная папулезная и буллезная сыпь.
При этом дерматозе также возрастает риск развития фетоплацентарной недостаточности, гипотрофии плода, преждевременных родов, послеродового тиреоидита и диффузного токсического зоба у пациентки, рецидива заболевания при приеме оральных контрацептивов и в период месячных. Зуд беременных может осложниться преждевременными родами, попаданием мекония в амниотическую жидкость, внутриутробным дистрессом, антенатальной гибелью плода вследствие токсического действия высоких концентраций желчных кислот. Из-за нарушения всасывания витамина К при внутрипеченочном холестазе чаще страдают процессы коагуляции, возникают послеродовые кровотечения.
Диагностика
Несмотря на выраженные клинические симптомы, постановка правильного диагноза при дерматозе беременных часто затруднена из-за неспецифичности высыпаний, которые могут наблюдаться при многих кожных болезнях. В пользу гестационного происхождения патологии свидетельствует ее возникновение в период беременности, отсутствие признаков микробного поражения, этапность развития элементов сыпи, их распространения по коже. В диагностическом плане наиболее информативны:
- Определение содержания антител. Для атопических дерматитов характерно повышение содержания IgE — специфического маркера аллергических реакций. При герпесе беременных в крови пациенток увеличивается содержание антител IgG4, у всех больных в ходе прямой иммунофлуоресценции определяется отложение комплемента 3 вдоль базальной мембраны, которое иногда сочетается с осаждением IgG. С помощью ИФА выявляются противоколлагеновые антитела, характерные для пемфигоида.
- Исследование биоптата кожи. Результаты гистологических исследований более показательны при пемфигоидном и полиморфном дерматозах. В обоих случаях наблюдается отек дермы, периваскулярное воспаление с инфильтрацией тканей лимфоцитами, эозинофилами, гистиоцитами. Для герпеса беременных патогномоничны субэпидермальные пузыри, для полиморфного дерматоза — эпидермальный спонгиоз. Патогистологические изменения при атопическом дерматите и зуде беременных менее специфичны.
- Биохимический анализ крови. Стандартным методом диагностики акушерского холестаза является исследование пигментного обмена. Из-за нарушенного оттока желчи в крови определяется высокий уровень желчных кислот. У 10-20% беременных с тяжелым течением дерматоза возрастает содержание билирубина. В 70% случаев увеличивается активность печеночных ферментов, особенно АЛТ и АСТ. При остальных гестационных дерматозах биохимические показатели крови обычно не нарушены.
Для исключения бактериального и грибкового поражения рекомендован посев соскоба или отделяемого высыпаний на микрофлору, люминесцентная диагностика. Дифференциальный диагноз осуществляется между различными видами гестационных дерматозов, исключаются чесотка, лекарственная токсидермия, диффузный нейродермит, герпетиформный дерматит Дюринга, себорея, акне, микробный фолликулит, экзема, гепатит и другие заболевания печени. К обследованию пациентки привлекается дерматолог, по показаниям — инфекционист, невропатолог, гастроэнтеролог, гепатолог, токсиколог.
Лечение дерматозов беременных
Возникновение гестационных поражений кожи обычно не становится препятствием для продолжения беременности. Хотя такие дерматозы сложно поддаются лечению из-за постоянного присутствия провоцирующих факторов, правильный подбор препаратов позволяет существенно уменьшить клиническую симптоматику. Схему лечения подбирают с учетом срока беременности, интенсивности зуда, вида и распространенности сыпи. Для медикаментозной терапии обычно используют:
- Антигистаминные препараты и мембраностабилизаторы. Благодаря блокированию гистаминовых рецепторов подавляют воспалительный процесс, уменьшают зуд и высыпания. Назначаются с осторожностью из-за возможного воздействия на плод, особенно в 1 триместре. Предпочтительны противогистаминные средства 2-3 поколения.
- Кортикостероиды. Из-за выраженного противовоспалительного действия эффективны всех гестационных дерматозах, кроме зуда беременных. Обычно применяются в виде топических форм. При тяжелом течении пемфигоида, полиморфного дерматоза, атопического дерматита допустимы короткие курсы системных глюкокортикоидов.
- Эмоленты. Используются в качестве вспомогательных средств для восстановления поврежденного эпидермиса. Увлажняют и смягчают кожу, восстанавливают межклеточные липидные структуры, ускоряют регенерацию. Большинство эмолентов не имеют противопоказаний для назначения беременным с дерматозами.
- Урсодезоксихолевая кислота. Назначается при лечении внутрипеченочного холестаза. Воздействует на кальций-зависимую α-протеинкиназу гепатоцитов, снижая концентрацию токсичных фракций желчных кислот. За счет конкурентного взаимодействия тормозит их всасывание в кишечнике. Усиливает отток желчи.
Беременность при гестационных дерматозах обычно завершается в срок естественными родами. Досрочное родоразрешение рекомендовано только при тяжелом акушерском холестазе с возникновением угрозы для плода. Роды стимулируются на сроках с высокими показателями выживаемости новорожденных. Кесарево сечение выполняется только при наличии акушерских показаний.
Прогноз и профилактика
Прогноз для матери и плода при дерматозах беременных обычно благоприятный. Выбор правильной тактики ведения гестации и мониторинг состояния ребенка позволяет избежать осложнений даже в сложных случаях холестаза. Специальные меры профилактики дерматозов отсутствуют. Пациенткам, перенесшим гестационное поражение кожи при предыдущей беременности, необходимо до 12-недельного срока стать на учет в женской консультации, регулярно наблюдаться у акушера-гинеколога и дерматолога, исключить контакты с пищевыми, производственными, бытовыми аллергенами, контролировать набор веса. Рекомендованы замена синтетического белья натуральным, тщательный гигиенический уход и увлажнение кожных покровов.
1. Дерматозы беременных/ Коробейникова Э.А., Чучкова М.В.// Здоровье, демография, экология финно-угорских народов. – 2011 – №2.
3. Взгляд на проблему специфических дерматозов беременных/ Хачикян Х.М., Карапетян Ш.В.// Клиническая дерматология и венерология.- 2014 – №6.
4. Специфичные для беременности дерматозы/ Уайт С., Филипс Р., Нэйл М., Келли Е.// Skin Therapy Letter – 2014 – 19 (№5).


