Остеомиелит челюсти
Остеомиелит – воспаление костного мозга с тенденцией к прогрессированию. Это то, что отличает его от широко распространенного зубочелюстного абсцесса, «сухой лунки» и «остита», наблюдаемых при инфицированных переломах. Остеомиелит затрагивает соседние корковые пластинки и часто периостальные ткани.
В эпоху преантибиотиков остеомиелит нижней челюсти не был редкостью. С появлением антибиотиков заболевание стали выявлять реже. Но в последние годы противомикробные препараты стали менее эффективными, и болезнь снова появилась.
Кто лечит остеомиелит челюсти?
Челюстно-лицевой хирург. Не смотря на современную терапию, остеомиелит челюсти может требовать многократных операций и приводить к длительному лечению с потерей зубов или челюстной кости.
Остеомиелит челюсти. Причины
В челюстно-лицевой области остеомиелит возникает в основном в результате непрерывного распространения одонтогенных инфекций или в результате травмы. Первичный гематогенный остеомиелит в челюстно-лицевой области встречается редко, как правило, у очень молодых людей. Так, встречается остеомиелит челюсти после удаления зуба, лечения корневых каналов или при переломах верхней или нижней челюсти. Это первоначальное поражение приводит к воспалительному процессу, вызванному бактериями.
Заболеваемость остеомиелитом намного выше в нижней челюсти из-за плотных, плохо васкуляризованных кортикальных пластинок и кровоснабжения. Остеомиелит верхней челюсти встречается гораздо реже из-за отличного кровоснабжения из нескольких питающих сосудов. Кроме того, верхнечелюстная кость менее плотная, чем нижняя.
Сниженная защита пациента, как местная, так и системная, может в значительной степени способствовать развитию остеомиелита. Остеомиелит может быть связан с множеством системных заболеваний, включая диабет, аутоиммунные состояния, злокачественные новообразования, недоедание и синдром приобретенного иммунодефицита. Лекарства, связанные с риском возникновения остеомиелита: стероиды, химиотерапевтические препараты, бисфосфонаты. Лучевая терапия (вызывает т.н. лучевой остеомиелит челюсти), остеопороз и патология костей могут изменить кровоснабжение этой области и стать потенциальным плацдармом для развития остеомиелита.
Остеомиелит челюсти. Классификация
Остеомиелит подразделяется на острый и хронический в зависимости от длительности заболевания.
1. Острый остеомиелит челюсти
a. Непрерывный фокус
2. Хронический остеомиелит челюсти.
a. Рецидивирующий мультифокальный
c. Гнойный или негнойный
Остеомиелит челюсти. Симптомы
Как и любую инфекцию челюстно-лицевой области, остеомиелит нижней и остеомиелит верхней челюсти сопровождают симптомы:
- боль
- отек и покраснение на поверхности кожи
- аденопатия
- высокая температура
- парестезия нижнего альвеолярного нерва
- тризм
- недомогание
- свищи
Боль при остеомиелите часто описывается как глубокая и ноющая, которая часто не соответствует клинической картине.
При остром остеомиелите очень часто наблюдаются припухлость и эритема вышележащих тканей, которые указывают на начальную фазу воспалительного процесса в подлежащей кости.
Лихорадка часто сопровождает острый остеомиелит, тогда как при хроническом остеомиелите она бывает относительно редко.
Парестезия нижнего альвеолярного нерва является классическим признаком давления на нижний альвеолярный нерв в результате воспалительного процесса в костном мозге нижней челюсти.
Тризм может присутствовать при воспалительной реакции в жевательных мышцах.
У пациента обычно наблюдается недомогание или чувство общей слабости, которые могут сопровождать любую системную инфекцию.
Наконец, как внутриротовые, так и внеротовые свищи обычно присутствуют при хронической фазе остеомиелита челюстно-лицевой области.
Остеомиелит челюсти. Диагностика
Часто пациентам назначают лабораторную диагностику в рамках первоначального обследования. В острой фазе остеомиелита часто наблюдается лейкоцитоз со смещением влево, что характерно для любой острой инфекции. Но лейкоцитоз относительно редко встречается в хронических фазах остеомиелита.
У пациента также может быть повышена скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ). И СОЭ, и СРБ очень чувствительны. Почти всем пациентам будет выполнена визуализация челюстно-лицевой области.
Компьютерная томография (КТ) стала стандартом при оценке патологии челюстно-лицевой области, такой как остеомиелит. Она обеспечивает трехмерное изображение. КТ может дать очень подробные изображения ранней корковой эрозии кости при остеомиелите. Часто наряду с патологическими переломами можно увидеть степень поражения и костных секвестров. КТ-сканирование, как и обычное рентгенологическое обследование, показывает изменения, когда деминерализация кости достигает от 30 до 50%, что существенно задерживает диагностику остеомиелита. Магнитно-резонансная томография (МРТ) обычно считается более ценной при оценке поражения мягких тканей челюстно-лицевой области. Однако МРТ может помочь в ранней диагностике остеомиелита.Таким образом, МРТ может помочь в выявлении ранних стадий остеомиелита.
Остеомиелит челюсти. Лечение
Первым шагом в лечении остеомиелита является правильная диагностика этого состояния. Предварительный диагноз устанавливается на основании клинической оценки и рентгенологического обследования.
Лечение остеомиелита челюстно-лицевой области требует как консервативных, так и хирургических методов. На поздних стадиях антибиотикотерапия редко бывает эффективной, поэтому в подавляющем большинстве случаев остеомиелита требуется хирургическое вмешательство.
При остеомиелите верхней или остеомиелите нижней челюсти, как правило, применяется классическое лечение – секвестрэктомия. Цель состоит в том, чтобы удалить некротические или плохо васкуляризованные костные секвестры в инфицированной области и улучшить кровоток. Секвестрэктомия включает удаление инфицированных и бессосудистых кусков кости – обычно кортикальных пластинок в инфицированной области. Визуальная оценка имеет решающее значение на этих этапах, но помогает так же лучевая диагностика, которая показывает костную протяженность патологии. Часто бывает необходимо удалить зубы, прилегающие к области некроза.
Поддержка ослабленной области с помощью фиксирующего устройства (внешний фиксатор или пластина реконструктивного типа) часто используются для предотвращения патологического перелома.
Последствия остеомиелита
Остеомиелит предполагает продолжающийся и потенциально сложный клинический сценарий лечения. Многие пациенты получат комбинацию консервативного и хирургического лечения для адекватного излечения. Некоторым пациентам придется перенести обширную и потенциально обезображивающую операцию, чтобы справиться с болезнью.
Рекомендации после лечения
Динамическое наблюдение челюстно-лицевого хирурга в течение полугода и ежегодное диспансерное посещение стоматолога.
Секвестрэктомия — лечение остеомиелита

16.08.2018
Содержание:

Секвестрэктомия – это хирургическая операция в стоматологии, которая заключается в удалении некротических участков челюстной кости.
Секвестрэктомия или некрэктомия
Гнойная полость формируется в результате инфекционно – воспалительного процесса в костной ткани (остеомиелит). Его классифицируют как острый, подострый или хронический, в зависимости от клинических проявлений.
Причины остеомиелита:
Недуг способен возникать при локализации инфекции во время кариеса, периодонтальной болезни, поражении соседних мягких структур, синусите, отите, загрязнении имплантатов. Предрасполагающими факторами считаются сахарный диабет, заболевания кроветворной системы и онкология. Большую роль играет курение и употребление алкоголя.
Челюсти отличаются от других костей тем, что присутствие зубов создает прямой путь для проникновения инфекционных и воспалительных агентов. Болезнь чаще встречается в нижней челюсти после достижения второго десятилетия жизни, и это связано с анатомо-физиологическими особенностями, а также с изменением иммунного и сосудистого здоровья взрослого человека.
Бактериальное происхождение болезни похоже на оральную флору: стрептококк, анаэробные бактерии, такие как пептострептококк, грамположительная бацилла, как фузобактерия, и бактериоиды. Снижение распространенности данного недуга в современном обществе можно объяснить увеличением доступности антибиотиков и прогрессивно более высоким уровнем оказания стоматологической помощи.
Основная цель вмешательства заключается в восстановлении нормального функционирования зубо-челюстного аппарата и устранение секвестральной коробки. Резекция в клинике имени Федорова в Москве производится только опытным и высоквалифицированным хирургом под общим наркозом или под местным обезболиванием.
Если секвестральная сумка останется среди здоровых тканей, то это приведет к дальнейшему разрушению кости и возникновению патологических переломов.
Основным показанием для проведения процедуры считается хронический остеомиелит.
Свищи заполненные гноем.
Нектрэктомия показана, если процесс принимает рецидивирующее течение и сопровождается выраженным болевым синдромом, гипертермией, интоксикацией, нарушением самочувствия и дисфункцией челюстного аппарата.
У некоторых больных возникает малигнизация места поражения.
Противопоказания:
Тяжелое состояние пациента;
Обострение хронических заболеваний.
Диагностика
Решение о проведении операции принимает только лечащий врач после осмотра и тщательного обследования.
Общий анализ крови и мочи, коагулограмма, пункция, рентгенография (включая ортопантомограф), КТ и сканирование могут использоваться для диагностики остеомиелита. На ранней стадии костные изменения наблюдаются спустя всего лишь одну-две недели после инфекционного распространения. Именно в этот период деминерализация составляет 30-50%. Рентгенограммы в районе некроза должны быть сделаны в разных проекциях.
Сканирование с использованием радиоактивных изотопов быстрый и информативный метод, он помогает в постановке диагноза и способен дать положительный ответ через 24 часа.
Перед тем как провести некрэктомию всем пациентам проводится фистулография. Это современная методика с введением контрастного вещества помогает увидеть количество и протяженность образовавшихся свищевых ходов, а также определить форму, размер и характер некрозов.
Основные принципы операции секвестрэктомии
Во время процедуры врач создает широкое и плоское отверстие, оно не будет препятствовать постоянному оттоку гнойных масс. Хирургическим способом удаляются только девитализованные фрагменты, а здоровая часть остается нетронутой. Свищевые ходы нужно полностью иссечь. Манипуляция выполняется максимально осторожно, от качества оставшейся костной ткани зависит то, как будет протекать дальнейшее послеоперационное восстановление.
Заполнение секвестральной капсулы и костная пластика производится только после полного устранения инфекционного агента. Обязательно проводится экстракция «причинного» зуба или имплантата.
Техника
Если нужно провести резекцию в области альвеолярного отростка, то хирург используется доступ со стороны слизистой оболочки (изнутри). Благодаря такому подходу можно визуализировать место поражения и обеспечить достаточное место для работы инструментов.
В качестве обезболивания эффективна проводниковая анестезия. Во рту при помощи скальпеля выкраивается, а затем отслаивается небольшой слизисто-надкостничный лоскут трапециевидной формы. Некротизированные участки полностью выскабливаются ложечкой Фолькмана, одновременно иссекается грануляционная ткань. Иногда в хирургии используют бормашину с фрезой.
В образовавшуюся ямку специалист вводит биоматериал, стимулирующий естественные реакции регенерации. В состав материала обязательно входит антисептик и антибиотик для обеззараживания. Среди остеотропных лекарств наиболее популярны: колапол*, колапан*9, остим*э-100. Рана наглухо зашивается.
В тех ситуациях, когда очаг диагностируется в теле верхней челюсти, то он часто осложняется воспалением верхнечелюстной пазухи. Это значительно осложняет лечение и расширяет площадь резекционной поверхности.
При обнаружении деструктивных изменений в районе тела или нижнечелюстной ветви показана внутриротовая секвестрэктомия. После проведения проводниковой анестезии края онемевшей челюсти послойно разрезаются. Хирург производит разрез 2 см немного ниже нижнечелюстного края и еще один небольшой надрез, который идет параллельно ему.
Ложечкой Фолькмана удаляются все некротические массы. Если секвестральные сумки большие, то они разделяются ножницами на более мелкие фрагменты.
После этого полость заполняют гемостатической губкой с сухим антибиотиком.
В образовавшуюся пустоту закладывается биоматериал, и рана послойно ушивается.
Раневая поверхность с первых часов обрабатывается антисептиками ( раствором бриллиантового зеленого или 0.5% хлоргексидином). Послеоперационные швы снимаются на 6-8 сутки.
Если вмешательство было обширным, то разрез зашивается частично, а устанавливается катетер для промывного дренирования. На рану накладывается стерильная повязка. Для того, чтобы заживление проходило более гладко, челюсть лучше обездвижить с помощью шины или лангеты.

После процедуры
В послеоперационном периоде для завершения остеомиелитического процесса и профилактики рецидивов показана антибактериальная, иммуномодулирующая, десенсебилизирующая и симптоматическая терапия. Назначаются препараты из группы пенициллинов в сочетании с сульфаниламидами и нитрафуранами. С целью обезболивания – анальгетики (ибупрофен 400 мг два раза в день).
Рекомендуется обильное питье, прием витаминов и молочно-растительная диета.
Спустя 2-3 дня применяется физиотерапия (УВЧ, лазер, УФО – облучение, электрофорез). Показаны орошения рта раствором 0.5-1% натрия гидрокарбоната и калия перманганата.
Если не провести секвестрэктомию, то возможно распространение инфекции в область лица и шеи, головной мозг (менингит), в орбиту, ее генерализация с развитием сепсиса.
Средняя длительность реабилитации в условиях дневного стационара составляет 10-12 дней.
Стоимость операции секвестрэктомии:
| № | Название услуги | Цена в рублях | Запись на прием |
|---|---|---|---|
| 2490102 | Консультация стомотолога-ортодонта | 1500 | Записаться |
| 2410014 | Повторная консультация стоматолога | 1000 | Записаться |
| 2410001 | Первичная консультация всех специалистов (терапевт, ортопед, хирург, пародонтолог) с составлением плана лечения | 1500 | Записаться |
| 2490001 | Консультация врача-ортодонта | 500 | Записаться |
| 2430016 | Секвестрэктомия | 800 | Записаться |
| 2490100 | Диагностический прием (слепки, расчет моделей, фотометрия, расшифровка снимков ОПТГ, ТРГ) | 4000 | Записаться |
Если сразу после потери или удаления зуба не провести имплантацию, произойдет атрофия кости, уменьшится ее объем, которого будет недостаточно для вживления и надежной фиксации искусственного корня.
Стандартные способы предполагают большой временной промежуток (4-6 мес.) между вживлением имплантата и установкой на него коронки. Это необходимо для полного приживления имплантата и обеспечения его способности выдерживать нагрузку.
Многие реконструктивные операции в современной хирургии выполняются с помощью остеопластики – метода восстановления формы челюсти посредством добавления недостающей костной ткани. Врачи-стоматологи пользуются этим способом для исправления врожденных деформаций лица, устранения последствий различных травм, а также.
Удаление зуба кажется «легкой» стоматологической операцией, однако и она может повлечь за собой осложнения.
Только правильная подготовка к посещению стоматолога и четкое представление о своих действиях после могут обезопасить пациента.
Секвестрэктомия при остеомиелите: синтез технологии и искусства. Хронический Остеомиелит Челюсти-Особенности Диагностики И Лечения
Остеомиелит челюсти представляет собой инфекционный гнойно-некротический процесс, развивающийся в кости и окружающих ее тканях. Одонтогенные остеомиелиты принято подразделять по течению: острые, хронические и обострение хронических; по локализации: остеомиелит нижней челюсти, остеомиелит верхней челюсти; по распространенности: 1) ограниченные: в пределах одной группы зубов, в пределах альвеолярного отростка; 2) диффузные: в пределах одного или двух анатомических отделов челюсти; по тяжести: легкой, средней и тяжелой степени; по наличию осложнений: с осложнениями, без осложнений.
Клиническая картина зависит от вирулентности микроорганизмов, вызывающих заболевание, состояния иммунологической реактивности и неспецифических факторов защиты макроорганизма, возраста пациента, локализации поражения, фазы заболевания.
При остром одонтогенном остеомиелите пациенты жалуются на боль в области одного “причинного” зуба, но вскоре присоединяются признаки воспаления периодонта рядом стоящих зубов. Боль усиливается, иррадиирует в глазницу, висок, ухо. Для остеомиелита нижней челюсти характерны нарушения поверхностной чувствительности красной каймы нижней губы, слизистой оболочки преддверия полости рта, кожи подбородка на стороне поражения. При гнойно-воспалительном процессе в околочелюстных мягких тканях боль как бы перемещается за пределы челюсти, появляются жалобы, типичные для остеофлегмоны (припухлость, сведение челюстей, боль при глотании, жевании). Пациенты жалуются на головную боль, общую слабость, повышение температуры тела, нарушение аппетита и сна. При опросе пациентов удается выяснить, что одонтогенному остеомиелиту предшествовали острый апикальный или маргинальный периодонтит либо обострение хронического апикального периодонтита. При осмотре пациенты бледные, нередко заторможены. Изо рта исходит зловонный запах. “Причинный” зуб подвижен, расшатываются и зубы, расположенные рядом, перкуссия их болезненна. Десна и слизистая переходной складки в области зубов, вовлеченных в гнойно-воспалительный процесс, отечны, гиперемированы. Пальпация их резко болезненна.

Внешний вид при остеомиелите челюсти
Под надкостницей альвеолярного отростка и тела челюсти скапливается гной. Вслед за расшатыванием зубов появляется также гнойное отделяемое из-под края десны. В ряде случаев образуются поддесневые абсцессы. При проникновении гноя в клетчаточные пространства возникают абсцессы и флегмоны околочелюстных тканей, которые, по нашим данным, имеют место у 59 % больных с одонтогенным остеомиелитом челюстей. У таких больных отмечаются инфильтрация мягких тканей, гиперемия кожных покровов. Рядом с инфильтратом появляется резко выраженный коллатеральный отек мягких тканей, нередко распространяющийся на жевательные мышцы, что приводит к сведению челюстей (воспалительной контрактуре). При остеомиелите челюстей возникает регионарный лимфаденит.
Одним из постоянных и ранних симптомов остеомиелита нижней челюсти является нарушение поверхностной чувствительности красной каймы нижней губы и кожи подбородка, а также электровозбудимости пульпы заинтересованных зубов. Для остеомиелита челюстей характерны симптомы гнойно-резорбтивной лихорадки. Интоксикация продуктами распада тканей и жизнедеятельности микроорганизмов наиболее выражена при разлитых, диффузных остеомиелитах, гиперергическом типе воспалительной реакции. Общая реакция организма проявляется лихорадкой, учащением пульса и дыхания, ознобом (особенно вечером), изменениями в крови и моче. При острой фазе остеомиелита температура тела может повышаться до 38—40 °С.
Переход в хроническую фазу остеомиелита челюстей характеризуется стиханием боли, уменьшением инфильтрации мягких тканей. В местах разрезов кожи или слизистой полости рта появляются свищи с выделением гноя. Отграничение секвестров от окружающей здоровой кости сопровождается появлением грануляций из свищевых ходов. В области патологического очага челюсть уплощена, зубы подвижны. При зондировании свища обнаруживают неровные и шероховатые контуры секвестрирующейся кости.
Важная роль в диагностике хронического остеомиелита челюстей принадлежит рентгенологическому исследованию. Однако, поскольку остеомиелитический процесс вначале сопровождается преимущественным поражением губчатой кости, рентгенологически из-за суперпозиции плотного кортикального слоя деструкция не всегда может быть установлена. Лишь при быстром развитии патологического процесса разрушается и кортикальный слой кости, что выявляется рентгенологически. К 10—14 сут. после начала заболевания на рентгенограмме обнаруживаются очаговое или диффузное просветление, остеопороз, затем прослеживается один или несколько очагов деструкции неправильной формы. Наибольшее диагностическое значение имеет обнаружение секвестров. Рентгенологическим симптомом секвестра является повышение интенсивности его тени. При остеомиелите нижней челюсти секвестрация определяется на 3—4-й неделе с момента заболевания, при локализации процесса на верхней челюсти — намного раньше (2 недели).
Лечение при одонтогенном остеомиелите челюстей в острой фазе должно быть направлено на ликвидацию гнойно-воспалительного очага в кости и окружающих мягких тканях. Проводятся мероприятия по борьбе с инфекцией и коррекция нарушений функций организма, вызванных основным заболеванием. Хирургическое лечение состоит из дренирования инфекционного очага в кости путем удаления “причинного” зуба, явившегося источником инфекции, рассечении мягких тканей при околочелюстных абсцессах и флегмонах с проведением диализа раны. Оперативное лечение дополняется целенаправленной комплексной сбалансированной медикаментозной противовоспалительной терапией. Эффективность последней зависит от результатов бактериологического исследования микрофлоры на чувствительность к тому или иному антибиотику. Если невозможно провести такое исследование, необходимо назначить антибиотики широкого спектра действия (гентамицин, фузидин натрия, цепорин, линкомицин).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Остеомиелит челюсти

Остеомиелит челюсти — это опасное воспалительное заболевание, которое вызывает инфекция. Гнойно–некротический процесс развивается на кости зуба — чаще всего на нижней челюсти. Далее воспаление поражает костную ткань головы и распространяется на мягкие ткани — десны, слюнные железы, кожу, жевательные и мимические мышцы. В тяжелых случаях образуется гной и происходит некроз ткани кости.
Если процесс переходит в гнойное воспаление мягких тканей лица, пациент страдает не только от локального воспаления кости, но и от общей интоксикации.
Не всегда воспалительные процессы во рту переходят в остеомиелит. Этот недуг чаще поражает людей с ослабленным иммунитетом.
Общие сведения
Остеомиелит нижней челюсти встречается чаще, протекает тяжелее и дает больше осложнений. При хроническом остеомиелите нижней челюсти кость поражается глубже, это может привести к переломам челюсти. Воспаление захватывает опасный участок — челюстные отростки. Острый остеомиелит нижней челюсти легко переходит в подострый, а затем в хронический.
Остеомиелит верхней челюсти развивается более стремительно, может привести к воспалению гайморовых пазух. Однако, поскольку здесь костная ткань менее плотная, при остеомиелите верхней челюсти реже развиваются абсцессы и флегмоны, а само заболевание протекает легче.
Входными воротами для инфекции является больной зуб, а возбудители воспаления — золотистый и белый стафилококк, пневмококки, кишечная и тифозная палочки. Это микрофлора обычно располагается в очагах хронической инфекции тканей, окружающих зуб.
Воспаление при остеомиелите не происходит внезапно, вначале хроническая инфекция долгое время развивается в десне — например, при заболеваниях периодонтита или пародонтита. Затем, при нарушении оттока продуктов жизнедеятельности инфекции, микрофлора из очага поражения распространяется на окружающую ткань.
Остеомиелит других участков костной системы вызывает всего один вид возбудителей — стафилококк (стрептококк), который проникает в ткань с током крови. Поскольку остеомиелит челюсти могут вызывать разные возбудители, течение заболевания имеет гораздо больше отличительных особенностей, чем при обычном остеомиелите.
Классификация
Остеомиелит челюстей (фото) классифицируют по нескольким параметрам.
По причине возникновения остеомиелит может быть:
а) Однотогенный. Является следствием болезни зубов — кариеса, стоматита. Самый распространенный тип патологии, составляет 75% от всех случаев остеомиелита.
в) Неодонтогенный (гематогенный). Возбудитель поступает с током крови из других очагов инфекции. Может быть следствием хронического тонзиллита, дифтерии, скарлатины.
- Неинфекционный (травматический). Результат механического повреждения челюсти или раны, через которую и попадает инфекция. Остеомиелит может возникнуть под влиянием растущей злокачественной опухоли или стать осложнением после стоматологической операции. Например, если нервная ткань недостаточно тщательно удалена из зубной лунки.
По течению болезни остеомиелит челюсти бывает:
- Острый. Продолжается 7–14 дней, затем переходит в подострую стадию — когда на месте воспаления образуется свищ и экссудат изливается из очага воспаления.
- Хронический. Длится от недели до нескольких месяцев. Завершается отторжением отмерших костных участков через свищевой ход. Лечение на этом этапе обязательно.
- Подострый. Переходная форма между острым и хроническим заболеванием, длится 4–8 дней. Болезненные признаки стихают, но инфекция активно распространяется.
По месту расположения патологии:
- Остеомиелит верхней челюсти.
- Остеомиелит нижней челюсти.
По степени охвата:
- Ограниченный. Воспаление охватывает альвеолярный отросток или область 2–4 зубов челюсти.
- Диффузный. Патология охватывает большую часть или всю челюсть.
По клинико–рентгенологическим формам хронический одонтогенный остеомиелит бывает:
- продуктивным. В процессе заживления не образует секвестров (отмерших костных участков);
- деструктивным. При выздоровлении образует секвестры.
- деструктивно–продуктивным.
Причины остеомиелита челюсти
Одонтогенный остеомиелит вызывают запущенные заболевания полости рта. Инфекция проникает в костную ткань через пораженную пульпу или корень зуба. Среди самых распространенных ворот инфекции:
- кариес;
- пульпит;
- периодонтит;
- перикоронарит;
- альвеолит;
- гранулема или киста зуба.
При гематогенном остеомиелите инфекция с током крови может попасть из нарывов на шее или лице (фурункулов, карбункулов) или стать следствием:
- гнойного отита;
- тонзиллита;
- инфекции пуповины у младенцев;
- воспалительных очагов при дифтерии и скарлатине.
При травматическом остеомиелите инфекция из внешней среды попадает в открытую рану, затем в ткань кости. Это может случится:
- при огнестрельном ранении;
- переломе челюсти;
- повреждении слизистой оболочки носа.
Если человек обладает хорошим иммунитетом, его организм успешно противостоит вторжению болезнетворных бактерий и в 60% случаев может предотвратить развитие болезни. Если пациент страдает хроническими недугами — заболеваниями крови, печени, почек, эндокринной системы, артритами и полиартритами, остеомиелит челюсти у него разовьется с большей степенью вероятнОстеомиелит челюстиости.
Симптомы остеомиелита челюсти
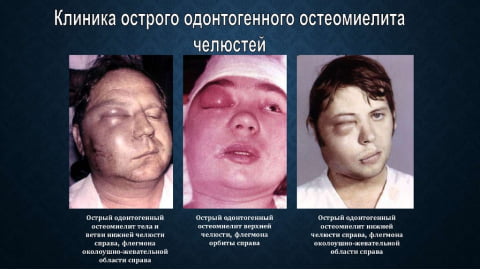
На начальной стадии остеомиелит челюсти не имеет характерных признаков. Человек чувствует недомогание, как при большинстве воспалительных заболеваний. Не подозревая о настоящей причине плохого самочувствия, пациент может предположить другое заболевание и заняться самолечением. Это не просто не поможет, но и отодвинет момент выздоровления. Поэтому в случае плохого самочувствия важно обязательно обратиться к врачу.
Внешние симптомы челюстного остеомиелита:
- Общая слабость, потливость, головная боль. Человек угнетен, он плохо спит, отказывается от еды.
- В зависимости от типа инфекции и иммунитета пациента температура тела поднимается до 38 и выше или остается в норме. Если температура отсутствует — значит организм не борется с инфекцией.
- При острой форме одонтогенного остеомиелита болит пораженный инфекцией зуб. Боль усиливается при надавливании и на не купируется приемом обезболивающих. Ткани вокруг зуба отечны и имеют красноватый оттенок. Подвижен не только больной зуб, но и те, что находятся рядом.
- Иногда развивается абсцесс на надкостнице корня зуба. Воспаление захватывает соседние зубы, острая боль стреляет в ухо, висок и область глаза.
- При остеомиелите нижней челюсти немеет нижняя губа, рот и подбородок. Когда воспаление захватывает околочелюстные ткани, боль разливается по всему лицу и шее. Увеличиваются и болят подчелюстные и шейные лимфатические узлы.
- В пространстве между зубом и десной образуется пародонтальный карман с гноем.
Симптомы острого остеомиелита челюсти:
- больно жевать;
- на месте, где развивается инфекция, кожа бледнеет и покрывается налетом;
- желтеют склеры глаз;
- скачки артериального давления;
- при остеомиелите нижней челюсти немеет и перестает двигаться часть нижней губы, это происходит из-за того, что очаг воспаления сдавливает альвеолярный нерв.
При подостром остеомиелите воспалительный процесс продолжается, образуются секвестры. Зубы в пораженной челюсти сохраняют и даже усиливают подвижность.
При хроническом остеомиелите пациент чувствует себя удовлетворительно. Во время ремиссии боль утихает. Однако, сохраняются такие тревожные признаки:
- отсутствие аппетита;
- плохой сон;
- болезненность кожи лица;
- лимфоузлы увеличены;
- во рту не заживают свищи, из них регулярно отделяется гной;
- слизистые оболочки рта отечны;
- зубы на пораженной челюсти подвижны, со временем их подвижность увеличивается.
Во время обострения пациент вновь ощущает боль, разлитую по всей челюсти и не всегда может точно указать на место ее локализации.
Младенцы и маленькие дети тоже могут заболеть остеомиелитом челюсти (как правило, верхней). Заболевание развивается на фоне сепсиса или становится осложнением ОРВИ. Симптомы остеомиелита у детей ярко выражены, болезнь протекает стремительно и может повлечь тяжелейшие осложнения, вплоть до пневмонии и менингита. Поэтому важно как можно быстрее обратиться к врачу и начать лечение, если у малыша есть такие симптомы:
- высокая температура, которую не удается снизить при помощи жаропонижающих препаратов;
- отекают щеки, глаза, губы, появляется асимметрия лица, ребенку трудно открыть глаза, из-за отека носа сложно дышать. Если не обратиться к врачу, отек распространяется на шею;
- увеличиваются лимфоузлы;
- на деснах заметны гнойные очаги, а со временем открываются инфильтраты и свищи;
- боль в области глаз.
Диагностика
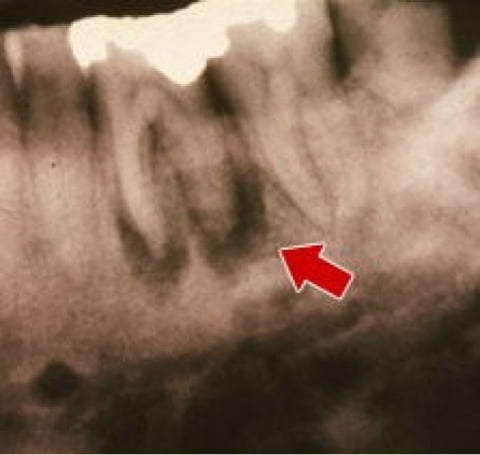
Остеомиелит не может пройти самостоятельно, без врачебной помощи состояние пациента будет ухудшаться.
Сходные симптомы имеют периодонтит, кисты и опухоли челюсти, а также поражения тканей полости рта при сифилисе, туберкулезе, грибковом поражении кожи. Поэтому заниматься самодиагностикой крайне не рекомендуется.
При обращении в клинику необходимо:
- Пройти первичный осмотр челюсти у стоматолога. При остеомиелите простукивание и пальпация пораженных участков будут болезненны.
- Сделать рентгеновский снимок. При острой форме он малоинформативен, но при подострой и хронической патологии будут заметны участки изменения плотности кости и участки отмершей костной ткани.
- Сдать общий анализ мочи и крови, биохимический анализ крови, бактериологический посев для выявления типа патогенных микроорганизмов.
- Сделать компьютерную томограмму.
Лечение остеомиелита челюсти
Лечение остеомиелита челюсти проходит комплексно и состоит из оперативного вмешательства, медикаментозного лечения и общеукрепляющей терапии, которая способствует регенерации тканей.
При оперативном вмешательстве:
- хирург удаляет пораженный зуб;
- обрабатывает свищи и фурункулы в полости рта;
- проводит дренирование гноя;
- удаляет омертвевшие (секвестрированные) участки кости;
- заполняет полые участки костными материалами;
- укрепляет шинами подвижные зубы.
Одновременно проводится медикаментозное лечение:
- антибиотики;
- иммуностимуляторы;
- витаминные комплексы.
Для закрепления результата необходимо пройти курс физиопроцедур:
- УВЧ;
- магнитотерапии;
- ультразвуковой терапии.
В процессе лечения пациенту назначается обильное питье и щадящая диета из легких, измельченных и питательных продуктов. Необходимо тщательно следить за гигиеной полости рта.
Прогноз и профилактика остеомиелита челюсти
Если пациент вовремя обратился за врачебной помощью, соблюдал рекомендации врача и получил правильное лечение в полном объеме — остеомиелит будет успешно вылечен. Некорректное лечение в сочетании с ослабленным иммунитетом может привести к следующим осложнениям:
- сепсису;
- острому гнойному воспалению;
- общей интоксикации;
- образованию множественных абсцессов;
- менингиту;
- воспалению лицевых нервов;
- деформации кости;
- гнойному синуситу и разрушению стенок гайморовых пазух;
- инфицированию глазницы и образованию флегмоны;
- переломам челюсти.
Для профилактики остеомиелита челюсти важно:
- Каждый год проходить осмотры у стоматолога.
- Правильно чистить зубы, следить за гигиеной полости рта, использовать межзубные нити и ополаскиватели.
- Вовремя лечить зубы и десны.
- Беречь челюсти от травм .
- Укреплять иммунитет.
- Не запускать лечение инфекционных заболеваний, в том числе ангин и ОРВИ.
2019 © Хорошая стоматология — сеть стоматологических клиник.
Стоматологические услуги около м. Верхние Лихоборы, м. Митино, м. Тушинская, м. Речной вокзал, м. Отрадное, м. Щелковская
Данная страница носит информационно-справочный характер и не является публичной офертой.
Хирургическая тактика при лечении «дезоморфиновых» остеонекрозов челюстей: секвестрэктомия или резекция?
По мере увеличения количества пролеченных больных, страдающих очаговыми или диффузными «дезоморфиновыми» остеонекрозами (остеомиелитами) челюстей, накапливаются данные о различных возможностях оперативного лечения этого заболевания. Ранее мы могли ориентироваться лишь на опыт зарубежных коллег из США и Западной Европы, где с начала 2000-х пролечено значительное количество пациентов с так называемыми бисфосфонарными остеонекрозами челюстей (БФОН).
Близкие по клинике и этиологии к «дезоморфиновым» остеонекрозам, БФОН являются осложнением терапии метастазов рака и системного остеопороза. Пациенты с БФОН — это социально адаптированные люди среднего и пожилого возраста с санированной полостью рта. Соответственно, приводимые в литературе данные о лечении больных с БФОН никак не соотносятся с реальными возможностями оказания помощи дезоморфиновым наркоманам. Сейчас можно говорить о собственных отдаленных результатах лечения «дезоморфиновых» остеонекрозов глубиной до 5 лет, сравнивая данные из клиник нескольких регионов Российской Федерации и Украины.
В отделении челюстно-лицевой хирургии Александро-Мариинской областной клинической больницы (г. Астрахань) с 2008 по 2013 год проведено хирургическое лечение 72 пациентам с очаговым и диффузным одонтогенным остеомиелитом челюстей на фоне наркотической зависимости от кустарного «дезоморфина». Возраст пациентов составил от 19 до 55 лет, из них 67 % мужчин и 33 % женщин. Изолированное поражение нижней челюсти отмечалось у 47 % пациентов, верхней челюсти — у 38 %, остеомиелит верхней и нижней челюстей наблюдался в 15 % случаев. У 2 пациентов имело место сочетание остеомиелита верхней челюсти, скуловой кости и крыловидного отростка клиновидной кости. Диффузное поражение челюстей мы наблюдали у 34 % пациентов, очаговое — у 66 %. За время лечения из числа прооперированных больных умерли от передозировки наркотических средств 2 человека, от септических осложнений — 1.
Лечение больных с «дезоморфиновыми» остеонекрозами следует начинать с консультации и лечения у нарколога. Минимальный срок начала оперативного лечения после прекращения приема наркотиков, согласно нашим данным, должен составлять не менее 6 месяцев. Госпитализация и лечение пациентов, продолжающих даже эпизодический прием наркотиков, лишены смыла в плане перспектив выздоровления и представляют риск для хирургов и отделения. Мы неоднократно сталкивались со случаями самовольного ухода больных из стационара сразу после установки подключичного катетера для проведения дезинтоксикационной терапии или после операции под наркозом. В ряде случаев имела место фальсификация результатов анализов перед операцией. Возможно распространение остеонекроза на близлежащие участки челюсти после удаления подвижных зубов или кюретажа лунки удаленного зуба, формирование свищей в верхнечелюстной синус и полость носа, развитие неврита ветвей тройничного нерва, расхождение швов, прорезание реконструктивных пластин через кожу и слизистую оболочку полости рта (рис. 1, 2) .

Рис. 1. Больная Ж., 30 лет. Распространение зоны остеонекроза после сегментарной резекции нижней челюсти и установки реконструктивной пластины.

Рис. 2. Больная Ж., 30 лет. Прорезывание реконструктивной пластины через кожу.
В подобных случаях неудовлетворительный результат операции может рассматриваться пациентами как «врачебная ошибка».
Лучшие результаты лечения мы наблюдали в случаях, когда пациенты обращались в клинику спустя 2—3 года после прекращения приема кустарного дезоморфина по причине заключения под стражу. У них имела место демаркация очага остеонекроза (рис. 3) , сформированные секвестры (рис. 4) , что требовало небольшого по объему, кратковременного оперативного лечения, иногда даже под местной анестезией. После удаления таких отграниченных секвестров воспалительно-некротический процесс на пораженной челюсти прекращается, но может продолжаться на другой (рис. 5) .

Рис. 3. Больной Ш., 31 года. Остеонекроз тела нижней челюсти с хорошо выраженной зоной демаркации.

Рис. 4. Больной Ш., 31 года. Секвестр тела нижней челюсти.

Рис. 5. Больной Ш., 31 года. Состояние спустя 8 месяцев после секвестрэктомии на нижней челюсти. Диффузный остеонекроз альвеолярного отростка верхней челюсти.
Основной вопрос, который стоит перед хирургом, сталкивающимся с проблемой выбора оперативной тактики, это определение жизнеспособности костной ткани и границы иссечения некротизированной кости. Если секвестры не сформированы, то по данным рентгенологических методов (включая компьютерную томографию) или даже визуально во время операции границы остеонекроза определить сложно (рис. 6) .

Рис. 6. Больная С., 28 лет. Диффузный остеонекроз тела и ветвей нижней челюсти с гипертрофией надкостницы без зоны демаркации.
Под видимо не измененной наружной кортикальной пластинкой часто мы выявляли некроз губчатого вещества кости. На ощупь некротизированная кость шершавая, с зеленоватым оттенком. После остеонекрэктомии края кости напоминают «мокрый сахар». Но это лишь субъективные критерии. В 90 % случаев после резекции кости в пределах видимо здоровых тканей мы сталкивались с рецидивом заболевания. Спустя 2—3 недели после операции на фоне длительной терапии остеотропными антибиотиками, иммуностимуляторами, проводимой физиотерапии формируются стойкие свищи на коже или в полости рта. При ревизии раны мы удаляли обильные вялые грануляции в мягких тканях и находили гнезда некроза вокруг фиксирующих реконструктивные пластины винтов. В одном случае после удаления 2/3 нижней челюсти мы столкнулись с крайне редко возникающим случаем резорбции мыщелкового отростка ветви нижней челюсти (рис. 7) , планируется установка эндопротеза ВНЧС.

Рис. 7. Больная С., 28 лет. Состояние после субтотальной резекции тела и ветвей нижней челюсти. Остеонекроз мыщелкового отростка ветви нижней челюсти слева.
В случае сформированных секвестров этот вопрос не стоит, так как зона демаркации легко определяется визуально, а после секвестрэктомии мы пальпируем выстланную грануляциями костную полость с гладкими краями. Рецидив заболевания в этих случаях мы наблюдали у 12,5 % больных. Привожу в пример серию рентгенограмм пациента У., с диффузным остеомиелитом тела нижней челюсти и очаговым остеомиелитом верхней челюсти в области бугра и зубов 1.7, 1.6, 1.5 (рис. 8, 9, 10, 11) .

Рис. 8. Больной У., 28 лет. Диффузный остеонекроз тела нижней челюсти без зоны демаркации (апрель 2010).

Рис. 9. Больной У. Секвестрация тела нижней челюсти с выраженной зоной демаркации и сформированным секвестром (июнь 2010).

Рис. 10. Больной У. Новообразование костной ткани нижней челюсти (сентябрь 2011).

Рис. 11. Больной У. Установлены 4 корневидных имплантата Nobel Select Replace Tapered (июнь 2013).
Больному в течение 4 лет последовательно были выполнены 5 операций: остеонекрэктомия альвеолярной части, секвестрэктомия в области тела нижней челюсти с установкой реконструктивной пластины, удаление реконструктивной пластины и секвестрэктомия в области бугра верхней челюсти, установка дентальных имплантатов. После удаления значительного по объему секвестра тела нижней челюсти удалось сохранить часть внутренней кортикальной пластинки толщиной 1—2 мм, но непрерывную на всем протяжении. Спустя год мы наблюдали феномен новообразования кости на всем протяжении тела челюсти о объеме до 1 см по высоте и ширине, перфоративное отверстие в верхнечелюстной синус самостоятельно закрылось. Было решено отказаться от костной пластики из-за значительных рубцовых изменений тканей дна полости рта и высокого риска осложнений. Больной готовится к установке балочной конструкции с опорой на 4 имплантата.
Таким образом, основываясь на 5-летнем опыте лечения 72 больных с «дезоморфиновым» остеомиелитом челюстей, которым совокупно было выполнено 189 оперативных вмешательств, мы пришли к выводу о предпочтительности классической хирургической тактики: проведение оперативного лечения после появления зоны демаркации и формирование секвестров. Тотальные и субтотальные резекции челюстей являются калечащими операциями с высоким риском осложнений.
Секвестрэктомия — лечение остеомиелита
Секвестрэктомия – это оперативное вмешательство с целью удаления различных участков некроза, образующихся при хроническом остеомиелите. Секвестрэктомия является достаточно радикальным методом лечения остеомиелита и эффекта, если требуется удалить остеомиелитические полости, секвестры и грануляции.
Показания к проведению секвестрэктомии
Основное показание к проведению секвестрэктомии – это хронический остеомиелит при наличии в ротовой полости и в челюсти:
- Язв
- Секвестров
- Остеомиелитических полостей
- Ложных суставов
- Гнойных свищей
Также секвестрэктомия применяется, если заболевание часто рецидивирует, сопровождается сильно выраженными болями, интоксикацией или даже нарушением работы челюсти. Кроме того, секвестрэктомия просто необходима, если пораженный участок озлокачествился, либо произошла патология других систем и органов из-за гнойного хронического воспаления. Все это возможно, если долго не заниматься лечением остеомиелита.

Противопоказания к проведению секвестрэктомии
- Тяжелое общее состояние пациента из-за каких-либо проблем со здоровьем;
- Хронические заболевания, способные обостриться из-за хирургического вмешательства или стать причиной осложнений.
В любом случает, решение о том, проводить или нет секвестрэктомию, принимает лечащий врач.
Диагностика перед проведением секвестрэктомии
Перед тем, как проводить секвестрэктомию, врач должен тщательно изучить рентгенограммы. Рентгенограммы должны быть сделаны в разных проекциях и в разные периоды заболевания, чтобы стоматолог сумел составить максимально полное представление о том, как развивался и распространялся воспалительный процесс.
Чаще всего перед операцией больному назначают фистулографию – контрастное рентгенографического обследование очага воспаления. Фистулография позволяет получить максимально полное представление и протяженности и характере свищевых ходов, а также о размерах и форме остеомиелитических полостей.
Основные принципы секвестрэктомии
- Секвестрэктомия всегда проводится под местной анестезией, либо даже под общим наркозом
- В ходе операции необходимо создать широкое плоское отверстие, которое на последующих этапах не будет мешать оттоку гнойного содержимого
- Следует удалить ровно то количество костной ткани, которое позволит полностью избавиться от секвестра, не повредив его и не оставив часть в здоровой челюсти
- Свищевые ходы следует полностью иссечь
- К восстановившейся костной ткани следует проявить максимально бережное отношение, так как от нее будет зависеть процесс восстановления после операции
- Костную пластику, то есть заполнение полостей, образовавшихся в ходе операции, специальным веществом, осуществляют позже, когда инфекция будет полностью устранена
Техника секвестрэктомии
Чаще всего при секвестрэктомии альвеолярного отростка челюсти врач использует доступ со стороны полости рта, то есть как бы изнутри.
- Первым делом врач осуществляет анестезию, обычно проводниковую, так как этот метод наиболее эффективен в данном случае
- После этого от челюсти в ротовой полости рта отслаивается слизисто-надкостничный лоскут, имеющий форму трапеции
- Секвестрировавшие области кости выскабливаются специальной острой ложечкой
- При необходимости удаляется грануляционная ткань
- Образовавшаяся полость заполняется биоматериалом, который стимулирует костеобразование. В состав этого материала включается антисептический или антибактериальный компонент для дополнительного обеззараживания
- Раневая поверхность зашивается наглухо, и начинается процесс заживления
Если остеомиелит локализуется в теле верхней челюсти, то он нередко осложняется воспалительным поражением верхнечелюстной пазухи. Из-за этого секвестрэктомию необходимо проводить вместе с радикальной операцией на верхнечелюстной пазухе, что значительно осложняет лечение.
Если остеомиелит поражает ветвь и тело нижней челюсти, то показана внеротовая секвестрэктомия.
- Сначала осуществляется проводниковая анестезия
- Затем края нижней челюсти с внешней стороны разрезаются – делается двухсантиметровый надрез немного ниже края нижней челюсти и еще один надрез, параллельный ему
- Специальной острой ложкой удаляются пораженные фрагменты кости
- Если секвестры оказываются слишком крупными, то их можно аккуратно разделить на мелкие обломки кусачками и ножницами, и удалить постепенно, по отдельности
- В оставшуюся от удаленных секвестров полость закладывается биоматериал, стимулирующий костеобразование
- После этого рана послойно ушивается
- Эту рану затем нужно обрабатывать различными антисептиками, например, раствором бриллиантового зеленого (зеленкой) или хлоргексидином, чтобы не допустить возникновения инфекции
- Швы обычно снимаются через 6-8 дней после операции
Если операция была сложной, то в рану иногда устанавливается катетер, чтобы осуществлять промывное дренирование полости раствором антибиотиков. Также после операции рану могут закрыть антисептической повязкой. Иногда необходимо обездвижить нижнюю челюсть – обычно это делается при помощи съемной гипсовой или пластиковой лонгеты.
После процедуры
Обычно после операции пациентам прописываются десенсибилизирующие препараты. Если наблюдаются значительные болевые ощущения в ране, что иногда случается, то прописывают обезболивающие. Также процесс заживления и восстановления ускоряет прием препаратов, стимулирующих костеобразование, то есть содержащих кальций и другие полезные для костей вещества.
Если происходит нагноение раны, или состояние пациента ухудшается, то врач может прописать антибактериальные средства, а иногда и антибиотики.
Спустя 2-3 дня после операции можно заняться физиотерапевтическим лечением при помощи лазера, ультразвуковой терапии или электрофореза с цинком и медью. Также следует уделить пристальное внимание своему иммунитету – в этом может помочь витаминотерапия.


