Инфекционный мононуклеоз у детей. Симптомы и лечение
Мононуклеоз – это инфекционное заболевание, схожее по признакам с гриппом или ангиной, но затрагивающее также внутренние органы. Одним из характерных проявлений этого недуга является увеличение лимфатических желез в различных частях тела, поэтому он известен как “железистая лихорадка”. У мононуклеоза есть еще и неофициальное название: “болезнь поцелуев” – инфекция легко передается через слюну. Особенное внимание необходимо уделять лечению осложнений, отличающих это заболевание от обычной простуды. Важную роль играет диетическое иммуностимулирующее питание.
Содержание:
- Возбудители и формы инфекционного мононуклеоза
- Течение болезни
- Формы заболевания
- Причины и пути заражения инфекционным мононуклеозом
- Симптомы и признаки заболевания
- Диагностика инфекционного мононуклеоза у детей
- Лечение мононуклеоза
- Медикаментозное лечение
- Профилактика осложнений мононуклеоза
- Диета при мононуклеозе
- Применение средств народной медицины для лечения мононуклеоза

Возбудители и формы инфекционного мононуклеоза
Возбудителями мононуклеоза являются герпесвирусы различного типа. Чаще всего – это вирус Эпштейна-Барр, названный так в честь открывших его ученых Майкла Эпштейна и Ивонны Барр. Встречается также инфекционный мононуклеоз цитомегаловирусного происхождения. В редких случаях возбудителями могут быть другие разновидности вирусов герпеса. Проявления заболевания не зависят от их вида.
Течение болезни
Возникает в основном у детей младшего возраста и у подростков. Как правило, каждый взрослый человек в детстве переболел этой болезнью.
Вирус начинает развиваться в слизистой оболочке ротовой полости, поражая миндалины и глотку. Через кровь и лимфу он попадает в печень, селезенку, сердечные мышцы, лимфатические узлы. Обычно заболевание протекает в острой форме. Осложнения возникают крайне редко – в том случае, когда в результате ослабления иммунитета активизируется вторичная болезнетворная микрофлора. Это проявляется воспалительными заболеваниями легких (пневмонией), среднего уха, гайморовых пазух и других органов.
Инкубационный период может составлять от 5 дней до 2-3 недель. Острая стадия заболевания длится, как правило, 2-4 недели. При большом количестве вирусов и несвоевременном лечении мононуклеоз может переходить в хроническую форму, при которой лимфатические узлы постоянно увеличены, возможно поражение сердца, головного мозга, нервных центров. При этом у ребенка возникают психозы, нарушения мимики.
После выздоровления вирусы-возбудители инфекционного мононуклеоза навсегда остаются в организме, поэтому переболевший является его носителем и источником заражения. Однако повторное заболевание самого человека происходит крайне редко, в том случае, если по какой-то причине у него наступает резкое ослабление иммунитета.

Примечание: Именно из-за того что вирусоносительство при мононуклеозе остается пожизненным, изолировать ребенка от других людей после того, как у него проходят признаки недомогания, не имеет смысла. Здоровым людям защититься от заражения можно только путем укрепления иммунных сил.
Формы заболевания
Различают следующие формы:
- Типичную – с явно выраженными симптомами, такими как лихорадка, ангина, увеличение печени и селезенки, наличие в крови вироцитов (так называемых атипичных мононуклеаров – разновидности лейкоцитов).
- Атипичную. При этой форме заболевания какой-либо из характерных симптомов инфекционного мононуклеоза у ребенка отсутствует полностью (например, в крови не найдены вироциты) или симптомы неявные, стертые. Иногда возникают ярко выраженные поражения сердца, нервной системы, легких, почек (так называемые висцеральные поражения органов).
В зависимости от тяжести протекания болезни, увеличения лимфоузлов, печени и селезенки, количества мононуклеаров в крови типичный мононуклеоз подразделяют на легко протекающий, среднетяжелый и тяжелый.
Различают следующие формы течения мононуклеоза:
Видео: Особенности инфекционного мононуклеоза. Доктор Е. Комаровский отвечает на вопросы родителей
Причины и пути заражения инфекционным мононуклеозом
Причиной заражения детей инфекционным мононуклеозом является тесный контакт с заболевшим человеком, или вирусоносителем. В окружающей среде возбудитель быстро погибает. Заразиться можно при поцелуе (нередкая причина заражения подростков), при пользовании одной с больным человеком посудой. В детском коллективе дети играют общими игрушками, нередко путают свою бутылочку для воды или соску с чужой. Вирус может находиться на полотенце, постельном белье, одежде больного. При чихании и кашле возбудители мононуклеоза попадают в окружающий воздух с капельками слюны.
В тесном общении находятся дети дошкольного и школьного возраста, поэтому они болеют чаще. У грудных детей инфекционный мононуклеоз возникает гораздо реже. Возможны случаи внутриутробного заражения плода через кровь матери. Замечено, что мальчики болеют мононуклеозом чаще, чем девочки.
Пик заболеваемости детей приходится на весну и осень (возможны вспышки в детском учреждении), так как заражению и распространению вирусов способствует ослабление иммунитета, переохлаждение.
Предупреждение: Мононуклеоз – очень заразное заболевание. Если ребенок контактировал с больным, то в течение 2-3 месяцев родители должны обращать особое внимание на любое недомогание малыша. Если явных симптомов не наблюдается, это означает, что иммунная система организма достаточно сильная. Заболевание могло протекать в легкой форме или заражения удалось избежать.
Симптомы и признаки заболевания
Наиболее характерными признаками инфекционного мононуклеоза у детей являются:
- Боль в горле при глотании из-за воспаления глотки и патологического разрастания миндалин. На них появляется налет. При этом изо рта дурно пахнет.
- Затруднение носового дыхания из-за поражения слизистой оболочки носа и возникновения отека. Ребенок храпит, не может дышать с закрытым ртом. Появляется насморк.
- Проявления общей интоксикации организма продуктами жизнедеятельности вируса. К ним относятся ломота в мышцах и костях, лихорадочное состояние, при котором у малыша температура поднимается до 38°-39°, наблюдается озноб. Малыш сильно потеет. Появляется головная боль, общая слабость.
- Возникновение «синдрома хронического утомления», который проявляется еще несколько месяцев после болезни.
- Воспаление и увеличение лимфатических узлов на шее, в паху и в подмышках. Если происходит увеличение лимфоузлов в брюшной полости, то из-за сдавливания нервных окончаний возникает сильная боль («острый живот»), что может ввести врача в заблуждение при постановке диагноза.
- Увеличение печени и селезенки, возникновение желтухи, потемнение мочи. При сильном увеличении селезенки происходит даже ее разрыв.
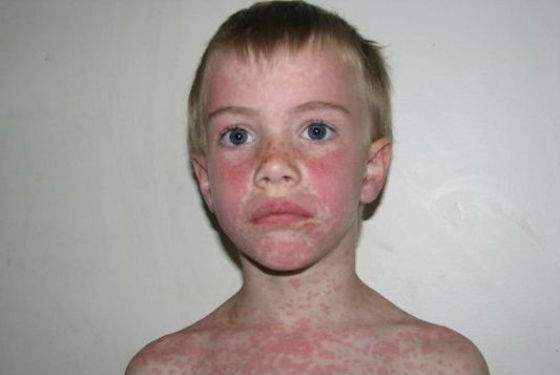
- Появление мелкой розовой сыпи на коже рук, лица, спины и живота. При этом зуда не наблюдается. Сыпь через несколько дней исчезает самостоятельно. Если появляется зудящая сыпь, это говорит о возникновении аллергической реакции на какое-либо лекарство (обычно на антибиотик).
- Признаки нарушения работы центральной нервной системы: головокружение, бессонница.
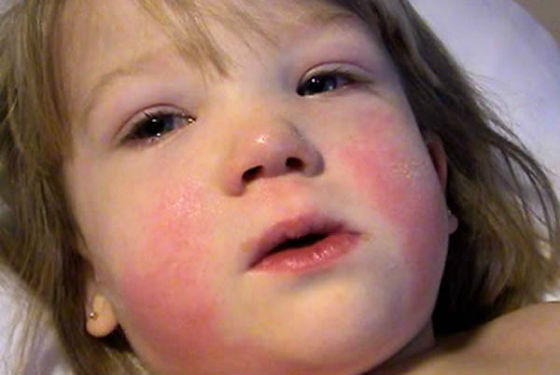
- Отечность лица, особенно век.
Ребенок становится вялым, стремится лежать, отказывается от еды. Возможно появление симптомов нарушения работы сердца (учащенное сердцебиения, шумы). После адекватного лечения все эти признаки исчезают без последствий.
Примечание: Как подчеркивает доктор Е. Комаровский, от ангины инфекционный мононуклеоз, в первую очередь, отличается тем, что помимо заболевания горла возникает заложенность носа и насморк. Вторым отличительным признаком является увеличение селезенки и печени. Третий признак – это повышенное содержание в крови мононуклеаров, которое устанавливается с помощью лабораторного анализа.
Нередко у маленьких детей симптомы мононуклеоза проявляются слабо, их не всегда удается отличить от симптомов ОРВИ. У малышей первого года жизни мононуклеоз выдает насморк, кашель. При дыхании слышны хрипы, возникает покраснение горла и воспаление миндалин. В этом возрасте сыпь на коже появляется чаще, чем у старших детей.
До 3-летнего возраста диагностировать мононуклеоз по анализам крови сложнее, так как получить достоверные результаты реакций на антигены у маленького ребенка не всегда возможно.
Наиболее ярко признаки мононуклеоза проявляются у детей в возрасте от 6 до 15 лет. Если наблюдается только лихорадка, это говорит о том, что организм успешно борется с инфекцией. Синдром усталости сохраняется в течение 4 месяцев после исчезновения остальных признаков заболевания.
Видео: Симптомы инфекционного мононуклеоза
Диагностика инфекционного мононуклеоза у детей
Чтобы отличить инфекционный мононуклеоз от других заболеваний и назначить правильное лечение, проводится диагностика с помощью различных лабораторных методов. Выполняются следующие анализы крови:
- Общий – для определения содержания таких компонентов, как лейкоциты, лимфоциты, моноциты, а также СОЭ (скорости оседания эритроцитов). Все эти показатели у детей повышены при мононуклеозе примерно в 1.5 раза. Атипичные мононуклеары появляются не сразу, а спустя несколько дней и даже 2-3 недель после заражения.
- Биохимический – для определения в крови содержания глюкозы, белка, мочевины и других веществ. По этим показателям оценивается работа печени, почек и других внутренних органов.
- Иммуноферментный анализ (ИФА) на антитела к герпесвирусам.
- ПЦР анализ для быстрой и точной идентификации вирусов по ДНК.
Поскольку мононуклеары находят в крови у детей и при некоторых других заболеваниях (например, при ВИЧ), то проводятся анализы на антитела к другим видам инфекции. Для определения состояния печени, селезенки и других органов перед проведением лечения детям назначается УЗИ.
Лечение мононуклеоза
Препаратов, уничтожающих вирусную инфекцию, не существует, поэтому при мононуклеозе проводится лечение детей для облегчения симптомов и предотвращения развития серьезных осложнений. Больному предписывается постельный режим в домашних условиях. Госпитализация проводится, только если болезнь протекает в тяжелой форме, осложняется высокой температурой, неоднократной рвотой, поражением дыхательных путей (создающим опасность возникновения удушья), а также нарушением работы внутренних органов.
Медикаментозное лечение
Антибиотики на вирусы не действуют, поэтому их употребление бесполезно, а у некоторых малышей они вызывают аллергическую реакцию. Такие препараты (азитромицин, кларитромицин) назначаются лишь в случае осложнений из-за активизации бактериальной инфекции. Одновременно назначаются пробиотики для восстановления полезной микрофлоры кишечника (аципол).
При лечении используются жаропонижающие средства (для малышей сиропы панадола, ибупрофена). Для снятия воспаления горла применяются полоскания раствором соды, фурацилина, а также настоями ромашки, календулы и других лечебных трав.
Облегчения симптомов интоксикации, устранения аллергических реакций на токсины, предотвращения бронхоспазма (при распространении вируса на дыхательные органы) добиваются с помощью антигистаминных препаратов (зиртека, кларитина в виде капель или таблеток).
Для восстановления функционирования печени назначаются желчегонные средства и гепатопротекторы (эссенциале, карсил).
Препараты иммуномодулирующего и противовирусного действия, такие как имудон, циклоферон, анаферон применяются у детей для укрепления иммунитета. Доза препарата рассчитывается в зависимости от возраста и веса больного. Большое значение в период лечения имеет витаминотерапия, а также соблюдение лечебной диеты.
При сильном отеке гортани применяются гормональные препараты (преднизолон, например), а при невозможности нормального дыхания производится искусственная вентиляция легких.
При разрыве селезенки ее удаляют хирургическим путем (проводят спленэктомию).
Предупреждение: Необходимо помнить, что любое лечение при этом заболевании должно проводиться только по назначению врача. Самолечение приведет к возникновению тяжелых и непоправимых осложнений.
Видео: Лечение инфекционного мононуклеоза у детей
Профилактика осложнений мононуклеоза
Для того чтобы предупредить развитие осложнений при мононуклеозе, состояние ребенка контролируется не только во время болезни, но и в течение 1 года после исчезновения проявлений. Проводится контроль состава крови, состояния печени, легких и других органов, для того чтобы не допустить лейкоза (поражения костного мозга), воспаления печени, нарушения работы дыхательной системы.
Считается нормальным, если при инфекционном мононуклеозе в течение 1-2 недель продолжается ангина, лимфоузлы увеличены в течение 1 месяца, сонливость и утомляемость наблюдаются до полугода с момента начала заболевания. Температура 37°-39° держится в течение нескольких первых недель.
Диета при мононуклеозе
При этом заболевании пища должна быть витаминизированной, жидкой, калорийной, но нежирной, для того чтобы работа печени была максимально облегчена. В рацион включаются супы, каши, молочные продукты, отварное постное мясо и рыба, а также сладкие фрукты. Запрещается употребление острой, соленой и кислой пищи, чеснока и лука.
Больной должен употреблять много жидкости (травяные чаи, компоты), для того чтобы не произошло обезвоживание организма, а с мочой как можно скорее выводились токсины.
Применение средств народной медицины для лечения мононуклеоза
Такие средства с ведома врача, после соответствующего обследования применяются для облегчения состояния заболевшего мононуклеозом ребенка.
Для устранения лихорадки рекомендуется пить отвары ромашки, мяты, укропа, а также чаи из листьев малины, смородины, клена, добавляя мед и лимонный сок. Снять головную боль и ломоту в теле, вызванные интоксикацией организма, помогает липовый чай, брусничный сок.
Для облегчения состояния и ускорения выздоровления применяются отвары из растительных сборов, например, из смеси плодов шиповника, мяты, пустырника, душицы и тысячелистника, а также настои из плодов рябины, боярышника с добавлением листьев березы, ежевики, брусники, смородины.
Бороться с микробами и вирусами, укрепить иммунитет помогает чай из эхинацеи (листьев, цветков или корней). На 0.5 литра кипятка берется 2 ст. л. сырья и настаивается в течение 40 минут. Дают больному по 3 стакана в день в острый период. Можно пить такой чай и для профилактики болезни (по 1 стакану в день).
Сильным успокаивающим, антиаллергенным, иммуномодулирующим, антиоксидантным действием обладает трава мелиссы, из которой также готовят лечебный чай, пьют его с медом (2-3 стакана в день).
На опухшие лимфатические узлы можно накладывать компрессы с настоем, приготовленным из листьев березы, ивы, смородины, почек сосны, цветков календулы, ромашки. Заваривают 1 л кипятка 5 ст. л. смеси сушеных компонентов, настаивают в течение 20 минут. Компрессы накладывают на 15-20 минут через день.
Доктор Комаровский о симптомах и лечении мононуклеоза у детей

Когда ребенок появляется на свет, его иммунитет начинает «изучать» все окружающие опасности. Так, постепенно, сталкиваясь с теми или иными вирусами, которых на планете несколько сотен, вырабатывается защита в виде антител к вирусам.

Инфицирование некоторыми агентами трудно не заметить, а некоторые болезни проходят незаметно или почти незаметно для родителей крохи. Довольно часто многие мамы и папы даже не подозревают, что ребенок переболел инфекционным мононуклеозом. Авторитетный доктор Евгений Комаровский рассказывает, можно ли определить у чада симптомы этого заболевания, и что делать, если диагноз подтвердился.
О болезни
Инфекционный мононуклеоз — недуг вирусный. Вызывает его вирус Эпштейна-Барр, который относится к распространенным агентам и является, по сути, герпесвирусом четвертого типа. Этот «неуловимый» вирус гораздо чаще контактирует с населением планеты, чем может показаться самим людям, в результате более 90% взрослых заражались им когда либо. Об этом свидетельствует наличие антител в крови.
Аналогичные антитела, говорящие о том, что инфицирование было, иммунитет выработался, находятся примерно у 45-50% детей в возрасте 5-7 лет.


Вирус отлично чувствует себя в определенных клетках человеческого организма — лимфоцитах. Там он быстро реплицируется при соответствующих благоприятных для себя обстоятельствах, к которым относится и ослабленный иммунитет. Чаще всего вирус передается с физиологическими жидкостями — слюной, например, за это его инфекционный мононуклеоз часто называют «недугом от поцелуев». Реже вирус передается воздушно-капельным путем.


Возбудитель передается при переливании крови, операциях по трансплантации органов и костного мозга, а также от беременной мамы плоду через общий кровоток.
Инфекционный мононуклеоз относится к острым вирусным болезням, у него не бывает хронической формы. Из пораженных лимфатических узлов вирус быстро распространяется по организму, поражая внутренние органы, имеющие в своей структуре лимфоидную ткань.
Симптомы
В 90% случаев инфекционный мононуклеоз у детей протекает в легкой форме, говорит Евгений Комаровский, а потому и диагностировать его удается редко. Дети до 2 лет болеют этим недугом нечасто, и у них в подавляющем большинстве случаев болезнь протекает легко. Значительно тяжелее переносят заболевание дети от 3 лет и старше, причем мальчики болеют чаще девочек. Почему это так, медицина ответить не может, но факт налицо.
После попадания в организм ребенка вируса мононуклеоза, чужеродный агент может довольно долгое время вести себя мирно. Тут все решает состояние иммунитета малыша. Если естественная защита крепкая, то может пройти и полтора, и два месяца. Если организм ослаблен, то симптомы начинающегося заболевания могут проявиться уже через 5-6 суток.

По словам Евгения Комаровского, самый первый признак — увеличение лимфатических узлов. В разной степени увеличиваются все группы узлов, но сильнее всего — шейные, подчелюстные, затылочные. На УЗИ в это время можно выявить увеличение в размерах селезенки и печени (эти органы состоят из лимфоидной ткани). А в клинических анализах крови будет выявлена измененная лимфоцитарная формула.
Сразу за этим начинает воспаляться и увеличиваться в размерах (отекать) лимфоидная ткань в носу, воспаляются миндалины. У ребенка нарушается носовое дыхание, он дышит преимущественно только ртом, появляется сильный ночной храп. Ребенок может жаловаться на боли в горле.

Общие симптомы, которые и вводят в заблуждение и родителей, и врачей, неспецифичны:
- Отсутствие или уменьшение аппетита.
- Плаксивость, капризность, вялость.
- Повышение температуры тела.
- Боль при глотании.
- Ощущение «ломоты» в теле.
Все эти симптомы вкупе и часть из них в отдельности могут вызвать подозрения у внимательных родителей и у вызванного педиатра. Обязательно следует сделать анализ крови. Лимфоциты, которые поражены вирусом, перестают быть таковыми, и превращаются в новые клетки, которых у здорового ребенка в крови нет и быть не может. Эти измененные клетки называются атипичными мононуклеарами. Если лаборант обнаружит их в крови малыша, то диагноз будет подтвержден полностью. Кроме того, в крови будет увеличено число лейкоцитов и моноцитов.


Опасность недуга кроется даже не в самом недуге, а в возможных сопутствующих инфекциях. Когда поражается лимфоидная ткань, которая играет важнейшую роль в работе иммунитета ребенка, то организм более, чем обычно, становится уязвим для различных вирусов и бактерий. Это может быть опасно с позиции того, что легко может начаться вторичное заболевание, любое, в зависимости от микроба или вирусного агента, который «присоединился». Чаще осложнения носят бактериальный характер: ангина, отит, пневмония.
Комаровский о лечении
Заболевание нельзя назвать быстротечным. Острая фаза длится от 2 до 3 недель, у некоторых — чуть дольше. Самочувствие ребенка, конечно, в это время будет не самым лучшим, а иногда и довольно тяжелым. Нужно набраться терпения, потому как инфекционный мононуклеоз проходит у всех детей без исключения.
Неосложненный мононуклеоз не требует какого-либо специального лечения. Если ребенок чувствует себя неплохо, то ничего, кроме обильного питься, давать не надо. Если состояние крохи неутешительное, то врач может назначить гормональные противовоспалительные препараты. Лекарства от мононуклеоза, как такового, не существует, поэтому лечение должно быть исключительно симптоматическим: болит горло — полоскать, не дышит нос — закапывать солевой раствор, увлажнять слизистые оболочки бронхов во избежание осложнений со стороны дыхательной системы.


В приеме противовирусных средств Комаровский не видит целесообразности, поскольку никакого действия на вирус герпеса 4 типа они не окажут, но существенно «ударят» по карману родителей. К тому же с клинически доказанной эффективностью у противовирусных препаратов все обстоит довольно плачевно. По той же причине нет смысла давать ребенку гомеопатические препараты с заявленным противовирусным действием. Вреда от них, конечно, не будет никакого, но и пользы тоже ждать не стоит.

Лечение должно быть основано на создании благоприятных условий, способствующих скорейшему самостоятельному выздоровлению ребенка:
- В острой стадии недуга малышу нужен покой, постельный режим;
- Ребенок должен дышать увлажненным воздухом (относительная влажность в помещении — 50-70%);
- Нужно обеспечить обильное теплое питье на протяжении всего острого периода;
- Чаще делать в комнате ребенка влажную уборку, при этом не используя бытовой химии, имеющей в составе хлора;
- При высокой температуре ребенку можно давать «Парацетамол» или «Ибупрофен».
Когда температура станет нормальной, можно и нужно чаще гулять на свежем воздухе, воздерживаясь при этом от посещения детских площадок, мест массового скопления людей, чтобы ребенок не заразил других и не «подхватил» другую заразу на ослабленный иммунитет сам.

Во время лечения стоит придерживаться лечебной диеты, исключив из рациона ребенка все жирные, жареные, копченые и соленые продукты, а также острое, кислое и сладкое. В острой стадии при затрудненном глотании лучше всего давать овощные супы, пюре, молочные каши-размазни, творог. В стадии выздоровления не обязательно всю еду превращать в пюре, но запрет на указанные выше продукты остается в силе.

Если к мононуклеозу «присоединились» бактериальные осложнения, лечить их можно и нужно исключительно антибиотиками. Родителям следует знать, что если врач назначит «Ампициллин» или популярный в педиатрии «Амоксициллин», то у ребенка с вероятностью 97% появится сыпь. Почему происходит такая реакция, медицине на сегодняшний день неизвестно. С уверенностью можно говорить только о том, что эта сыпь не будет являться ни аллергией на антибиотик, ни симптомом отдельного заболевания, ни осложнением. Она просто появляется и потом проходит самостоятельно. Пугать это не должно.
Рекомендации доктора Комаровского
О факте заболевания инфекционным мононуклеозом родители должны сообщить в дошкольное учреждение, которое посещает чадо, или в школу. Но введения карантина этот недуг не требует. Просто в помещениях потребуется более частая влажная уборка.
Восстановление после перенесенного инфекционного мононуклеоза — процесс довольно длительный, иммунитет сильно ослаблен. На ближайший год (иногда на полгода) лечащий педиатр отменяет такому ребенку все календарные прививки. Ребенку не рекомендуется длительно пребывание в тесных детских коллективах. Малыша не стоит возить на море, чтобы «подправить» его иммунитет, поскольку тяжелая акклиматизация после перенесенного вирусного недуга, гарантирована. В течение года не рекомендуется гулять на солнце, посещать секции, где есть сильная физическая нагрузка.

Поддерживать организм в процессе восстановления следует витаминными комплексами, разрешенными по возрасту.

Ребенка после перенесенного заболевания следует показывать врачу чаще. Вирус обладает онкогенной активностью, то есть, может способствовать развитию онкологических опухолевых заболеваний. Если после болезни на протяжении долгого времени в анализах крови малыша продолжают находить те самые видоизмененные клетки-мононуклеары, ребенка обязательно нужно будет показать и поставить на учет к врачу-гематологу.

К вирусу, вызывающему инфекционный мононуклеоз, после перенесенного заболевания вырабатывается стойкий пожизненный иммунитет. Заболеть недугом вторично невозможно. Исключения составляют только ВИЧ-инфицированные, у них может быть сколько угодно эпизодов острого заболевания.
Отзывы пациентов
Большинство родителей, чьи дети переболели этим недугом, утверждают, что самым длительным и мучительным периодом была именно диагностика, поскольку врачи не торопятся ставить точный диагноз. Многим пациентам, которых не направляют на лечение в инфекционную больницу из-за легкой стадии болезни, врачи рекомендовали прием противовирусных средств.
Пациенты, которые лечились на дому по методу Комаровского, утверждают, что осложнений не наступило, заболевание прошло довольно быстро и переносилось ребенком относительно легко.
Ниже представлено видео с рекомендациями от самого Доктора Комаровского.
- Вирус Эпштейна – Барр
- Комаровский о вирусе Эпштейна – Барр
- Инфекционный мононуклеоз
- Доктор Комаровский о мононуклеозе
- Диета при мононуклеозе
- Анализ крови
медицинский обозреватель, специалист по психосоматике, мама 4х детей
Особенности мононуклеоза у детей — причины, симптомы, лечение
О мононуклеозе мир узнал ещё в 1887 году, когда Н.Ф. Филатов открыл это заболевание. Сегодня мы поговорим о том, что такое мононуклеоз у детей. Мононуклеоз встречается практически у 90% детей в возрасте до 10 лет. Это заболевание вызвано герпесом 4 типа, который называется вирус Эпштейна-Барр. Давайте более подробно рассмотрим, как прогрессирует инфекционный мононуклеоз в организме детей, какую он даёт симптоматику и что делать если вы обнаружили признаки мононуклеоза у ребёнка.

Причины
Как правило, дети зачастую находятся в больших закрытых коллективах, таких как детский сад, школа, театр, общественный транспорт – в местах массового общественного скопления. В таких общественных пунктах мононуклеоз у ребёнка может возникнуть путём передачи инфекции от больного человека. Существует несколько линий получения герпетического вируса Эпштейна-Барр, это:
- Близкий контакт. При поцелуях, что, прежде всего, связано с преимущественным инфицированием слюной. Вирус проникает от больного человека в организм здорового ребёнка через слизистую оболочку гортани, полости рта и носа – дыхательные пути. Инфекционный мононуклеоз у детей может образоваться при переливании крови от заражённого донора.
- Воздушно-капельная передача вируса. Несмотря на то, что в окружающей среде вирус обычно погибает быстро, но и в этой ситуации инфекция может проникнуть в организм.
- Бытовой путь передачи. Общее пользование предметами обихода – чашка, ложка, стакан, тарелка, вода в бутылке, полотенце, зубная щётка и прочее.
Длительность инкубационного периода обычно имеет в своём распоряжении от 5 до 14 дней – в среднем неделю. В некоторых случаях, по статистике, мононуклеоз у детей может проходить от полутора до двух месяцев. Основания данного явления не пользуются известностью.
Вирусный мононуклеоз возможен при возникновении следующих форм инфекционного заболевания:
- Атипичный. Характерные симптомы мононуклеоза как у детей, так и у взрослых, связаны с невероятно мощной выраженностью чем обычно. К примеру, дети могут при заболевании температурить, а могут переболеть и без поднятия температуры. Атипичный мононуклеоз изначально обладает предрасположенностью вызывать серьёзные осложнения и тяжёлые последствия.
- Хронический. Рассматривается как катастрофические результаты ухудшения активности работы иммунной системы детского организма.
Инфекционный мононуклеоз у детей при симптомах и лечении любого плана может существенно варьироваться. Это может зависеть абсолютно от субъективных особенностей детского организма. В первую очередь – это работа иммунитета.
Симптомы
Поскольку на сегодняшний день от массового заражения мононуклеозом у детей профилактика практически отсутствует. В случаях, когда ребёнок контактируют с больными детьми, следует чётко следить за его здоровьем. Если соматические признаки мононуклеоза не проявятся, то ребёнок либо не заразился, либо иммунная система детского организма справилась с инфекцией и болезнь прошла неопасно.
Существует много инфекционных заболеваний. Чтобы понять, что это за болезнь, необходимо разобраться с проявленными симптомами:
- Обнаруживаются соматические проявления продромального характера. Катаральные симптомы – самочувствие постепенно, но заметно ухудшается; температура держится в субфебрильной точке; в горле отмечается устойчивое першение; когда заложен нос дыхание становится весьма тяжёлым; происходит патологическая припухлость миндалин.
- Проявляются признаки общей интоксикации – высыпания на теле; сильный озноб; резкое повышение температуры; физическая слабость; значительное увеличение лимфатических узлов.
- При внезапном заражении мононуклеозом симптоматика у детей выражена более насыщенно. При сложившихся обстоятельствах такого плана не исключена лихорадка – температура повышается от 38 до 39 градусов и держится несколько дней; в редких случаях в течение месяца. Высокая потливость, сильный озноб, чрезмерная сонливость, общая слабость. Характерные приметы интоксикации – головная боль, боль в горле при глотании, ломота всего тела или в мышцах.
- Дальше обычно приходит кульминация соматического инфекционного мононуклеоза у детей. Отчётливо выражаются основные характерные особенности клинической картины болезни. Ангина – появляется крупчатость задней стенки слизистой оболочки глотки, возможно возникновение кровоизлияний в слизистой, фолликулярная гиперплазия. Также наблюдается гепатоспленомегалия – резкое увеличение селезёнки и значительное увеличение печени. Лимфаденопатия – значительное увеличение лимфоузлов. Появление высыпаний по большой части тела.
При инфекционном мононуклеозе высыпания чаще всего зарождаются одновременно с лихорадкой, состоянием проявляющихся увеличенных узлов лимфатической системы. Сыпь может довольно интенсивно локализоваться в области ног, туловища (спина, руки или живот) и лица в виде крошечных пятен красного, а иногда бледно-розового цвета.
Такие высыпания не нуждаются в лечения, ни в коем случае не рекомендуется применение мазей. Сыпь самоликвидируется за счёт усиленной борьбы иммунной системы с вирусом. Если же сыпь начала чесаться при приёме антибиотиков, это удостоверяет аллергическую реакцию на данные лекарства, потому что при мононуклеозе высыпания не чешутся.
Полиаденит
Но всё же, наиболее существенным соматическим признаком инфекционного мононуклеоза, обычно считается полиаденит – соединённый групповой воспалительный процесс лимфатических узлов. Обычно является результатом гиперплазии лимфоидной ткани. В подавляющем большинстве случаев на миндалинах формируются островковые многократные наложения в виде серых и беловато-желтоватых оттенков. Эти рыхлые и бугристые образования удаляются без особых затруднений.
Кроме всего этого, увеличиваются лимфатические узлы нервной системы. Вирус в них активно задерживается. В особенности усиленно увеличиваются лимфоузлы на шеи сзади. При поворотах головы лимфоузлы становятся очень заметными. Так как лимфоузлы, расположенные рядом, связаны между собой, их поражение носит двухсторонний характер.
В некоторых случаях лимфоузлы увеличиваются даже в брюшной полости. Они сжимают нервные окончания, чем и провоцируют возможное возникновение симптомов острого живота, что может привести к неправильной постановке диагноза.
Для инфекционного мононуклеоза у детей свойственна гепатоспленомегалия – одновременное увеличение печени и селезёнки. Это одни из самых чувствительных к болезни органов, поэтому значительные изменения происходят уже в начальной стадии заражения. Селезёнка может настолько увеличиться, что она разрывается из-за того, что ткани не выдерживают давления.
В течение месяца может отмечаться беспрерывный рост размеров данных органов. Иногда он длится и после выздоровления ребёнка. При восстановлении температуры тела нормализуется состояние печени и селезёнки.
Проводимая пальпация лимфатических узлов не так болезненна из-за подвижности и неплотного контакта с кожей.
Диагностика
При мононуклеозе у детей лечение проводить можно только после посещения клиники. Специалисты, при правильной постановке дифференциальной диагностики, назначат соответствующее лечение после подтверждения специальных анализов. Анализы исследуют в специальных лабораториях.
Чтобы обнаружить вирус Эпштейна-Барр, необходимо сдать несколько анализов для их исследования:
- обследуется ДНК ВЭБ научным методом ПЦР;
- антитела типа IgMk к капсидному антигену ВЭБ;
- антитела типа IgM, IgG к вирусам методом ИФА;
- антитела типа IgGk к нуклеарному антигену ВЭБ;
- антитела типа IgGk к капсидному антигену.
Обычно диагностика такого плана протекает без особых затруднений. Широко применяются лабораторные освидетельствования. Все эти медицинские обследования отчётливо обнаруживают возможное наличие инфекции в динамике. Чётко раскрывается стадия болезни: острая или хроническая.
Лечение
Лечение при мононуклеозе у детей неизбежно объединяется в полное отстранение соматических признаков заболевания.
- Для урегулирования температуры тела у ребёнка рекомендуются жаропонижающие лекарственные средства: Парацетамол для детей – отличный медикаментозный препарат для снижения температуры и отстранения всяких болевых признаков болезни. Аналоги – Панадол, Эффералган, Калпол.
- Для устранения симптомов ангины и для снятия налёта целесообразно прописывают спреи для горла – Каметон и Ингалипт. Рекомендации для полоскания горла – соляной раствор, фурацилин и цветы аптечной ромашки.
- При особо угнетающем гипертоксическом болезненном состоянии назначается курс Преднизалона.
- При необходимости укрепления иммунной системы назначаются иммуномодуляторы – детский Анаферон, Циклоферон, Имудон, Виферон, витамины B, C, P.
- При вторичной вирусной инфекции лечащий врач прописывает антибиотики.
Домашнее лечение
Лечение инфекционного мононуклеоза у детей также можно проводить в домашних условиях, совмещая применение медикаментозных препаратов с фитотерапией. Для приготовления отвара необходимо взять в равных пропорциях травы – цветы ромашки аптечной, мать-и-мачеха, череда, бессмертник, цветы календулы, тысячелистник. Четыре столовые ложки сухой травы залить одним литром кипятка. Настаивать в термосе около 10-12 часов. Затем процедить и пить за полчаса до еды по половине гранёного стакана.
В основном от инфекционного мононуклеоза дети лечатся в домашних условиях. Но в некоторых случаях, при определённых причинах, лечение проводится стационарно. Госпитализируют детей при возникновении довольно мощного отёка гортани (при затруднении дыхания проводится лёгочная вентиляция и трахеотомия). При увеличении селезёнки и печени возможно проведение операции – спленэктомия.
Детская диета
Рекомендуется строгое и абсолютно правильное детское питание в виде обязательной щадящей диеты при мононуклеозе у детей. Придерживаясь этих правил можно рассчитывать на быстрое выздоровление и на последующее восстановление.
- Исключить из рациона детского питания: жареную и жирную продукцию; сладости, соленья, варенья, копчёности, лук, чеснок, фасоль, горох и подобные продукты. Уменьшить употребление сметаны; сыров; жирного творога; жирного молока; масел – как сливочного, так и растительного.
- Включить в рацион детского питания: молочные каши; всю нежирную молочную и рыбную, а также отварную мясную продукцию; свежие фрукты и овощи.
- Комплексные витамины для детей – обязательны.
Подобная диета снимает большую нагрузку с печени у детей, которая существенно пострадала в период герпетического заболевания.
Восстановление
После перенесённого герпетического мононуклеоза у детей устанавливается восстановительная стадия, которая может длиться вплоть до целого года.
- Переболевшие дети ещё достаточно долго чувствуют себя утомлёнными, сонными, разбитыми, апатичными.
- Чаще всего у детей плохой аппетит, почему и необходимо соблюдать лёгкие, вкусные диеты. Питьё (натуральные соки, морсы из натуральных ягод, тёплые чаи из трав) должно быть обильным.
- Ни в коем случае не загружать детей домашней работой или спортом. Дети должны избегать как переохлаждения, так и перегревания. Детям необходимы прогулки на свежем воздухе. Чаще бывать на природе, на даче или в деревне.
Подводя итоги следует заметить, что во время всего восстановительного этапа дети должны наблюдаться лечащим врачом. Мононуклеоз не всегда является опасным заболеванием, особенно если иммунная система у ребёнка работает очень хорошо и борется с вирусом, но в любом случае необходим комплексный подход к лечению, правильная диагностика и хорошее восстановление.
Мононуклеоз у детей – симптомы и лечение, список препаратов
Простуда, грипп, ветрянка – заболевания привычные, каждый родитель точно знает, что нужно делать, чтобы ребенок быстрее выздоровел. Но есть некоторые заболевания, одни названия которых навевают панику, поскольку звучат они страшно, встречаются реже респираторных и истинно детских патологий. Сегодня мы поговорим с вами об одной из таких болезней – мононуклеоз у детей, симптомы и лечение заболевания, насколько оно опасно, можно ли его избежать. На все эти вопросы вы получите простые и чёткие ответы.
Мононуклеоз – что за болезнь у детей
Инфекционный мононуклеоз у детей – разновидность вирусной патологии, по симптоматике во многом схожа с простой простудой, гриппом, но при этом болезнь нарушает работу внутренних органов. Болезнь передается через поцелуй, общую посуду, полотенца, постельное белье, воздушно-капельным путем, без правильной и своевременной терапии часто возникают различные осложнения.
Возбудитель мононуклеоза – различные вирусы герпеса IV типа, чаще всего вирус Эпштейна-Барра, реже патология возникает при заражении цитомегаловирусами. Болезнетворные микроорганизмы сначала поселяются в слизистой полости рта, поражают гланды, горло, с током крови и лимфы микробы проникают во внутренние органы.
Инкубационный период – 5-21 день, острая фаза заболевания длится в среднем 3 недели, иногда чуть дольше. Больше половины детей к 5 годам уже заражены вирусом Эпштейна-Барра, но часто болезнь проходит в легкой форме, родители даже не подозревают, что их ребенок переболел мононуклеозом.
Как проявляется болезнь
Один из наиболее явных признаков вирусного мононуклеоза – увеличение и болезненность различных лимфатических узлов. Заболевание диагностируют у детей дошкольного и младшего школьного возраста и подростков.
Малыши до 3 лет болеют редко, у мальчиков болезнь развивается в 2 раза чаще, нежели у девочек. Патология протекает в острой и хронической, типичной и атипичной форме, имеет разные степени тяжести.
Симптомы и лечение мононуклеоза у детей зависят от формы патологии, возраста ребёнка, состояния иммунитета, наличия хронических болезней.
Признаки мононуклеоза у детей:
- боль, першение в горле, миндалины покрываются налетом, изо рта неприятно пахнет;
- нарушение носового дыхания, насморк, ребенок храпит во сне;
- температура повышается до 38 и более градуса, появляются явные признаки интоксикации – мышечная и суставная боль, плохой аппетит, озноб, повышенное потоотделение, повышение температурных показателей наблюдается на протяжении 1–2 недель;
- хроническая усталость, слабость – этот признак присутствует долго даже после полного выздоровления;
- увеличение селезенки, печени, слизистые и кожа могут приобрести желтоватый оттенок, моча темная;
- на лице, теле и конечностях появляется мелкая обильная сыпь розового цвета без зуда, исчезает самостоятельно спустя несколько суток, этот признак особо ярко проявляется у грудничков;
- нарушение сна, приступы головокружения;
- сильно отекает лицо, особенно веки.
Типичная – симптомы выражены ярко, резко повышается температура, возникают все симптомы ангины, ребенок может жаловаться на боль под правыми или левыми ребрами.
Атипичная – клиническая картина стертая, признаки болезни не всегда показывает даже анализ крови, но при этом могут возникнуть развиваются нарушения в работе нервной, сердечно-сосудистой системы, почечные и печеночные патологии.
Хорошая новость – после выздоровления формируется устойчивый иммунитет, повторно заболеть человек может только при очень ослабленном иммунитете, но при этом возбудитель болезни навсегда остается в организме, переболевший человек представляет угрозу для окружающих.
От аллергии мононуклеоз отличается выраженной гипертермией и отсутствием зуда при высыпаниях.
От ветрянки – характером сыпи, при ветряной оспе прыщики всегда превращаются в пузырьки с жидкостью.
От ангины – к боли в горле присоединяется сильный ринит, увеличение печени и селезенки.
Но точную дифференциальную диагностику можно сделать только после общих и развернутых анализов крови.
Диагностика заболевания
Специфического анализа на мононуклеоз нет, основной метод диагностики – клинический анализ крови, при наличии инфекции показывает повышенный уровень атипичных мононуклеаров, которые появляются через 15-20 дней после зинфицирования.
Дополнительно в крови наблюдается высокое содержание лейкоцитов, лимфоцитов, моноцитов, СОЭ, все показатели превышают допустимые возрастные нормы в 1,5 раза.
Какие еще анализы нужно сдать:
- биохимический анализ крови – позволяет определить наличие сбоев в работе внутренних органов;
- тест на ВИЧ;
- общий анализ мочи – показывает работу органов мочевыводящей системы;
- ИФА – анализ показывает наличие в крови антител к возбудителям болезни;
- ПЦР – показывает наличие в организме ДНК болезнетворных микробов.
При тяжелом течении патологии врач назначит УЗИ или КТ, чтобы определить степень поражения патогенными микроорганизмами внутренних органов.
Методы лечения
Основное, что вы должны запомнить, мононуклеоз – вирусная патология, поэтому не ищите эффективный антибиотик, его просто нет. А бездумный прием столь мощных препаратов негативно скажется на работе печени, которая и так страдает от нападок вируса.
Основные клинические рекомендации – постельный режим, обильное теплое питье, кормите ребенка по желанию, если аппетита нет, ничего страшно, организм быстрее справится с инфекцией. Легкие формы болезни лечат в домашних условиях, но если наблюдаются частые приступы рвоты, удушье, нарушение сознания, то вызывайте скорую помощь, и не отказывайтесь от госпитализации.
Важно при лечении мононуклеоза соблюдать диету – давайте ребенку пищу с большим количеством витаминов, калорийную, но при этом нежирную, чтобы не нагружать печень. Основа рациона – легкие супы, жидкие каши, молочные и кисломолочные продукты, мясо и рыба в отварном виде, сладкие фрукты. Нельзя кормить больного малыша луком и чесноком, вся вредная пища, газированные напитки категорически запрещена.
Чем лечить мононуклеоз у детей:
- противовирусные препараты – Циклоферон, Анаферон, но доктор Комаровский считает, что эти препараты при мононуклеозе малоэффективны;
- при температуре выше 38,5 – жаропонижающие средства, детям можно давать только Парацетамол и Ибупрофен;
- для избавления от боли в горле – растворы для полосканий с содой, Фурацилином, отваром ромашки, календулы;
- для устранения аллергии на токсины, признаков интоксикации – Клариттин, Зиртек, другие антигистаминные препараты;
- для восстановления поврежденной печени – Карсил, Эссенциале;
- при сильном отеке гортани для предотвращения удушья назначают глюкокортикоиды – Преднизолон;
- препараты для неспецифической иммунотерапии – Имудон, ИРС-19;
- витамин C, P, группы B.
Возвращаясь к теме антибиотиков, часто врачи назначают эти препараты для перестраховки, с целью предотвратить развития вторичных бактериальных осложнений.
Но если вы видите, что ребенок хорошо переносит болезнь, не стесняйтесь попросить педиатра объяснить целесообразность приема сильных лекарственных средств. Если без антибактериальных препаратов не обойтись, принимайте их совместно с пробиотиками – Аципол, Линекс, чтобы избежать нарушения баланса кишечной микрофлоры.
Последствия и осложнения
При правильном лечении осложнения возникают редко, чаще всего последствия возникают у детей с очень ослабленным иммунитетом. После выздоровления ребенок находится на учете у педиатра в течение года, необходимо регулярно делать анализ крови, чтобы контролировать работу внутренних органов.
Чем опасен мононуклеоз:
- пневмония;
- отит;
- гайморит;
- желтуха;
- поражение слюнных желез, поджелудочной, щитовидки, иногда у мальчиков воспаляются яички;
- развиваются аутоиммунные патологии;
- анемия.
Большую опасность представляет хроническое течение болезнь – лимфоузлы постоянно увеличены, возникают серьезные нарушения в работе сердца, головного мозга, центральной нервной системы, часто у ребенка наблюдается нарушение мимики, иногда развивается лейкоз, возможен разрыв селезенки.
Если признаки ангины при мононуклеозе не проходят в течение 10-15 дней, лимфатические узлы увеличены на протяжении месяца, повышенная утомляемость наблюдается 4-6 месяца – это нормально, при отсутствии других тревожных симптомов поводов для беспокойства нет.
Как предотвратить развитие мононуклеоза у ребенка
Лекарств и вакцины против мононуклеоза нет, это связано с тем, что возбудители болезни постоянно мутируют, создать препарат для борьбы с вирусом пока не удалось. Поэтому основная профилактика заключается в укреплении иммунитета.
Как снизить риск заражения мононуклеозом:
- своевременно делайте все плановые прививки;
- больше гуляйте на свежем воздухе;
- найдите для ребенка интересную спортивную секцию – регулярные занятия спортом всегда считаются лучшим способом профилактики различных заболеваний;
- разумно занимайтесь закаливанием, начинать нужно с обливания ножек прохладной водой, постепенно поднимаясь выше, температуру воды снижайте на 1–2 градуса каждые 3–4 дня;
- избегайте переохлаждения и перегрева, ребенок всегда должен быть одет по погоде;
- весной и осенью давайте ребенку витаминные комплексы;
- следите за рационом, соблюдением режима дня;
- регулярно делайте влажную уборку, проветривайте комнату, увлажняйте воздух.
Не занимайтесь самолечением, если у ребенка болит горло, заложен нос, повышенная температура, не нужно списывать все на простуду или ангину. Обратитесь к врачу, сдайте анализы – это поможет избежать развития тяжелых осложнений в будущем.
Заключение
Сегодня мы разобрали методы профилактики и лечение мононуклеоза у детей, узнали, что это болезнь, насколько она опасна.
Расскажите в комментариях, приходилось ли вам сталкиваться с этой вирусной инфекциях, какие методы терапии использовали. И не забудьте поделиться статьей с подругами в социальных сетях, полезная информация поможет быстрее распознать и справиться с болезнью.
Правильное лечение инфекционного мононуклеоза у детей — важные рекомендации
Инфекционный мононуклеоз – это заболевание вирусной этиологии, которое передаётся преимущественно воздушно-капельным путём. Чаще других заражению подвергаются дети в возрасте от 3 до 10 лет. При внешней схожести симптомов с обычной простудой, у мононуклеоза есть свои особенности. Эффективность лечения инфекционного мононуклеоза у детей во многом зависит от правильной диагностики заболевания, состояния иммунной системы ребёнка и соблюдения специальной диеты.
Какой врач лечит инфекционный мононуклеоз у ребёнка
В большинстве случаев лечение мононуклеоза у детей проводится амбулаторно, под контролем участкового врача-педиатра. Для точной диагностики требуется сдать ряд анализов, обычно это:
- Общий или клинический анализ крови.
- ПЦР (полимеразная цепная реакция) — для выявления конкретного возбудителя.
- Биохимический анализ крови – его результаты позволяют определить, насколько хорошо функционируют внутренние органы ребёнка.
- ИФА (иммуноферментный) анализ – определяет наличие в крови антител к вирусу-возбудителю.
В условиях стационара руководить лечением может врач-педиатр, инфекционист или другой профильный специалист, в зависимости от особенностей протекания болезни.
Медицинская практика показывает, что участковый педиатр не всегда верно диагностирует мононуклеоз, списывая симптомы на обычную ангину, простуду (ОРЗ, ОРВИ). Но заболевание протекает сложнее: инфекция поражает внутренние органы (селезёнку, печень), дыхательные пути, провоцирует увеличение лимфоузлов в брюшной полости и на шее, высыпания на кожных покровах.
Неправильное лечение может привести к ухудшению состояния ребёнка и развитию тяжёлых осложнений. Если улучшение не наступает, и есть сомнения в правильности диагноза, целесообразно потребовать проведения анализов, вызвать бригаду скорой помощи, либо обратиться за консультацией к врачу-инфекционисту.
Мононуклеоз, в отличие от ангины, протекает с особой симптоматикой. Визуально определимым признаком является увеличение лимфатических узлов. Изменения в состоянии ребёнка становятся заметны через несколько дней или недель после заражения. Диагностика осложняется тем, что существуют типичная и атипичная формы инфекционного мононуклеоза. Во втором случае один или несколько характерных признаков патологии полностью отсутствуют в клинической картине.
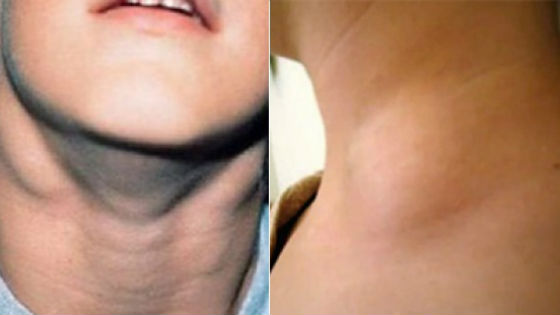
Фото №1 — воспаление лимфоузлов при мононуклеозе, фото №2 — сыпь при мононуклеозе
В каких случаях необходима госпитализация
Целесообразность амбулаторного лечения при мононуклеозе у детей зависит от формы заболевания. Показаниями к срочной госпитализации является тяжёлое состояние больного:
- выраженный отёк дыхательных путей (может привести к смерти от удушья) ;
- сильная интоксикация – сопровождается рвотой, диареей, длительной лихорадкой и обмороками;
- высокая температура – 390 С и больше;
- развитие осложнений, в том числе выраженных нарушений в работе внутренних органов, вторичных бактериальных и вирусных инфекций.
Если заражение инфекционным мононуклеозом диагностировано у ребёнка первого года жизни, также рекомендуется лечение в условиях стационара. Это позволит своевременно получить медицинскую помощь в случае резкого ухудшения состояния грудничка, предотвратить развитие тяжёлых осложнений и последствий.
Как лечить мононуклеоз у детей
Возбудителем заболевания является вирус Эпштейна-Барр (ВЭБ), либо цитомегаловирус. Эффективных препаратов для подавления активности этих инфекционных агентов не существует, поэтому терапия направлена на облегчение симптомов и сокращение острого периода болезни. Инфекционный мононуклеоз у детей нужно лечить, подбирая препараты согласно возрастным ограничениям. Ни один из доступных методов не избавляет от присутствия данного вируса в организме. Переболевший человек остаётся носителем инфекции до конца жизни.
Доктор Комаровский — как лечить мононуклеоз
Общая схема лечения
Инфекционный мононуклеоз одновременно поражает разные органы и системы, поэтому борьба с ним требует комплексного подхода. Схема лечения обычно включает:
- постельный режим, покой;
- медикаментозное купирование симптомов (жаропонижающие, сосудосуживающие, антигистаминные препараты);
- специальную диету;
- укрепление и стимулирование иммунной системы;
- нормализацию и поддержание работы внутренних органов;
- при тяжёлых осложнениях может потребоваться хирургическое вмешательство (в частности, удаление селезёнки в случае её разрыва).
Острый период заболевания составляет 14-20 дней, у некоторых малышей он может длиться дольше. После завершения курса терапии наступает время реабилитации, она может продолжаться до года.
Медикаментозная терапия
Современная фармакология не располагает препаратами для уничтожения вируса-возбудителя мононуклеоза, однако позволяет облегчить состояние больного и ускорить выздоровление. В зависимости от индивидуальной клинической картины заболевания, для этих целей применяются:
- Жаропонижающие препараты на основе парацетамола или ибупрофена – при повышенной температуре.
- Витаминные комплексы для укрепления организма.
- Фурацилин, сода, лекарственные травы – для полоскания горла (чтобы снять воспаление и уменьшить боль).
- Сосудосуживающие капли при заложенности носа.
- Противоаллергические средства (в том числе глюкокортикостероиды) по показаниям. Они позволяют предотвратить бронхоспазм, справиться с кожными высыпаниями, уменьшить реакцию на токсины и лекарственные препараты.
- Чтобы стимулировать иммунитет организма, назначают «Анаферон», «Имудон», «Циклоферон» и другие иммуномодуляторы.
- В случае развития вторичной бактериальной инфекции, при наличии выраженного воспалительного процесса используют антибиотики.
- Для восстановления микрофлоры кишечника одновременно назначают пробиотики («Нормобакт», «Линекс», «Бифиформ»).
- Для защиты внутренних органов и улучшения их работы назначают средства с гепатопротекторным эффектом («Карсил») и желчегонные препараты.
Лечить мононуклеоз допустимо только под руководством квалифицированного врача, самолечение может спровоцировать тяжёлые последствия для жизни и здоровья ребёнка.
Народная медицина
Народные методы лечения мононуклеоза у ребёнка могут дать хорошие результаты, но только как дополнение к основному курсу. Их применение необходимо согласовать с лечащим врачом. В составе комплексной терапии употребление травяных настоев ускоряет выздоровление и укрепляет защитные силы организма. Рекомендовано принимать отвары следующих растений:
- цветков календулы;
- тысячелистника;
- листьев мать-и-мачехи;
- цветков ромашки;
- череды;
- девясила;
- эхинацеи пурпурной.
Эффект основан на антибактериальных, иммуностимулирующих и общеукрепляющих свойствах этих трав. Заваривать их можно как по отдельности, так и в различных комбинациях. Важное требование – отсутствие аллергической реакции на компоненты растительного сбора.
Как долго длится лечение
Продолжительность курса терапии зависит от особенностей протекания болезни, состояния иммунной системы. В среднем лечение инфекционного мононуклеоза у ребёнка длится 2-3 недели, до завершения острой фазы. На протяжении этого периода необходимо:
- соблюдать постельный режим;
- ограничить по возможности контакт со здоровыми людьми;
- пить больше жидкости, придерживаться назначенной диеты;
- точно следовать рекомендациям и назначениям лечащего врача.
При тяжёлом течении заболевания может потребоваться больше времени для купирования основных симптомов.
Острый мононуклеоз излечим, но полное восстановление детского организма после перенесённой болезни занимает от нескольких месяцев до года. В этот период необходимо внимательно наблюдать за состоянием ребёнка, придерживаться назначенной диеты, уделять внимание укреплению иммунной системы.
Диета при мононуклеозе у детей
В борьбе с инфекцией важную роль играет соблюдение определённого режима питания. Вирус Эпштейна-Барр поражает селезёнку, печень и другие органы, затрудняя их функционирование. Этим объясняется необходимость диеты при мононуклеозе – как в острой фазе заболевания, так и в период реабилитации.
Рацион больного должен быть полноценным, но при этом щадящим, не нагружающим печень дополнительной работой. Необходимо придерживаться следующих правил:
- Питание должно быть «дробным» — 4-6 раз в день, небольшими порциями.
- Больному нужно пить больше жидкости, это позволяет снизить интоксикацию организма.
- До минимума снизить потребление жиров – их расщепление создаёт дополнительную нагрузку на печень. Предпочтение нужно отдавать растительным маслам (оливковому, подсолнечному), а употребление сливочного ограничить. Разрешается немного сметаны, неострого сыра. Яичный желток – 1-2 раза в неделю.
- В меню обязательно должны присутствовать кисломолочные и молочные продукты, овощи и фрукты, нежирные сорта мяса и рыбы. Полезны супы, каши и не сдобный пшеничный хлеб. Ягоды и фрукты разрешены не кислые.
- Категорически следует исключить кондитерские изделия, жирную, жареную, копчёную пищу, маринованные продукты. Под запретом острые приправы, консервы, жирное мясо и птица (в том числе бульоны), грибы, какао и кофе.
Соблюдение этих рекомендаций ускорит выздоровление и поможет организму быстрее восстановиться после болезни. Придерживаться диеты необходимо во время лечения инфекционного мононуклеоза и на протяжении периода реабилитации, поскольку восстановление нормальной работы печени может занять до полугода.
Если диагностирован инфекционный мононуклеоз, вылечить малыша возможно. Вирус в организме останется и после завершения терапии, но обычно врачебный прогноз при этом заболевании положительный. При адекватном лечении и соблюдении всех рекомендаций здоровье ребёнка восстановится в полном объёме, и он сможет вести нормальную жизнь без ограничений.
Андрей Дуйко — лечение, симптомы и профилактика мононуклеоза
Инфекционный мононуклеоз лечение у детей: что делать, как лечить
Одним из острых вирусных заболеваний является инфекционный мононуклеоз. Это заболевание характеризуется высокой температурой тела, увеличением лимфатических узлов в области шеи и сопровождается болью в горле. Мононуклеоз вызывается вирусом герпеса, и передается через слюну. Дети раннего возраста, как правило, переносят болезнь легко. Больше подвержены заражению подростки и взрослые люди. Мононуклеоз может проявляться вне зависимости от времени года.
Классификация инфекционного мононуклеоза:
- по форме: атипичный (бессимптомный), типичный;
- по течению: хронический, затяжной, острый;
- по тяжести: тяжелый, среднетяжелый, легкий;
- по фазе: неактивный, активный;
- возможные осложнения: панкреатит, гемолитическая анемия, синусит, разрыв селезенки, миокардит, гепатит.
В 90-92% клинических случаях заболевание переносится легко, не вызывая серьезных осложнений. Крайне редко фиксируется разрыв селезенки – грозный симптом, угрожающий жизни. Больной начинает предъявлять жалобы на сильную режущую боль в зоне живота, отдающую в левое плечо, и тахикардию. При разрыве селезенки необходимо срочное хирургическое вмешательство, иначе последствия могут быть самыми печальными. В тяжелой форме инфекционный мононуклеоз обычно проходит у людей с ослабленным иммунитетом.
Симптоматика инфекционного мононуклеоза
Инкубационный период болезни составляет в среднем от 5 дней до месяца. Бывают случаи, при которых симптоматика инфекции не выражена, и выявляется постепенно. В течении нескольких дней отмечается повышение температуры, которая достигает высоких показателей, общая слабость, закладывается нос, увеличиваются миндалины, наблюдается гиперемия слизистой оболочки глотки. К концу первой недели у больного проявляются все симптомы, которым характерно лимфаденопатия (увеличение лимфатических узлов). На фоне инфекционного мононуклеоза может развиться ангина. У детей легко определить первые признаки инфекции: темнеет моча, начинают кровоточить десны, затрудняется глотание, склеры приобретают желтоватый цвет, а также наблюдается желтушность кожи. Анализ крови покажет высокий уровень билирубина. Из-за сильной усталости и головных болях, детям требуется длительный сон. Диагностировать инфекционный мононуклеоз иногда бывает затруднительно, в связи с схожестью с другими инфекционными заболеваниями. Определить инфекцию можно путем комплексного анализа крови и мочи на уровень лимфоцитов и гетерофильных агглютининов.
Лечение инфекционного мононуклеоза у детей, как правило проводится дома, при этом нужно соблюдать постельный режим и диету.
Если у ребенка не наблюдается инфекция бактериального характера, тогда при лечении, антибиотики не назначаются. Для снижения температуры используется парацетамол или ибупрофен. Не рекомендуется давать детям аспирин, так как это может привести к развитию синдрома Рея. Переболев однажды инфекционным мононуклеозом, дети приобретают к нему стойкий иммунитет.
При подозрении на это заболевание обязательно следует обратиться к специалисту, который назначит соответствующую терапию. Наша клиника предоставляет услуги квалифицированных врачей, которые специализируются на инфекциях. Для детальной информации и записи на прием посетите наш сайт. Лечение инфекционного мононуклеоза у детей наш конек.
Современные люди уделяют своему здоровью недостаточно внимания, что приводит к развитию очень серьёзных осложнений.
Зачастую встречается такая болезнь, как мононуклеоз инфекционной природы. Оно имеет вирусное происхождение и поражает гланды, лимфатическую систему, печень, селезёнку. Во многих случаях заболевание не удаётся вовремя распознать, так как симптоматика напоминает обычное ОРВИ или проявляется в виде ангины.
Обуславливается эта болезнь вирусом Эпштейна-Барра, проникающим в ротовую и глоточную полость путём воздушно-капельного взаимодействия. Вирус встраивается в клетки лимфоидной системы, что впоследствии ведёт к его размножению в лимфоцитах и распространению через ток крови по всему организму. Этот процесс приводит к дальнейшему развитию симптоматики, которая не всегда оказывается безобидной, как кажется.
Заразиться мононуклеозом можно несколькими путями:
- Через половой контакт;
- С помощью поцелуя;
- При чихании;
- Через немытые руки;
- Игрушки;
- Переливанием донорской крови;
- Во время родов;
- Нарушением гигиенических правил;
- Использованием общего белья, посуды.
Люди после того как подхватили данную разновидность мононуклеоза, могут являться сами источниками инфекции в течение полутора лет.
Болезнь может проходить в лёгком или стёртом проявлении. Симптомы у детей определённого возраста могут протекать не замечено или не опознано, и их обычно лечат как при ОРЗ или ангине.
Инфекция развивается медленно с постепенным проявлением симптомов, которое затем начинает нарастать. Наблюдается слабость общего состояния, недомогания, повышенная температура тела в пределах 37,5 градусов, высокая утомляемость. На следующем этапе развивается симптоматика респираторного поражения: закладывает нос, краснеет горло, увеличиваются гланды, опухают лимфатические узлы.
В более редких случаях заболевание может протекать в острой форме. Появляются головные боли, повышается температура тела, наблюдается озноб, лихорадка и ломота в мышцах. Такое состояние может сохраняться в течение нескольких недель.
Спустя некоторое время болезнь набирает обороты, и симптоматика начинает ухудшаться: у больного наблюдается потеря аппетита, тошнота, развитие ангины, в размерах увеличивается селезёнка и печень.
Примерно спустя 3 недели проявление симптомов стихает: общее состояние начинает улучшаться, аппетит возвращается, происходит изменение температуры тела на нормальный уровень, также в норму приходят лимфоузлы, печень и селезёнка. Мононуклеоз может приобрести хроническую форму проявления. В этом случае наблюдаются временами обострения и ремиссии. Латентный период длится до 45 дней.
Мононуклеоз инфекционного типа у малышей, как правило, проходит как ОРВИ, и во многих случаях врачи диагностируют по ошибке ангину. Дети, не достигшие 3 лет от роду, страдают от этой болезни, протекающей подобно респираторному поражению, и чаще всего она не выявляется. Инфекция у детишек подросткового возраста могут не возникать симптомы и вовсе.
Инфекционное поражение в малом возрасте протекает в более острой и стремительной форме, чем у взрослых. При этом поражение гланд и лимфатических узлов выражено сильнее.
Атипичная форма инфекционного мононуклеоза
Характеризуется поражением органов, нетипичных для этой болезни, или неполным комплексом симптомов. Атипичный мононуклеоз чаще всего развивается у мальчиков до 7 лет. Проявляет себя невысокой температурой, тонзиллитом, воспалением аденоидов, лимфоцитозом.
Хроническая форма инфекционного мононуклеоза
Выявляется, если у больного на протяжении 6-ти и более месяцев наблюдаются инфекционные (синуситы, тонзиллиты, пневмонии, бронхиты), интоксикационные (боли в суставах, повышенная утомляемость, слабость) синдромы и патологические изменения сердечной мышцы, почек, печени, а также регулярные повышения температуры. Диагноз “хронический мононуклеоз” ставится после комплексного обследования, включающего клинический осмотр, изучение анамнеза и лабораторные тестирования.
Варианты клинических проявлений хронического мононуклеоза:
- периодическая лихорадка (один раз в 1,5-2 месяца), которая сопровождается увеличением шейных лимфоузлов, фарингитом, стоматитом;
- поражение ЖКТ (хронический гастрит, гепатит);
- длительная субфебральная температура (37-37,3 градуса) на фоне сильной усталости и упадка сил; постоянные рецидивы респираторного заболевания.
Хронический мононуклеоз в подавляющем большинстве случаев обнаруживается у детей младшего школьного и дошкольного возраста. Вследствие незрелой иммунной системы и физиологических особенностей органов дыхания они чаще взрослых болеют пневмониями, бронхитами, ангинами и отитами.
Для постановления правильного диагноза проводятся различные серологические тесты. Более достоверным методом является выявление антител к возбудителю.
Лечение основывается на избавлении от симптомов. Лечащий врач назначает жаропонижающие препараты, и средства, устраняющие головную боль, недомогание и многое другое. Антибактериальные препараты в борьбе с этим заболеванием бесполезны, так как оно имеет вирусное природное происхождение.
На фоне мононуклеоза могут развиться серьёзные осложнения. В этом случае назначается большой спектр различных препаратов: гепатопротекторные средства, кортикостероидные препараты, в некоторых случаях применяются и антибактериальная терапия, если наблюдается развитие дополнительной бактериальной инфекции.
Эта болезнь не всегда может проходить бесследно для организма человека. В более тяжёлых случаях развивается менингоэнцефалит. А увеличение гланд приводит к затруднённости дыхания. У детей инфекция может стать причиной гепатита. В запущенных ситуациях заболевание провоцирует разрыв селезёнки.
Возбудитель этой болезни – вирус Эпштейна-Барра иногда провоцирует онкологические образования. Из-за этого заболевания увеличиваются риски формирования лимфомы.
Диета при мононуклеозе
Правильный рацион питания при инфекционном мононуклеозе играет важную роль. Главная цель лечебной диеты – снизить избыточную нагрузку на клетки печени и укрепить иммунитет.
- Отдавать предпочтение продуктам, обладающим высокой пищевой ценностью – сокам с мякотью, свежим фруктам и овощам.
- Много пить. Идеальный выбор – минеральная вода без газа, настой шиповника, соки, кисели, компоты.
- Исключить или ограничить углеводы, нагружающие пищеварительный тракт.
- Минимизировать потребление продуктов, богатых на насыщенные жиры – тортов, пирожных с кремом, полуфабрикатов.
Рекомендованные продукты: нежирное мясо и птица, кисломолочная продукция, молоко, морская рыба, каши (пшено, рис, гречка, овсянка), зелень, макароны, яйца, мед.
Запрещенные продукты: бобовые, крепкий кофе, шоколад, жирные рыба и мясо, свежая выпечка и белый хлеб, газированные напитки, алкоголь, крепкий бульон.
Восстановление после мононуклеоза
При инфекционном мононуклеозе самый сильный удар принимает на себя иммунная система. Если болезнь протекала в тяжелой или острой формой, период реабилитации может занять целый год. Сохраняются слабость, утомляемость после психических и физических нагрузок, снижается аппетит и общий тонус организма. Для быстрого восстановления рекомендуется временно ограничить эмоциональные и физические перегрузки, строго придерживаться диеты, сдать анализ крови после завершения острой фазы заболевания. Не помешает проконсультироваться у гематолога и сдать анализ на ВИЧ-инфекцию.
Детей после перенесенного мононуклеоза ставят на учет к инфекционисту на 6-12 месяцев. Критерий полного выздоровления – отсутствие лабораторных и клинических маркеров активности инфекции. Показан осмотр у гематолога, ЛОРа и онколога. Реабилитационная терапия состоит из лечебного питания, приема витаминов и локальных антибактериальных средств, антигистаминных препаратов. В течении года ребенок должен сдавать анализы крови, мазки из ротоглотки, иммунограмму.
Прогноз и профилактика
Исход острого мононуклеоза зависит от состояния иммунитета и наличия/отсутствия предрасположенности к вирусным болезням. Существует несколько вариантов:
- Полное выздоровление.
- Формирование рецидивирующей инфекции.
- Развитие онкологии – лимфомы, рака слизистой полости рта и языка, рака кишечника и желудка.
- «Закрепление» синдрома хронической усталости.
- Латентный мононуклеоз.
- Прогрессирование системных аутоиммунных патологий – ревматоидного артрита, красной волчанки.
Специфическая профилактика инфекционного мононуклеоза невозможна, поскольку более 90% людей являются вирусоносителями вируса Эпштейна-Барра. Единственный способ предотвращения инфекции – укрепление иммунного ответа организма.
Из всего сказанного следует сделать вывод, что к своему здоровью необходимо быть предельно внимательными. Это поможет вам своевременно установить диагноз и получить правильное лечение. В случае игнорирования симптомов, болезнь будет прогрессировать, и оставит жуткие последствия в организме. Поэтому вовремя обращайтесь к врачам.


