Рецидив рака молочной железы после мастэктомии: прогнозы и признаки
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
ФГБУ “Московский научно-исследовательский онкологический институт им. П.А. Герцена” Минздравсоцразвития России
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
Рецидивы после радикальной подкожной мастэктомии
Журнал: Онкология. Журнал им. П.А. Герцена. 2014;3(2): 21-23
Рассказова Е. А., Пак Д. Д., Зикиряходжаев А. Д., Аблицова Н. В. Рецидивы после радикальной подкожной мастэктомии. Онкология. Журнал им. П.А. Герцена. 2014;3(2):21-23.
Rasskazova E A, Pak D D, Zikiryakhodzhaev A D, Ablitsova N V. Recurrences after radical subcutaneous mastectomy. P.A. Herzen Journal of Oncology. 2014;3(2):21-23. (In Russ.).
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России





Цель исследования. Проанализировать рецидивы рака молочной железы (РМЖ) после радикальной подкожной мастэктомии. При радикальной подкожной мастэктомии сохраняют кожу молочной железы, сосково-ареолярный комплекс (САК), субмаммарную складку, удаляют всю ткань железы вместе с подмышечными, подключичными и подлопаточными лимфатическими узлами. Материал и методы. Из 703 больных за 15-летний период наблюдения рецидивы РМЖ были выявлены у 32 (4,6%) больных. Сроки возникновения рецидивов — от 8 мес до 10 лет. В исследовании проанализированы местные рецидивы, к которым относят появление опухолевого узла, сходного по строению с первичной опухолью и развившегося в пределах молочной железы. Диагностика рецидива РМЖ включает УЗИ, маммографию и морфологическую верификацию. В 9,4% местный рецидив диагностирован одномоментно с отдаленными метастазами. Гистологическая характеристика опухолевого узла и рецидива РМЖ были идентичны в 32 случаях. Основным методом лечения рецидива является хирургический, при необходимости дополненный лучевой и лекарственной терапией. Заключение. С учетом новых данных о подтипах РМЖ и нашего исследования можно рекомендовать не выполнять лучевую терапию после радикальной подкожной мастэктомии при узловых образованиях до 1 см и благоприятных морфологических критериях (отсутствие мультицентричности, раковых эмболов по периферии узла и в ткани молочной железы, отсутствие инвазивного протокового рака III степени злокачественности, а также тройного негативного и НЕR2 подтипа РМЖ).
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
ФГБУ “Московский научно-исследовательский онкологический институт им. П.А. Герцена” Минздравсоцразвития России
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
ФГБУ «Московский научно-исследовательский онкологический институт им. П.А. Герцена» Минздрава России
Рак молочной железы (РМЖ) занимает первое место в структуре онкологической заболеваемости в России среди женского населения, имея постоянную тенденцию к росту. При этом показатели смертности в ряде стран имеют тенденцию к стабилизации и даже снижению.
В настоящее время в России ежегодно регистрируют более 50 000 новых случаев РМЖ (57 241 — 2010) и более 23 000 смертей (23 282 — 2010). При этом у 62% заболевших выявляют относительно ранние (I—II) резектабельные стадии РМЖ. Следует отметить, что за последние 10 лет удельный вес I—II стадии РМЖ в России возрос на 10%, увеличилось число больных, выявленных на профилактических осмотрах (с 14,9 до 21,9%) [1].
При радикальной подкожной мастэктомии сохраняют кожу молочной железы, сосково-ареолярный комплекс (САК), субмаммарную складку, удаляют всю ткань железы вместе с подмышечными, подключичными и подлопаточными лимфатическими узлами. Для одномоментной реконструкции используют аутотрансплантаты (большая грудная мышца, широчайшая мышца спины, прямая мышца живота) и комбинированную пластику с эндопротезом. Подкожная радикальная мастэктомия может быть выполнена в различных модификациях из различных хирургических разрезов и разной площадью удаляемой кожи над опухолью. Это зависит от размера и локализации опухоли, размера и формы молочной железы, птоза, от сохранения или удаления САК.
С онкологических позиций впервые мастэктомии с сохранением кожи начали производиться в 80-х годах ХХ века. В 1990 г. B. Toth и P. Lappert опубликовали принципы проведения подобных оперативных вмешательств в сочетании с одномоментной реконструкцией [2—4].
Остановимся на особенностях возникновения местного рецидива РМЖ. Анализируя результаты радикальной подкожной мастэктомии, неизбежно возникает вопрос: действительно ли развитие местного рецидива в молочной железе не приводит к повышению риска диссеминации процесса и ухудшению общей выживаемости?
Одни авторы считают рецидив только местным процессом, и при возникновении рецидива своевременно выполненное его удаление с повторным облучением решали проблему для большинства больных. В результате показатели общей выживаемости групп пациенток статистически значимо не различались.
Другие считают, что возникновение рецидива предшествует генерализации онкологического процесса. Последние исходят из того, что рецидивная опухоль является источником диссеминации или к началу лечения болезнь была уже распространенной, а местный рецидив явился маркером активации опухолевого процесса.
Возможна двоякая трактовка этих результатов: a) рецидивная опухоль является источником диссеминации опухоли, б) к началу лечения процесс уже диссеминирован, местный рецидив является только маркером активности опухолевого процесса, следовательно объем операции и проведение лучевой терапии не влияют на выживаемость больных. B. Fisher и соавт. [5] писали: «Связь между местным рецидивом и отдаленным метастазированием не является причинной. Отдаленные метастазы возникают с равной частотой как у больных с органосохраняющей операцией, так и с мастэктомией. Местный рецидив — предсказатель риска, а не причина отдаленных метастазов».
Локальные рецидивы РМЖ наиболее часто, примерно в 75% случаев, возникают в первые 5 лет после перенесенной операции. Срок наступления локального рецидива (период от выполнения радикальной операции до появления рецидива) имеет важное прогностическое значение. Время возникновения рецидива может характеризовать биологическое поведение первичной опухоли, при медленно растущих новообразованиях он составляет более 2 лет, при быстрорастущих — менее 1 года. С другой стороны, срок наступления рецидива коррелирует с такими факторами прогноза, как возраст больных, размер первичной опухоли, поражение аксиллярных лимфатических узлов, степень злокачественности опухоли, лимфоваскулярная инвазия. Нередко срок наступления рецидива определяет тактику лечения и позволяет предсказать ответ на проводимые лечебные мероприятия [6, 7].
Для снижения частоты рецидивов ведущим методом является лучевая терапия. Облучение всей молочной железы снижает риск местного рецидива на 2/3, а подведение дополнительного буста еще на 50% [8, 9]. Кроме того, лучевая терапия оказывает положительное влияние на выживаемость. Облучают молочную железу РОД 1,8—2 Гр до СОД 45—50 Гр, при подведении буста доза обычно составляет 10—16 Гр фракциями по 2 Гр, регионарные зоны облучают при медиальной локализации опухоли (облучение парастернальных лимфатических узлов РОД 2 Гр до СОД 46 Гр), при поражении лимфатических узлов — облучают зоны регионарного метастазирования РОД 2 Гр до СОД 46 Гр [10].
Материал и методы
В МНИОИ им. П.А. Герцена в период с 1997 по 2012 г. у 703 больных РМЖ выполнена радикальная подкожная мастэктомия с одномоментной реконструкцией. Средний возраст пациенток составил 46±1,9 года.
Распределение больных по стадии опухолевого процесса было следующим: 0 (ТisN0М0) — 24 (3,4%), I — 157 (22,3%), IIА — 266 (37,8%), IIВ — 120 (17,1%), IIIА — 92 (13,1%), IIIВ — 3 (0,4%), IIIС — 29 (4,1%) IV — 5 (0,7%), у 7 (1%) пациенток операция выполнена после рецидива РМЖ (табл. 1).

Таблица 1. Распределение больных РМЖ в зависимости от стадии
Диссеминированный РМЖ в 4 случаях был диагностирован по наличию метастазов в костях и в 1 случае выявлен метастаз в печени. У 7 больных РМЖ выполнена радикальная резекция молочной железы, в последующем диагностирован рецидив РМЖ, для лечения которого подкожно удалена вся ткань молочной железы, таким образом выполнена радикальная подкожная мастэктомия с одномоментной реконструкцией.
У большинства — 675 (96%) пациенток сохранили САК, у 28 (4%) — удалили САК из-за расположения опухоли в центральном квадранте или вблизи от САК. Если расстояние опухолевого узла от САК было больше 2 см, мы сохраняли САК.
В 75% случаев выполнена комбинированная реконструкция молочной железы при помощи эндопротеза, а в 25% — использованы аутоткани пациентки.
После оперативного вмешательства у 67,6% пациенток проведена лучевая терапия.
По стандарту лечения с учетом показаний проводили схемы полихимиотерапии, содержащие антрациклин и таксаны. Число курсов полихимиотерапии варьировало от 4 до 8.
С целью обнаружения местных рецидивов выполняют клиническое обследование, ультразвуковое исследование и маммографию, для морфологической верификации — пункционное исследование или core-биопсию. У пациенток с низким риском рецидива РМЖ можно применять МРТ молочных желез для ранней диагностики рецидива, несмотря на высокую стоимость исследования.
Традиционно под рецидивами РМЖ подразумевают возобновление опухолевого роста в молочной железе и в зонах расположения регионарных лимфатических узлов. Нередко указывают на характер роста рецидива: одиночный или множественный, узловой или диффузный (он же — лимфангитический, инфильтративный, панцирный).
Из 703 больных за 15-летний период наблюдения рецидивы РМЖ были выявлены у 32 (4,6%) больных. Сроки возникновения рецидивов составили от 8 мес до 10 лет. В 9,4% случаев местный рецидив диагностирован одномоментно с отдаленными метастазами. У одной пациентки реализовался второй рецидив в молочной железе через 4 года после первого рецидива.
У 675 пациенток, которым сохранен САК, при динамическом наблюдении выявлен рак Педжета соска, во всех случаях выполнено его иссечение без дополнительного лечения. У 1 пациентки диагностирован РМЖ во второй молочной железе через 7 лет.
Подавляющее число рецидивов диагностировано до 5 лет — 87,5% (табл. 2).

Таблица 2. Сроки возникновения рецидивов РМЖ
Гистологическая характеристика опухолевого узла и рецидива РМЖ были идентичны в 32 случаях, при несоответствии первичной опухоли речь идет о втором раке в молочной железе. В нашем исследовании в рецидиве РМЖ выявлен инвазивный протоковый рак II степени злокачественности в 12 (2,8±0,8%) случаях из 421, инвазивный протоковый рак III степени — у 8 (12,7±4,2%) из 63 пациенток, комбинированный рак — у 6 (5,3±2,1%) из 112, инвазивный дольковый рак — у 6 (11,1±4,3%) из 54. Таким образом, наибольшая частота рецидивов диагностирована у пациенток с инвазивным протоковым раком III степени злокачественности и инвазивном дольковом раке.
У женщин молодого возраста (до 40 лет) рецидивы возникли в 10 случаях из 32, в группе после 40 лет — в 22 из 32. В исследовании у женщин молодого возраста риск возникновения рецидива составил 5±1,5%, у женщин более старшего возраста — 4,4±0,9%, разница статистически недостоверна.
Распределение рецидивов в зависимости от стадии РМЖ: при I стадии — 15,8%, при IIА — 3%, при IIВ — 3,2%, при IIIА — 8,6%, при IIIС — 6,9%. При I стадии РМЖ диагностирована самая большая частота рецидивов, что может быть связано с отсутствием лучевой терапии в послеоперационном периоде. Во всех 9 случаях рецидива при I стадии лучевую терапию не проводили. Возможно, высокая частота рецидивов в данной подгруппе обусловлена и другими неблагоприятными прогностическими факторами.
У 9,4% больных проведена полихимиотерапия, так как рецидив в молочной железе был диагностирован одномоментно с отдаленными метастазами; у 90,6% выполнено оперативное вмешательство — от иссечения рецидива до удаления реконструированной молочной железы. У 44,8% пациенток проведена лучевая терапия после хирургического лечения, дополнительно лекарственная терапия — в 92,6% случаев. Несмотря на наличие повторной операции, сохранение реконструированной молочной железы после рецидива РМЖ было возможным в 55,2% случаев, что несомненно повышает качество жизни пациенток даже после рецидива.
Из 32 пациенток с рецидивами РМЖ живы 22, у 10 появились отдаленные метастазы, которые привели к смерти пациенток.
Заключение
За 15 лет наблюдений за больными РМЖ после радикальной подкожной мастэктомии с одномоментной реконструкцией рецидивы развились у 32 (4,6%) пациенток. Так, как в нашем исследовании рецидив при I стадии составил 15,8%, что, видимо, связано с отсутствием лучевой терапии в послеоперационном периоде и сочетанием неблагоприятных прогностических факторов, что потребовало в дальнейшем проведения лучевой терапии даже при I стадии РМЖ.
С учетом новых данных о подтипах РМЖ и результатов нашего исследования можно рекомендовать не выполнять лучевую терапию после радикальной подкожной мастэктомии при узловых образованиях 1 см и меньше при благоприятных морфологических критериях (отсутствие мультицентричности, раковых эмболов по периферии узла и в ткани молочной железы, отсутствие инвазивного протокового рака III степени злокачественности, а также тройного негативного и НЕR2 подтипа РМЖ).
По нашим данным, у женщин молодого возраста риск возникновения рецидива составил 5±1,5%, у женщин более старшего возраста — 4,4±0,9% (р≥0,05).
При наличии неблагоприятных прогностических факторов лечение должно быть комбинированным и включать все компоненты для снижения риска рецидивов и отдаленных метастазов.
Рецидив рака молочной железы: симптомы, диагностика, лечение

В ходе контрольных обследований после лечения может выясниться, что рецидив рака молочной железы уже произошел и раковыми клетками поражены уже несколько частей организма (метастазы).
Виды рецидива
Рецидив – это повторение болезни после, на первый взгляд, полного выздоровления. Рецидивы классифицируют:
- изолированный (локальный) – возникает в послеоперационной зоне;
- регионарный – это метастазы не удаленные при операции;
- местно-регионарный сочетает оба описанных состояния;
- тотальный означает существование метастатической стадии и локального рецидива молочной железы.
Частота развития
Если после лечения рак снова вернулся, то специалисты в этом случае говорят о вероятности возобновления болезни. Опухоль может снова появиться в уже прооперированной молочной железе, области грудной стенки, в расположенной над ней коже или в сопряженных с этими областями путях лимфооттока.
Специалисты говорят о раннем рецидиве, если рак вернулся в течение первых 2-х лет. О позднем, если начальное заболевание было более, чем 2 года назад. Пациентки с поздним рецидивом имеют более высокие шансы на выздоровление. Дополнительные факторы, которые влияют на возможность выздоровления это, например, есть ли возможность повторного полного удаления, в пределах здоровых тканей, размер и положение опухоли, гормонозависимый или нет статус у опухоли, агрессивный рост (гистопатологическая дифференцировка „Grading“) и поражение лимфоузлов. Относящиеся к ним зоны лимфооттока находятся в подмышечной впадине, в области ключицы и по краю грудины (грудной кости).
В ходе контрольных обследований после лечения может выясниться, что рецидив рака молочной железы уже произошел и раковыми клетками поражены уже несколько частей организма (метастазы).
Симптомы
Следующие признаки могут указывать на рецидив опухоли:
- Возникновение болей в прооперированной груди, грудной стенки или в подмышечной впадине.
- Пальпируются новые необычные уплотнения или узлы в прооперированной молочной железе, послеоперационного рубца или в подмышечной области.
- Прооперированная молочная железа внезапно изменилась по форме или размеру.
- Кожа на прооперированной груди или в области ее стенки втянулась внутрь, набухла или покраснела и шелушится.
Если Вы заметили у себя такие симптомы и, то рекомендуется обратиться к гинекологу.
Диагностика
Дополнительные исследования, Вам назначат только в том случае, если появились боли и жалобы, или если в рамках диспансерного контроля было выявлено подозрение на рецидив. Общепринятыми методами контроля являются маммография и УЗИ. Если этих исследований недостаточно, чтобы опровергнуть или подтвердить подозрение, то Вам назначат МРТ молочных желез. Для точной постановки диагноза врачи-специалисты по лабораторной диагностике как и в случае с первичным заболеванием исследуют забранные из подозрительных локализаций образцы ткани, и, заново определят биологические свойства опухоли на предмет гормноночувствительности рака и на установление HER2-участков связывания (рецепторов). Это важно для лечения.
Если у Вас диагностировали рецидив, то врачи проведут исследования методом визуализации, чтобы выявить причины рецидива и распространённость процесса: компьютерную томографию (КТ) грудной клетки, органов брюшной полости и таза, а также сцинтиграфию костей скелета. Только если этого будет недостаточно, Вам предложат дополнительно ПЭТ-КТ, чтобы точно подтвердить или исключить метастазы.

Полное удаление рецидивной опухоли
В зависимости от того, где и в каком объеме выявлен рецидив, будут рассматриваться различные возможные методы лечения, включая мастэктомию. Как и при первичной терапии, приоритетной целью является возможность полного удаления рецидивной опухоли
Клинические рекомендации
- рецидив в прооперированной груди
Если после органосохраняющей операции опухоль снова появилась в уже прооперированной молочной железе, то оптимальным решением будет удаление этой молочной железы для предотвращения риска повторного заболевания.
При хороших предпосылках может быть сохранена возможность повторной органосохраняющей операции. Здесь важно, чтобы кожа не была поражена клетками опухоли, а первичное заболевание имело место уже несколько лет назад. Для того, чтобы, предотвратить повторн ый рецидив , врачи проверят, может ли для Вас рассматриваться повторное проведение лучевой терапии. Особенно рекомендовано облучение, если при первичном лечении оно не применялось.
- рецидив в области грудной стенки
Рецидив необходимо повторно оперировать. Цель – полное удаление опухоли. Операция усложняется, если поражены рёбра или мышцы в межреберном пространстве. В этих ситуациях лечащие врачи должны обратиться за советом к врачам, которые специализируются на операциях на грудной клетке. После этого можно будет рассматривать облучение, особенно, если до этого Вы не получали лучевой терапии.
- рецидив в подмышечной впадине
Команда лечащих врачей должна повторно провести операцию онкологии в подмышечной впадине и в определенных ситуациях после этого также назначить лучевую терапию. Если удалить её хирургическим путем не представляется возможным, то тогда можно провести также облучение подмышечных лимфатических узлов.
Лечение
Экспертная группа придерживается мнения, о необходимости обсуждения на междисциплинарном онкоконсилиуме (онкоконференции). При выборе процедуры основную роль будет играть Ваше общее физическое состояние, личные цели, вид первичного лечения, а распространение онкологии.
Ваш врач предложит лучевую терапию, если она еще не проводилась.
Также облучение Вам будет предложено, если опухоль не была удалена полностью в рамках операции. Специалисты посоветуют Вам облучение, прежде всего, если рецидивная опухоль расположена в той области, которую до сих пор не облучали.
Если Вас уже облучали, то на общей онкоконференции проверят, возможно ли вторичное облучение – при необходимости, низкодозная лучевая. Этот вариант может рассматриваться, например, в том случае, если опухоль демонстрирует агрессивный рост (степень гистопатологической дифференцировки G3) или если поражены лимфатические узлы. Благоприятным фактором будет, если после облучения у Вас не возникло тяжелых побочных эффектов, и Вы не будете страдать радиационно-индуцированными отдаленными последствиями лучевого поражения.

Прогноз
После того, как рецидивная опухоль была полностью удалена хирургическим путем, команда специалистов проконсультирует Вас о возможности применения противоопухолевых препаратов.
В случае гормоночувствительного (гормонозависимого) РМЖ рассмотрено вторичное гормональное лечение. Если оно ещё проводится, то команда врачей подберет замену препарата на другой. В одном из клинических исследований женщины с гормоночувствительным рецидивом и гормональной терапией длительное время не имели рецидивов по сравнению с пациентками без гормональной терапии.
Другое исследование показало, что химиотерапия помогает предотвратить или отсрочить наступление рецидива. Например через 5 лет только 28 из 100 женщин с химиотерапией имели рецидив, по сравнению с 44 из 100 женщин без нее.
Компания «Пациент менеджмент» на протяжении многих лет занимается организацией индивидуального медицинского обслуживания высокого качества.
За годы работы мы накопили статистику по ведущим зарубежным клиникам и готовы рекомендовать пациентам для прохождения гормонотерапии при раке молочной железы только те медицинские центры, где действительно окажут наиболее эффективную помощь.
Рецидив рака молочной железы
Рецидив рака молочной железы – повторное онкологическое поражение молочной железы, лимфатических узлов или отдаленных органов, возникшее через некоторое время после радикального лечения первичной опухоли. Проявляется изменениями контуров, размера, формы и цвета кожи молочной железы, пятнами и ямками в области пораженного участка, зудом, жжением и выделениями из соска. Наблюдаются слабость, утомляемость, снижение аппетита, потеря веса, анемия и гипертермия. Диагноз устанавливается на основании анамнеза, жалоб, результатов внешнего осмотра, маммографии, УЗИ и биопсии. Лечение – операция, лучевая терапия, химиотерапия, гормонотерапия.
Общие сведения
Рецидив рака молочной железы – злокачественная опухоль, развивающаяся через 6 и более месяцев после радикального хирургического удаления первичного новообразования. Может поражать ту же молочную железу, не удаленные регионарные лимфатические узлы или отдаленные органы. Онкологический процесс в другой молочной железе рассматривают, как новую опухоль. Наибольшее количество рецидивов приходится на срок от 3 до 5 лет с момента окончания лечения. Рецидив рака молочной железы протекает более агрессивно по сравнению с первичными новообразованиями. Вероятность развития рецидивной опухоли после хирургического лечения в сочетании с лучевой терапией в среднем составляет 5-10%, после операции без пред- и послеоперационной радиотерапии – 20-40%. Лечение осуществляют специалисты в области онкологии и маммологии.

Причины
Рецидив рака молочной железы развивается из одиночных злокачественных клеток, не выявленных в процессе диагностики и лечения первичной опухоли. Вероятность рецидива зависит от нескольких факторов, в том числе – от уровня дифференцировки клеток (низкодифференцированные опухоли рецидивируют чаще высокодифференцированных), агрессивности роста новообразования, распространенности онкологического процесса, гормональных нарушений и наличия метастазов в регионарных лимфоузлах в момент выявления первичной опухоли. Использование комбинированного лечения (назначение лучевой терапии после лампэктомии или мастэктомии) позволяет снизить риск возникновения рецидива.
Классификация
Различают три группы рецидивов рака молочной железы:
- Местный рецидив – повторно поражается та же молочная железа.
- Регионарные метастазы – онкологический процесс возникает в регионарных лимфатических узлах.
- Отдаленные метастазы – выявляются вторичные злокачественные опухоли в отдаленных органах: головном мозге, костях, печени, легких и т. д.
Симптомы рецидива рака молочной железы
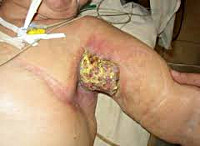
О развитии местного рецидива свидетельствуют изменение контуров и формы молочной железы и наличие безболезненного уплотнения неподалеку от удаленной части органа. Выявляется локальное изменение цвета и состояния кожи. Возможно покраснение и шелушение. При прогрессировании процесса кожа над новообразованием втягивается, образует морщины и складки. Определяется положительный симптом «лимонной корки». При прорастании кожных покровов кожа становится ярко-красной, на ее поверхности появляются разрастания, по внешнему виду напоминающие цветную капусту.
Еще одним характерным признаком рецидива рака молочной железы становятся прозрачные, кровянистые, желтоватые или зеленоватые выделения из соска, не зависящие от фазы менструального цикла. По мере роста опухоли количество выделений увеличивается. В области соска появляются язвочки и трещины. При пальпации молочной железы прощупывается плотный, безболезненный, неподвижный или малоподвижный узел с неровной поверхностью, спаянный с кожей и подлежащими тканями.
При наличии рецидива рака молочной железы с регионарным метастазированием выявляется увеличение лимфатических узлов. Вначале лимфоузлы могут быть подвижными, в последующем образуют неподвижные конгломераты с окружающими тканями. Проявления отдаленного рецидива рака молочной железы определяются областью метастазирования. При вовлечении головного мозга возникают головные боли и неврологические расстройства, при поражении скелета – боли в костях. Метастатический рак печени проявляется незначительным увеличением органа и ранним асцитом. Возможна желтуха. Метастазы в легкие вначале могут протекать бессимптомно. При диссеминации процесса наблюдаются кашель, одышка и кровохарканье.
У всех больных с рецидивом рака молочной железы наблюдаются общие симптомы онкологического поражения. Отмечается немотивированная слабость, вялость, повышенная утомляемость, нарушения трудоспособности, снижение аппетита, потеря массы тела, анемия и гипертермия. При отсутствии лечения процесс прогрессирует. У 5-10% пациенток на момент первого обращения по поводу рецидива рака молочной железы выявляются отдаленные метастазы. Еще 5-10% больных оказываются неоперабельными из-за прорастания близлежащих органов, истощения, соматических расстройств и т. п.
Диагностика
Диагноз выставляется с учетом анамнеза (пациентка в прошлом перенесла радикальную операцию по поводу рака молочной железы), жалоб, данных объективного осмотра и дополнительных исследований. По результатам маммографии определяются интенсивные очаговые тени микрокальцинатов, нарушения сосудистого рисунка и патологическая тень инфильтративного строения. Прямые признаки рецидива дополняются косвенными симптомами: нарушениями архитектоники стромы, «симптомом тента» (втяжением края железистого треугольника) и отеком тканей молочной железы.
При невозможности точно отличить рецидив рака молочной железы от доброкачественного новообразования могут использоваться рентгенограммы в косой проекции или прицельную маммографию с локальной компрессией молочной железы. В сомнительных случаях назначают УЗИ молочной железы, позволяющее оценивать структуру опухоли, выявлять наличие жидкости (при кисте молочной железы), обнаруживать рентгенонегативные новообразования и т. д. Вместе с тем, несмотря на высокую информативность, УЗИ не может рассматриваться в качестве основной диагностической методики при рецидиве рака молочной железы, поскольку позволяет уточнить диагноз только в 70% случаев.
Окончательный диагноз выставляют по результатам биопсии молочной железы, которая может выполняться под ультразвуковым или рентгенологическим контролем. Наряду с перечисленными методами больным назначают исследование крови на онкомаркеры и общий анализ крови для выявления анемии. Перечень исследований при подозрении на отдаленные метастазы определяется индивидуально. Пациенток могут направить на консультацию к неврологу, ортопеду, пульмонологу, гастроэнтерологу и другим специалистам, назначить КТ и МРТ головного мозга, рентгенографию грудной клетки, денситометрию, УЗИ и МРТ органов брюшной полости и т.д.
Лечение при рецидиве рака молочной железы
Из-за более высокой агрессивности рецидивной опухоли оптимальным вариантом является комбинированная терапия, включающая в себя хирургическое вмешательство, лучевую терапию, химиотерапию и гормонотерапию (по показаниям). При развитии местного рецидива после органосохраняющей операции осуществляют радикальную мастэктомию в сочетании с пред- и послеоперационной радиотерапией. При выявлении метастазов назначают лучевую терапию и химиотерапию. При HER2/neu-позитивных опухолях применяют гормональную терапию в сочетании с иммуностимуляторами. Аналогичную схему лечения используют при неэффективности лучевой терапии и химиотерапии.
Прогноз
Прогноз при рецидиве рака молочной железы определяется видом онкологического процесса (местное рецидивное новообразование, регионарное или отдаленное метастазирование), степенью вовлечения окружающих тканей при местном рецидиве, локализацией и количеством метастазов при вовлечении отдаленных органов. Средняя пятилетняя выживаемость после мастэктомии при местном рецидиве, не осложненном поражением лимфатических узлов и отдаленных органов, по различным данным колеблется от 60 до 75%. При наличии гематогенных метастазов средний срок жизни пациенток с рецидивом рака молочной железы составляет около 3 лет.
Рецидив рака молочной железы
Рецидив рака молочной железы в российской онкологии трактуется несколько иначе. Иностранные клинические онкологи рецидивом считают возвращение рака в любом варианте, будь то новообразование в рубце после операции на молочной железе или множественные метастазы. В отечественной онкологии принято разделять рецидив и метастазирование.
Виды рецидивов
- изолированный или локальный, то есть возникший в послеоперационной зоне: в рубце на грудной стенке после удаления молочной железы, в оставшейся части молочной железе, в тканях грудной стенки на стороне оперированной молочной железы;
- регионарный — фактически это метастазы в не удаленных при первой операции подмышечных лимфатических узлах или продолженный рост не распознанного ранее ракового поражения подключичного и надключичного лимфоколлектора;
- местно-регионарный включает сочетание обеих описанных состояний;
- тотальный рецидив предполагает существование метастатической стадии и локального рецидива молочной железы, как правило, подобное распространение относят к генерализации метастазов, поэтому в русскоязычной онкологии этот термин почти не используется.
Частота развития
Вне зависимости от распространенности рака в молочной железе на момент начала терапии и биологических характеристик злокачественной клетки у каждой десятой пациентки в ближайшее десятилетие после удаления грудной железы может развиться местно-регионарный рецидивный процесс.
При раннем раке местная рецидивная опухоль отмечается не чаще 5%, что не исключает появление новообразования в рубце во второй пятилетке после лечения рака молочной железы, некоторые исследования в отдаленный период наблюдения констатировали локальные проявления у каждой 20-й пациентки. При раке молочной железы 2-3 стадии вероятность раннего рецидивирования в рубце превышает 20%.
Изначальное метастатическое поражение лимфоузлов предполагает возврат заболевания у 7 из десяти женщин, при отсутствии опухоли в лимфатическом коллекторе возврат рака возможен только у каждой третьей, но в подавляющем большинстве под «возвратом» понимается именно метастазирование рака молочной железы.
Факторы риска
Вероятность рецидивирования в зоне первичной операции по поводу рака молочной железы зависит:
- от размера опухоли молочной железы, так образования до 2 сантиметров считаются не столь опасными, с другой стороны, внутрипротоковый рак ин ситу — это стадия 0 обладает мощным потенциалом к инициации рецидивных образований — и это случается в каждом шестом случае, что объясняется миграцией злокачественных клеток по молочным протокам железы;
- от массивности поражения подмышечного лимфоколлектора, так при отсутствии метастазов в лимфоузлах подмышечной области вероятность рецидивирования не более 4%, при трёх метастатических лимфоузлах — у каждой десятой, при девяти — уже у каждой пятой, а при 10 — у каждой четвертой может возникнуть рецидивное новообразование;
- от агрессивности рака молочной железы, так высоко злокачественные карциномы, особенно без рецепторов половых гормонов на мембранах клеток, обладающие геном HER2,
- существенно повышается риск возврата злокачественного процесса в месте оперативного лечения при распространении клеток рака по мелким лимфатическим сосудикам и около нервов за пределами опухолевого узла — при сосудистой и периневральной инвазии;
- от объёма первичного лечения, так резекция чревата рецидивом в большем проценте случаев, нежели мастэктомия, поэтому иссечение части груди всегда должно дополняться облучением;
- отказ от применения профилактической или адъювантной химиотерапии, существенно снижающей вероятность рецидивов и метастазов рака молочной железы, тоже откликается негативным прогнозом.
Категории риска
При лечении рака молочной железы официально не принято выделять категории риска, как при раке предстательной железы, поскольку последняя имеет не столь обширное морфологическое типирование. Рак молочной железы представлен огромным разнообразием клеточных видов, все их учесть невозможно, и регулярно список критериев пересматривается и дополняется. Тем не менее, некоторые клиники используют «категории риска» для объяснения пациенткам отдаленных перспектив.
В специальной литературе и клинической практике выделяют критерии неблагоприятного прогноза, обещающие высокую вероятность возврата заболевания в любом виде — метастазирование или рецидивирования.
Не выявлено закономерностей сочетания и численности неблагоприятных признаков, считается, что чем больше критериев найдено при микроскопии и специфических анализах, тем хуже прогноз:
- размер первичного рака в железе более 5 сантиметров,
- опухолевое поражение больше четырех лимфоузлов в подмышке,
- низкодифференцированная структура,
- обладание клетками HER2-геном,
- высокий потенциал деления раковых клеток, обозначаемый как Ki67,
- распространение клеток за пределы узлового образования, что в гистологии указывается как периневральная и лимфоваскулярная инвазии.
Не вписывается в прогностическую программу определяемый только микроскопией и часто такого же объема внутрипротоковый рак молочной железы или DCIS, всегда классифицируемый как in situ или 0 стадия рака при любом размере узла. Злокачественные клетки в DCIS не прорывают базальную мембрану эпителия, то есть внедрения — инвазии нет, но раковые комплексы способны выживать на приличном удалении от материнского узла, что откликается высокой частотой локальных рецидивов и потому требует объемного хирургического вмешательства.

Группа низкого риска
Вероятность появления рецидивной опухоли на грудной стенке и в регионарном лимфатическом коллекторе зависит от индивидуальных особенностей, определяемых при гистологическом исследовании как факторы негативного прогноза рака, и полноты послеоперационного лечения.
Не напрасно пациенток не выписывают из стационара до получения данных послеоперационного морфологического исследования удаленной молочной железы, только на основании гистологии можно назначить адекватное лечение и снизить риск возврата злокачественного процесса.
Изначально низкий риск обещают: небольшой рак молочной железы, «чистые» лимфоузлы, высокая дифференцировка и наличие гормональных рецепторов. Но никто не даст гарантии, что низкая вероятность навсегда избавит от болезни, так же как неблагоприятный прогноз совсем не обязательно приведет к метастазированию — все настолько индивидуально, что в отличие от других специалистов, онкологи никогда не предсказывают течение рака у женщины.
Скорректировать степень риска в сторону снижения помогают дополнение операции лучевой терапией и профилактической химиотерапией или гормональными препаратами при высоком рецепторном статусе.
Не гадайте, что вас ожидает, а регулярно проходите обследование, наши специалисты не пропустят симптомов болезни.
Симптомы
Как и при первичном раке молочной железы первый клинический признак рецидивирования — появление уплотнения в зоне операции. Это может быть плотный узелок под кожей грудной стенки или в оставшейся ткани молочной железы, или в послеоперационном рубце. Как правило, подавляющее большинство женщин находят новообразование в ранней стадии развития — до сантиметра в диаметре и даже меньше.
Как избежать рецидива
Многочисленные исследования доказали равноценное влияние на продолжительность жизни мастэктомии и частичной резекции молочной железы. Тем не менее, сохраняющая репродуктивный орган операция чревата повышением частоты локального рецидива минимально — у каждой десятой, максимально — у каждой третьей. Добавление лучевой терапии на зону резекции и лимфатические регионарные зоны уменьшает процент рецидивов как минимум втрое. Поэтому стандарт лечения включает органосохраняющую резекцию с облучением, которое необходимо начать не позже 12 недель.
Дополнительное локализованное облучение зоны операции «бустом», увеличивающее стандартную дозу до максимальной, вполовину снижает вероятность рецидива. Крайне важна точность послеоперационного облучения, специальные метки, оставляемые хирургом при операции, помогают попасть «лучам» точно в цель.
При невозможности выполнения резекции молочной железы выполняется полное удаление груди — мастэктомия. Реконструктивная мастэктомия с закрытием обширного дефекта тканей грудной стенки собственными тканями — кожно-мышечным лоскутом при большом раковом узле с врастанием в грудную мышцу, дополнительно снижает частоту рецидива на 90%. Разумеется, мастэктомия всегда сочетается с удалением клетчатки со всеми окружающими лимфоузлами — от подмышечных — до подлопаточных.
При мастэктомии лучевая терапия показана уже при трёх метастазах в лимфатических узлах, при меньшем их числе — необходимость определяется размерами ракового узла.
При неблагоприятных факторах прогноза или обнаружении раковых комплексов по линии разреза во время плановой гистологии — проводится химиотерапия.
При гормональной зависимости карциномы пятилетний прием антиэстрогенов каждую вторую женщину избавляет от возможного рецидива.

Диагностика
После мастэктомии обнаружить рецидив несложно, УЗИ мягких тканей грудной стенки помогает определиться с границами новообразования и выполнить прицельную пункцию. Преимущество за тонкоигольной биопсией, позволяющей взять столбик раковой ткани для морфологического и ИГХ-анализа на гормональный состав рецепторов.
При рецидиве в остаточной ткани молочной железы выполняется маммография, но лучевой фиброз затрудняет трактовку снимков. Ясность вносит УЗИ и, разумеется, биопсия. Биопсия обязательна, поскольку постлучевые изменения тканей по плотности могут имитировать рецидивную опухоль.
Лечение
Терапевтический подход к локальному рецидиву аналогичен лечению первичного рака, то есть на первом этапе предпочтительно хирургическое вмешательство. Объем удаления определяется локализацией и размером новообразования, что не исключает повторной органосохраняющей операции. При небольшой железе или выраженных постлучевых изменениях тканей показана мастэктомия.
Если ранее пациентке не проводили облучения послеоперационного поля, после повторного вмешательства стоит провести лучевую терапию. Повторное облучение одного и того же места чревато тяжелыми повреждениями тканей, поэтому не проводится, но возможны исключения, учитывающие исходное состояние тканей.
При регионарном рецидиве в виде метастазов в лимфоузлах над или под ключицей целесообразна цикловая химиотерапия с последующим облучением.
При неоперабельном процессе, в том числе, локализованном рецидиве в сочетании с отдаленными метастазами основное лечение — химиотерапия.
Прогноз
При рецидивной опухоли прогноз не отличается от такового при первичном раке молочной железы, то есть при опухоли до 2 см аналогичен 1 стадии рака и пятилетней выживаемости до 90%. Неоперабельный процесс не сулит долгой жизни, но химиотерапия и гормонотерапия помогают продлить жизнь на годы.
Регулярное наблюдение и своевременное обследование помогают вовремя поставить диагноз и начать лечение. Все знают, что раннее обнаружение — залог успешной терапии, но не менее важен профессионализм наблюдающего специалиста и его клинический опыт. В нашей клинике есть и третье составляющее успеха — отличное и современное оборудование.
Рецидив рака молочной железы

Рецидив рака молочной железы, или “рецидивирующий рак молочной железы”, – это рак, который вернулся в ту же или противоположную грудь через некоторое время, когда рак не мог быть обнаружен.
Во время операции по удалению оригинального диагноза рака молочной железы в онкоцентре Ихилов (лампэктомия или мастэктомия) хирург удаляет весь рак, который можно увидеть и почувствовать. Но тесты на рак недостаточно чувствительны, чтобы обнаружить крошечные группы раковых клеток, которые могут остаться после операции. Изолированные группы клеток могут пережить лучевую терапию и химиотерапию, направленные на снижение риска рецидива заболевания. Даже одна клетка, избежавшая лечения, может размножиться и превратиться в опухоль.
Рак молочной железы может вернуться в трех основных областях:
- область молочной железы, где первоначально был диагностирован рак (локальный рецидив)
- лимфатические узлы в области подмышечной впадины или ключицы вблизи того места, где первоначально был диагностирован рак (регионарный рецидив)
- другая часть тела, например легкие, кости или мозг; редко-противоположная грудь (метастатический или отдаленный рецидив)
Некоторые врачи считают, что местные и региональные рецидивы рака молочной железы имеют много общих характеристик, поэтому они могут использовать термин “локализованный” рецидив.
Исследования показали, что тип рака может измениться, когда рак молочной железы возвращается. Например, гормонально-рецепторный статус может меняться от гормонально-рецепторного положительного до гормонально-рецепторного отрицательного. Статус HER2 также может отличаться от исходного рака молочной железы. Если вы уже лечились от рака молочной железы и теперь у вас есть новый диагноз рецидивирующего рака молочной железы, врач в онкоцентре Ихилов может провести биопсию области метастазирования, чтобы выяснить, были ли какие-либо изменения в гормонально-рецепторном или HER2-статусе.

Местный рецидив
Местный рецидив рака молочной железы означает, что рак молочной железы вернулся в то же самое место, где он был первоначально обнаружен в груди.
Симптомы местного рецидива
Местный рецидив рака молочной железы может привести к любому из следующих симптомов:
- новая шишка в груди
- новая область груди, которая кажется неестественно твердой
- покраснение или отек кожи в области груди или вокруг нее
- уплощение или другие изменения соска
- шишки на коже или под кожей грудной стенки
- новое подтягивание кожи или припухлость на месте лампэктомии
- новое утолщение на шраме от мастэктомии или вблизи него
После операции по удалению рака молочной железы и облучения вся область груди может быть опухшей и красной в течение нескольких месяцев. Но если у вас есть опасения по поводу каких-либо изменений, которые вы заметили в своей груди, поговорите со своим врачом. Покраснение также может быть признаком инфекции, так что израильский врач изучит любые проблемные области.
В онкоцентре Ихилов врачи высшей категории могут детально изучить каждый отдельный случай рецидива рака молочной железы. Многие пациенты из России, Украины и других стран обращаются в наш онкоцентр именно при рецидиве, когда местные врачи уже не могут помочь.
Если вы сделали мастэктомию и восстановили свою грудь, у пациентки могут появиться безвредные шишки, вызванные накоплением рубцовой ткани или мертвых жировых клеток в восстановленной груди. Эти типы шишек – не рак. Тем не менее, ваш врач должен знать о любых шишках, которые вы чувствуете в своей груди, чтобы их можно было контролировать на предмет любого изменения размера или болезненности. Поскольку мастэктомия и реконструкция обычно удаляют всю ткань молочной железы и заменяют ее другой тканью и/или имплантатом, маммография обычно не рекомендуется для реконструированной груди. Врач в Израиле может контролировать любые новые шишки на реконструированной груди, выполнив клиническое обследование груди. Он также может рекомендовать дополнительные методы скрининга, такие как МРТ.
Тесты для диагностики местного рецидива
Если у вас была лампэктомия и вы почувствовали новую опухоль позже, врач, скорее всего, попросит вас сделать маммограмму. Если результаты маммографии неясны или подозрительны, израильский врач может попросить сделать УЗИ, МРТ или ПЭТ-сканирование. Если эти тесты предполагают рецидив, врач сделает биопсию опухоли.
Лечение местных рецидивов
Если у вас есть местный рецидив рака молочной железы, и первоначальное лечение было лампэктомией/лучевой терапией, врач может рекомендовать мастэктомию. Наши врачи очень редко рекомендуют повторную лампэктомию для лечения местного рецидива.
Если рак молочной железы возвращается в восстановленную грудь, ваш врач может рекомендовать удалить имплантат или кожный лоскут, используемый для восстановления груди. Вполне возможно, что в более позднее время грудь может быть полностью восстановлена снова. Пациентка в онкоцентре Ихилов может обсудить свои варианты с вашим врачом-онкологом и пластическим хирургом.
Если рак молочной железы возвращается локально, врач может рекомендовать некоторые или все из следующих методов лечения, в зависимости от особенностей рака:
В Израиле такую комбинацию лечения может провести только опытный профессор.
Региональный рецидив
Регионарный рецидив рака молочной железы означает, что рак молочной железы вернулся в лимфатические узлы в подмышечной впадине или ключице рядом с областью, где рак был первоначально обнаружен.
Симптомы регионарного рецидива
Региональный рецидив рака молочной железы может привести к любому из следующих симптомов:
- шишка или опухоль в лимфатических узлах под мышкой, над ключицей или около грудины
- опухоль на руке с той же стороны, где впервые был обнаружен рак молочной железы
- постоянная боль в руке и плече
- потеря чувствительности в руке и плече
- постоянная боль в груди
- проблемы с глотанием
- Тесты для диагностики регионарного рецидива
Для людей, перенесших лампэктомию в прошлом и испытывающих любой из вышеперечисленных симптомов, врачи в Ихилов часто рекомендуют маммографию. На маммограммах иногда можно обнаружить увеличенные лимфатические узлы. Если у пациентки есть увеличенный лимфатический узел или любой другой симптом регионарного рецидива, ваш врач сделает биопсию лимфатических узлов, чтобы определить, вернулся ли рак. Ваш врач также может попросить вас пройти УЗИ, МРТ, КТ или ПЭТ-сканирование.
Для людей, перенесших мастэктомию в прошлом и испытывающих любой из вышеперечисленных симптомов, врачи, скорее всего, порекомендуют ПЭТ-сканирование или компьютерную томографию.

Онкоцентр Ихилов (Израиль, Тель-Авив)
Лечение регионарного рецидива
Если рак молочной железы возвращается в лимфатические узлы подмышечной впадины или ключицы, ваш врач онкоцентра может рекомендовать некоторые или все из следующих методов лечения, в зависимости от особенностей рака:
Если у вас диагностирован региональный рецидив рака молочной железы, вы и врач будете принимать решение о плане лечения, основываясь на характеристиках рака.
Метастатический или отдаленный рецидив
Когда рак молочной железы возвращается в другие области тела, его называют “метастатическим”.”Метастатический рак молочной железы – это рак молочной железы IV стадии.
Наиболее распространенными местами метастазирования рака молочной железы являются кости, легкие, мозг и печень. Симптомы могут варьироваться в зависимости от местоположения и могут включать:
- боль в костях
- онемение или слабость в любом месте тела
- постоянный сухой кашель
- потерю аппетита
- сильные головные боли
- проблемы со зрением
- постоянную тошноту
- потерю веса
- судороги
- потерю равновесия или спутанность сознания.
Тесты для диагностики метастатического рецидива рака молочной железы включают:
- анализы крови
- рентген
- МРТ
- компьютерную томографию
- ПЭТ-сканирование
- сканирование костей
- биопсию.
Первый шаг к выздоровлению вы можете сделать прямо сейчас. Для этого отправьте заявку на нашем сайте и в течение 2 часов с вами свяжется один из наших дежурных врачей, который выяснит все нюансы течения вашего заболевания и вышлет вам план лечения. Либо позвоните по телефону:+972-3-376-03-58 в Израиле и +7-495-777-6953 в России.
Консультация ни к чему вас не обязывает и является совершенно бесплатной. Мы гарантируем вам полную конфиденциальность и сохранение медицинской тайны. Мы поможем вам, как помогли и другим пациентам: отзывы пациентов мед центра.
Рак молочной железы может вернуться даже через 20 лет после успешного лечения

Рис. 1. a — опухолевые клетки удерживаются в неактивном состоянии многими факторами: отсутствие сети кровеносных сосудов приводит к дефициту питательных веществ и кислорода, иммунные клетки убивают часть раковых клеток, сигналы от этих клеток и их микроокружения подавляют пролиферацию. b — баланс между пролиферацией и тормозящими факторами может нарушиться. Прорастание кровеносных сосудов улучшает снабжение питательными веществами и кислородом, а снижение активности иммунных клеток и ослабление подавляющих пролиферацию сигналов инициируют рост опухоли. Рисунок из популярного синопсиса к обсуждаемой статье
После удаления раковой опухоли молочной железы больным обычно в течение пяти лет проводится профилактическая терапия антагонистами эстрогенов. Терапия дает значительное снижение вероятности рецидива, но тем не менее она остается. Масштабный анализ огромного массива данных предыдущих лет позволил оценить эту вероятность на 15-летнем промежутке времени после окончания терапии. Риск рецидива составляет от 10 до 41% в зависимости от размера первичной опухоли, наличия раковых клеток в лимфатических узлах и степени злокачественности опухоли. Рецидивы возникают в результате «пробуждения» остаточных спящих раковых клеток. Радикальная превентивная терапия должна быть направлена на ликвидацию этих клеток или мешать их пробуждению.
Недавно мы рассказывали о том, как ученые разбираются в механизмах возникновения рака молочной железы (см.: При раке молочной железы основные мутации накапливаются еще в предраковом состоянии, «Элементы», 29.04.2018). Но до победы над этим онкологическим заболеванием — самой частой разновидностью онкологии у женщин — еще очень далеко и многие вопросы о нем пока остаются без ответов. Важно не только разрабатывать новые лекарства и изучать развитие опухолей, но и подытоживать предыдущие исследования. Некоторое время назад в журнале The New England Journal of Medicine вышла статья большого коллектива ученых с ретроспективным анализом огромного объема клинических данных по отдаленным последствиям рака молочной железы и случаям его рецидивов. Работа суммирует результаты многолетних исследований.
Одна из серьезных проблем при лечении рака молочной железы заключается в том, что он склонен к образованию метастазов: клетки первичной опухоли распространяются по организму и формируют вторичные опухоли в разных органах и тканях (чаще всего в костях, а также в легких, в мозге и печени). Если диагноз поставлен слишком поздно, то метастазы скорее всего уже сформировались и тогда клинический прогноз будет печальным. Но иногда даже при своевременном и, казалось бы, успешном лечении после удаления опухоли и профилактики противораковыми лекарствами через много лет возникают метастазы.
К сожалению, абсолютно эффективных способов лечения метастазов нет. Чтобы замедлить рост опухолей, применяют химиотерапевтические противораковые средства, радиотерапию и их комбинацию. Для облегчения страданий от боли метастазы на костях можно удалить хирургически. Но в общем эти приемы лишь продляют жизнь пациенток на какое-то время, но не излечивают их.
В обсуждаемой работе были проанализированы 62 923 случая ER-позитивного рака — одного из типов рака молочной железы, которому свойственна усиленная экспрессия рецептора эстрогенов, женских половых гормонов (ER — estrogen receptor). На ER-позитивный рак приходится примерно 70% случаев рака молочной железы. Стандартная схема лечения этого заболевания включает хирургическое удаление опухоли с последующей 5-летней профилактикой рецидивов тамоксифеном или другими антагонистами эстрогенов. Цель профилактики — снижение риска возникновения локальных и отдаленных опухолей, которые, как достоверно показано, происходят от так называемых остаточных «спящих» раковых клеток (P. E. Goss, A. F. Chambers, 2010. Does tumour dormancy offer a herapeutic target?). Об этих клетках, которые не делятся, но и не умирают, а пребывают в состоянии «спячки» десятилетиями (рис. 1), и об одном из механизмов их «засыпания» рассказано в новости Удалось выяснить, почему рак может уснуть и проснуться через много лет («Элементы», 10.06.2016). Вкратце, мощности иммунной системы организма часто оказывается недостаточно, чтобы полностью уничтожить все раковые клетки (рис. 1), но удается удерживать клетки в неактивном состоянии (в частности, деление клеток предотвращается подобно тому, как ограничивается пролиферация стволовых раковых клеток, см. cancer stem cell). Популяция «спящих» клеток остается маленькой потому, что в ее окружении мало кровеносных сосудов, из-за чего клетки испытывают дефицит питательных веществ и кислорода. Кроме того, она постоянно контролируется иммунной системой, которая уничтожает делящиеся раковые клетки. Но если баланс этих факторов нарушается, раковые клетки могут проснуться и дать начало локальным опухолям и метастазам.
Анализ показал, что терапия тамоксифеном дает хорошие результаты. Она обычно длится 5 лет и за этот срок число рецидивов ER-позитивного рака снижается на 50%, а на временных промежутках в 5 и 10 лет после окончания терапии — на 30% по сравнению с пациентами, которые не принимали тамоксифен. Для женщин в менопаузе применение ингибитора ароматазы (фермента, превращающего андрогены в эстрогены) дает еще лучшие результаты, чем тамоксифен.
Статус пациенток после удаления раковой опухоли оценивали по стандартной системе TNM (T — размеры опухоли, N — количество соседних с опухолью лимфатических узлов, в которых обнаруживались раковые клетки, M — наличие или отсутствие отдаленных метастазов). Риски рецидивов, образования отдаленных метастазов и смерти от рака молочной железы по пятилетним периодам оказались четко связаны со статусом лимфатических узлов. Среди больных, у которых на момент операции не обнаруживалось узлов с раковыми клетками (статус N0), отдаленные метастазы в течение 20 лет после операции возникли в 22% случаев (рис. 2). Если таких узлов было от одного до трех (статусы N1–3), то метастазы возникали в 31% случаев, а если узлов было от четырех до девяти (статусы N4–9), то — в 52% случаев. Аналогичная зависимость наблюдалась и для смертности.


Рис. 2. Связь между статусом лимфатических узлов и риском возникновения отдаленных метастазов (А) или смерти (В) от рака молочной железы на протяжении 20 лет. Приведены данные для 74 194 пациенток с ER-положительным раком после эндокринной терапии на протяжении 5 лет после операции. Рисунок из обсуждаемой статьи
Далее были оценены риски образования отдаленных метастазов рака молочной железы в зависимости от размеров первичной опухоли у пациенток, у которых не было рецидивов в течение пяти лет лечения тамоксифеном. Результаты представлены отдельно для опухолей стадии Т1 (диаметром до 2 см) и для опухолей стадии Т2 (диаметром от 2 до 5 см) с учетом статуса близлежащих лимфоузлов: риск развития отдаленных метастазов в течение 20 лет для опухолей Т1 составлял от 13 до 34%, а для Т2 — от 19 до 41% (рис. 3).


Рис. 3. Связь между статусом лимфатических узлов и риском возникновения отдаленных метастазов в период от 5 до 20 лет в зависимости от размера опухоли. Приведены данные для 62 923 пациенток с ER-положительным раком, у которых после 5 лет эндокринной терапии не было метастазов. А —опухоли стадии Т1 (диаметром до 2 см), В — опухоли стадии Т2 (диаметром от 2 до 5 см). Рисунок из обсуждаемой статьи
Другие факторы (такие как определяемая по гистологической картине степень злокачественности опухоли (рис. 4), уровень антител против связанного с пролиферацией клеток антигена Ki-67, статус рецептора прогестерона) также коррелировали с проанализированными параметрами, но в меньшей степени чем статус TM.

Рис. 4. Связь между степенью злокачественности опухоли и риском рецидива опухоли молочной железы на протяжении от 5 до 20 лет. Приведены данные по 19 402 пациенткам с опухолями T1N0. Рисунок из обсуждаемой статьи
Разумеется, и раньше было понятно, чем больше и агрессивнее опухоль, чем больше раковых клеток обнаруживается в близлежащих и отдаленных лимфатических узлах, тем выше будет вероятность рецидива. Но в обсуждаемой работе на большой выборке данных удалось получить четкие количественные оценки этой вероятности с распределением по длительному периоду времени.
Эти результаты могут оказать существенное влияние на долговременную стратегию наблюдения и предотвращения рецидивов рака молочной железы. Одно из возможных очевидных направлений уже испытано: пролонгация терапии тамоксифеном с пяти до десяти лет существенное снизила риски рецидивов на протяжении последующих пяти лет и вероятность возникновения рака во второй молочной железе. Однако, предполагая более длительную (а возможно — и пожизненную) терапию следует учитывать побочные эффекты применения этого и других противораковых препаратов (отложение жира в печени, повышение риска тромбоэмболии, риск возникновения рака эндометрия).
Лучшим решением проблемы было бы воздействие как раз на остаточные «спящие» раковые клетки. К сожалению, эффективных средств для этого пока нет. Но очевидно, что даже после успешной операции и курса превентивной терапии пациенткам и врачам нельзя расслабляться. Вылеченные больные должны укреплять иммунитет, периодически обследоваться для выявления возможных рецидивов и принятия мер для их подавления.
Источники:
1) H. Pan et al. 20-Year Risks of Breast-Cancer Recurrence after Stopping Endocrine Therapy at 5 Years // The New England Journal of Medicine. 2017. V. 377. P. 1836–1846. DOI: 10.1056/NEJMoa1701830.
2) F. Cardoso, G. Curigliano. A rude awakening from tumour cells // Nature. 2018. V. 554. P. 35–36. DOI: 10.1038/d41586-018-01140-z. Популярный синопсис к обсуждаемой статье.


