Гонорея у женщин: симптомы
Гонорея — заболевание мужчин и женщин, передающееся в основном половым путем. Формы заболевания могут быть разными. В основном симптоматика стертая, то есть нечеткая, потому болезнь вовремя не лечат. Отсутствие лечения, как известно, ведет к осложнениям. К тому же, пока человек болеет, он заражает всех окружающих, с кем имеет незащищенные половые акты.
Лечить гонорею у женщин нужно, и обязательно. Потому что основным и самым печальным ее результатом может стать бесплодие — невозможность зачатия ребенка.
Эпидемиология
Это инфекционная болезнь, которая передается при незащищенных коитусах. Гонорея причисляется к венерическим заболеваниям, и возбудителем ее является Neisseria gonorrhoeae, проще говоря — гонококк. Ежегодно Всемирная организация здравоохранения фиксирует 62 млн заболеваний. На 2000-й год в России обнаружено 170000 больных людей (мужчин и женщин).
Пути передачи гонореи:
- петтинг
- генитально-анальный контакт
- генитально-оральный коитус
- традиционный половой акт
- бытовой путь
Через предметы быта заразиться очень и очень сложно. Такое бывает, если человек допускает грубые нарушения правил гигиены, например, вытирается чужими полотенцами, носит чужое нижнее белье и т. д. Также актуален путь передачи от матери ребенку, когда младенец при родах проходит через родовой канал.
Во внешней среде возбудитель болезни долго жить не может. Для него губительна температура более 55˚С, а также ультрафиолетовое излучение. Гонококки заразны (в медицине это называется контагиозностью), потому при незащищенном половом акте с больным человеком шанс заразиться составляет примерно 70%.
Редко женщина похдватывает одну только гонорею, в большинстве случаев также обнаруживается заражение хламидиями или же трихомонадами. Женские группы риска:
- женщины до 25 лет
- женщины легкого поведения
- присутствие в организме ЗППП
- те, кто уже переболел гонореей 1 и более раз
- беременные
- те, кто не используют или редко используют презервативы
- ведущие асоциальный образ жизни (употребляющие наркотики или злоупотребляющие алкоголем)
Классификация
- свежая (заражение произошло менее чем 2 месяца тому назад; протекает в острой или подострой формах)
- хроническая (от момента заражения прошло более 60 дней; может быть подострой, но в основном она скрытая или бессимптомная)
Гонококки поражают постепенно всё большие зоны организма. Потому есть свежая или хроническая восходящая гонорея. Вследствие ее развивается воспалительный процесс в таких органах:
- тазовая брюшина
- фаллопиевы трубы
- яичники
- эндометрий матки
Симптомы
От момента заражения до первых признаков болезни проходит минимум 3-7 суток, максимум 2-3 недели. В среднем первые симптомы больная может отметить у себя уже через 5 дней. Инкубационный период зависит от состояния иммунитета конкретного человека. Если организм имеет малую возможность опираться инфекции, то симптомы ранние (1-2 суток от момента заражения). Такое бывает, если женщина недавно перенесла химиотерапию, лечилась стероидными препаратами или болела чем-либо инфекционным.
Инкубационный период составляет 3 недели, если иммунитет сильный, а также в случая попыток самолечения и приема антибиотиков для лечения других ЗППП. Эти причины могут лежать в основе того, что человек не заметит первые проявления гонореи.
Симптомы у женщин
Симптомы зависят от места первичного внедрения инфекции в организм. Если заражение произошло во время полового акта (что имеет место чаще всего), то возбудители болезни сначала локализируются в уретре, потом мигрируют в половые пути, в основном патологический процесс затрагивает шейку матки.
Когда инфекция поднимается выше, воспаление затрагивает трубы и яичники, потом страдает слизистая матке. Иногда воспаляется даже брюшина. Также страдает слизистая оболочка прямой кишки женщины.
Гонореи могут спровоцировать фарингит при половых контактах орально-генитального характера с зараженным мужчиной. Типичным симптомом болезни в таких случаях являются выделения, имеющие неприятный запах и белый или желтый оттенок. Патологические выделения в медицине называются «бели». Консистенция их густая. Такие бели при гонореи больные женщины часто путают с неспецифическим кольпитом или молочницей. Некоторые прибегают к самолечению, и тогда симптомы становятся неясными, и в будущем врачу уже сложнее будет поставить верный диагноз.
Также проявлением гонореи у женщин является цервицит. Во влагалище и в области промежности возникает щекочущее ощущение, жжение или зуд. Гинеколог при осмотре видит, что шейка матки имеет ярко-краснный оттенок, присутствует отечность. Видны бели, которые лентой выделяются из цервикального канала пациентки. Этот признак говорит специалистам о том, что стоит подозревать гонорею. Предварительным диагнозом может быть гонорейный цервицит.
При восходящей инфекции возникает воспалительный процесс в придатках и матке. Тогда внизу живота появляется тянущая или острая боль. Выделения приобретают гнойный характер, в них видны включения крови, потому что пораженная слизистая матки кровит. Температура тела при этом 38 – 39˚С. Присутствуют проявления интоксикации организма:
- плохой аппетит
- тошнота и рвота
- недомогание
- слабость
В таких случаях развивается гонорейный эндометрит и сальпингоофорит. Во время коитуса возникают неприятные ощущения. Это диспареуния.
Когда инфекция поражает мочеиспускательный канал, диагностируют цистит, уретрит, пиелонефрит. При этом процесс освобождения мочевого пузыря вызывает боли, жжение. Больной хочется часто в туалет по маленькому. Отмечается гиперемия и отечность уретры. При пальпации возникают болевые ощущения. Типичны ложные позывы к мочеиспусканию (хочется в туалет, но ни капли мочи не выходит, т.к. мочевой пузырь не наполнен). Когда в таких случаях инфекция поднимается выше, патологический процесс затрагивает почки и мочевой пузырь женщины.
Проктит
Проктит, спровоцированный гонореей, проявляется ложными позывами к дефекации, болезненным процессом опорожнения кишечника и неприятные ощущениями в области заднего прохода (жжение и зуд). Из ануса выделяется субстанция, имеющая желтый тон, в ней есть прожилки крови. Когда врач проводит осмотр, от отмечает, что анал ненормально красный, а в складках имеется гной.
Фарингит
Фарингит, спровоцированный гонококками, похож по своим проявлениям на банальную ангину. Типичны такие симптомы:
- повышенная температура тела
- увеличение подчелюстных лимфоузлов
- боль в горле при глотании
- боль в горле, независящая от глотания
Течение гонорейного фарингита в большинстве случаев проходит скрыто, или симптомы выражены очень слабо. Вероятна только осиплость голоса и першение в горле у больной женщины, другие проявления отсутствуют. Врач фиксирует красные отечные небные миндалины и желто-серый налет на них.
Хроническая гонорея
Симптоматика стертая. Больная может и вовсе не замечать тревожащих признаков. Типичные симптомы только такие:
- боли внизу живота тянущего характера
- боли в пояснице, ирадиирующие в нижнюю конечность (возникают иногда, они непостоянны)
- выделения из влагалища
Хроническое течение болезни провоцирует нарушение цикла у женщины. Возникают течения крови из половых органов при отсутствии запланированных критических дней. Сами критические дни более обильные, протекают большее количество дней, чем до заражения гонококками. При месячных инфекция может обостриться, что проявляется:
Гонококки комфортно себя «чувствуют» в цилиндрическом эпителии. Потом та часть влагалища, где размещен плоский эпителий, инфекцией не затрагивается. Но есть исключения: беременные женщины и девочки, у которых есть вульвовагинит.
Осложнения гонореи
Гонорея значительно ухудшает качество жизни женщины, а также с большой вероятностью вызывает осложнения:
- бесплодие
- бартолинит
- снижение либидо
- осложнение беременности и послеродового периода (хорионамнионит, антенатальная гибель плода, смерть ребенка в первые 24 часа после родов, гнойно-септические заболевания после родов, высокий риск внематочной беременности, раннее излитие околоплодных вод и т. д.)
- передача инфекции ребенку, который родится в ближайшие месяцы
- гонорейный конъюнктивит
- диссеминированная гонорея
Диагностика
Гинеколог может заподозрить гонорею по описанным выше проявлениям. Но по многим причинам подтверждение диагноза требует проведения ряда исследований. Делаются мазки из влагалища, цервикального канала, уретры и прямой кишки, а потом проводится их микроскопическое исследование с окраской. Для диагностики в домашних условиях применяются специальные экспресс-тесты.
Подтверждение диагноза в части случаев проводится культуральным методом, ИФА, РСК, РИФ, ПЦР. Если в назначенных анализах не удалось обнаружить возбудителя, прибегают к провокации болезни (если врач считает, что у пациентки может быть латентная или хроническая форма заболевания). Для этого применяют такую провокацию:
- алиментарная
- биологическая (с применением пирогенала и/или вакцины с гонококками)
- химическая
- физиологическая
- термическая
В основном два и больше провокационных метода объединяют для получения более быстрого и точного результата. Мазки берут три раза: через сутки, 2 суток и 3 суток после процедур.
Профилактика
Если вы имели коитус без презервативов с человеком, о здоровье которого вы не знаете, или если было изнасилование, нужно провести профилактику заражения инфекциями, передающимися половым путем. Чем раньше вы прибегнете к профилактическим мерам, тем меньше вероятность, что вы подхватите что-то от партнера.
После незащищенного акта по возможности нужно помочиться 1 и более раз (чем больше, тем лучше, так что можно специально пить больше воды). Урина вымоет возбудителей гонореи из уретры. Помойте с мылом половые органы и внутреннюю поверхность бедер. Введите в уретру 1-2 мл раствора Мирамистина или Бетадина из флакончика с урологической насадкой (сразу после полового акта, по прошествии не больше 2 часов). Такие же растворы нужно ввести во влагалище в количестве до 5 мл.
Нужно обработать антисептиком внутреннюю поверхность бедер и кожные покровы промежности. При отсутствии Бетадина или Мирамистина рекомендуется спринцевание слабо концентрированным водным раствором марганцовки. Мирамистин снижает в десять раз риск инфицирования генитальным герпесом, сифилисом, трихомонозом, а также гонореей.
Нужно на первые или вторые сутки после незащищенного ПА (не позже!) обратиться к доктору, который пропишет вам лекарства для профилактики ЗППП. Спустя 2 недели лучше всего сдать у врача мазки, чтобы провести анализ путем ПЦР на урогенитальные инфекции.
Лечение
Для лечения необходима антибактериальная терапия, но не только. Лечить нужно обоих половых партнеров одновременно. На период лечения нужно исключить любые алкогольные напитки и секс. Антибиотики:
- фторхнилоны
- цефалоспорины
- пенициллины
Свежая форма заболевания лечится однократным приемом или введением антибиотика:
- Цефиксим 0,4 г или ципрофлоксацин 0,5 г (таблетки, нужно глотать) 2 г (или аналогичные препараты, например, Экомед, Азицид, Хемомицин, Азитрокс) 0,25 г или гентамицин 2,0 грамм, рекомендовано внутримышечное введение (укол в мышцу)
Лекарства для терапии острой восходящей гонореи у женщин:
- офлоксацин
- джозамицин
- цефтриаксон
- рифампицин
- клиндамицин
- тетрациклин
Также для лечения необходима гонококковая вакцина и иммуностимуляторы:
- продигиозан
- левамизол
- пирогенал
Опираться болезни помогает аутогемотерапия. Поскольку часто вместе с гонореей человек заражается хламидиями или трихомонадами, то в схему лечения врач может включить Метронидазол или Доксициклин. Курсы приема относительно короткие.
Также комплексная терапия включает местную. Уретру можно промывать раствором нитрата серебра. Делают спринцевание влагалища отваром ромашки, мирамистином, хлоргексидином, протарголом, раствором марганца. В последние 10 лет Всемирная организация здравоохранения отмечает, что гонококки стали невосприимчивыми к ряду антибактериальных препаратов, в основном из ряда тетрациклинов.
Разрабатываются альтернативные терапевтические схемы. Комбинируют прием внутрь азитромицина и уколы гентамицина. Другая схема: прием Гемифлоксацина в сочетании с Азитромицином. Если есть осложнения, больной женщине могут назначить операцию. Если обнаружен пельвиоперитонит в острой форме, и угасания симптомов в ходе лечения не наблюдается, то на протяжении суток делают лапаратомию. Удаляют придатки, промывают брюшную полость пациентки. Острый бартолинит вскрывают, после чего происходит промывание раны и дренирование.
Будьте внимательны к своему здоровью! Используйте барьерные средства контрацепции и откажитесь от беспорядочной половой жизни. При появлении первых тревожных симптомов обращайтесь на очную консультацию к квалифицированному гинекологу.
Гонорея у женщин
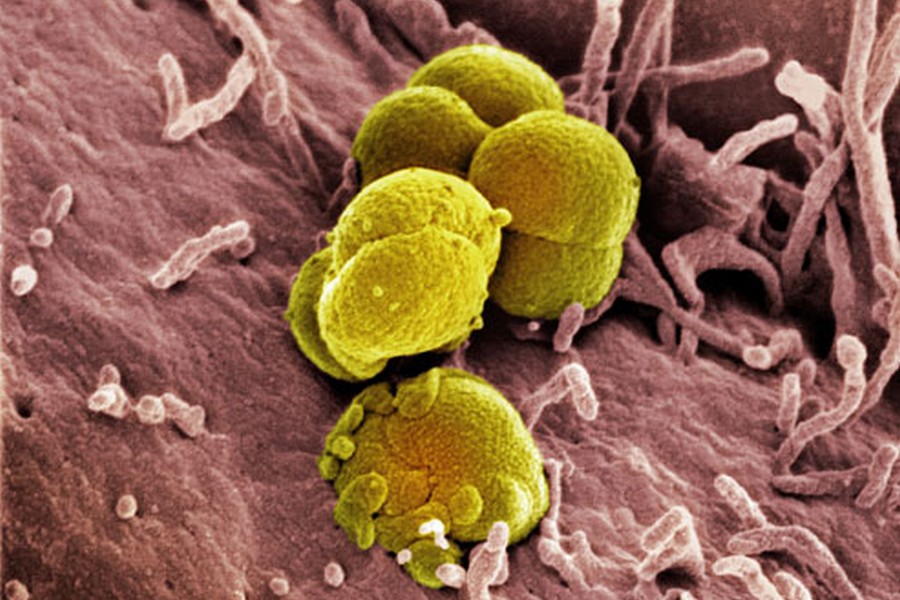
Гонорея представляет собой инфекционную патологию с преимущественной половой передачей. Возбудителем служат гонококки рода нейссерий Neisseria gonorrhoeaе. Как правило, данные микроорганизмы вызывают процессы воспалительного характера в урогенитальном тракте человека.
На сегодняшний день гонорея – вторая после хламидиоза по распространенности половая инфекция. Ежегодно свыше 60-ти миллионов человек заражается и заболевает этой болезнью.
Наибольшую опасность представляет женская гонорея: у женщин возрастом моложе 25-ти лет инфекция очень быстро приводит к воспалениям органов малого таза (ВЗОМТ). Как следствие, к бесплодию. Кроме того, ежегодно регистрируется несколько случаев с летальным исходом вследствие гонококкового сепсиса (заражения крови).
Гонорея у женщин проявляется, как инфекция:
- нижнего отдела урогенитальной системы без абсцедирования – цервицит (воспаление маточной шейки), вульвовагинит (с локализацией в области влагалища/вульвы), цистит (патология мочевого пузыря), уретрит (поражение канала мочеиспускательного);
- с абсцедированием – гнойное воспаление с образованием полости в области вестибулярных больших, иначе бартолиновых, желез;
- иная органов урогенитальной системы (например, ВЗОМТ), пельвиоперитонит (воспаление тазовой брюшины);
- глазная – иридоциклит (поражение радужной и сосудистой оболочек), конъюнктивит (поражение слизистой), новорожденных офтальмия;
- костно-мышечной системы – артрит, бурсит, остеомиелит и пр.;
- глотки – фарингит;
- аноректальной зоны – проктит;
- другой локализации – менингит, мио-, пери- и эндокардиты, воспаление легких, мозга абсцесс, сепсис, кожные патологии и др.
Гонорея у женщин – болезнь с зачастую бессимптомным течением.

Вот почему рекомендуется скрининговое обследование сексуально активных женщин и беременных при наличии таких факторов риска, как:
- возрастная категория моложе 25-ти лет;
- перенесенная в прошлом гонорейная инфекция;
- наличие иных ИППП;
- частая смена партнеров;
- проституция;
- отказ от презервативов.
Причины
Возбудитель гонореи – нейссерия. Это бактерия округлой бобоподобной формы с мембранными выростами в виде ниточек. Посредством которых она легко прикрепляется к эпителиальным клеткам мочеполовых органов.
В общем случае гонококки отличаются предпочтительным поражением слизистых оболочек с цилиндрическим эпителием.
Вне организма человека эти бактерии быстро погибают.
Для них губительны высушивание, антисептики, лучи солнца, нагрев выше 56 градусов и охлаждение ниже 18 градусов.
В связи с этими особенностями заражение возможно преимущественно при сексуальном контакте, включая орально-генитальный и анально-генитальный пути передачи.
При этом бытовое инфицирование весьма маловероятно.
Известны единичные случаи того, как передается гонорея у женщин бытовым путем.
Через медицинские манипуляции, туалетные сидения (есть данные о выживаемости бактерий на протяжении 3 часов на их поверхности) и т.д.
Гонорея у девочек подразумевает такие пути заражения, как:
- инфицирование при рождении во время прохождения родовых путей больной матери (этот вариант обычно рассматривается при выявлении заболевания у детей до года);
- несоблюдение правил ухода за детьми, личной гигиены (важно учитывать исключительную редкость этого варианта, поскольку необходим прямой контакт бактерий на поверхности бытового предмета, рук со слизистой оболочкой влагалища, ануса и пр.);
- половой контакт (выявление заболевания у девочек не младенческого возраста предполагает обязательное проведение мероприятий по исключению сексуального насилия).
Вот почему отвечая на вопрос, как можно было «подхватить» гонорею, врач анализирует множество факторов. В том числе возраст пациентки, особенности ее сексуального поведения и пр.
В итоге: гонорея у девушек, женщин, в том числе и девственниц, подразумевает в первую очередь половой путь заражения, у младенцев – заражение матерью.
Контактно-бытовой вариант рассматривается только после исключения вышеперечисленных вариантов. Риск заражения при сексуальном контакте варьируется от 50% до 90% (для мужчин иные показатели).
Инкубационный период – от 12-ти часов до недели (обычно трое суток). После перенесенного заболевания иммунная защита не формируется. Поэтому риск реинфицирования, а иногда и многократного, остается высоким.
Симптомы
Гонорея у женщин, в отличие от мужчин, может протекать бессимптомно (скрытая форма). Собственно, такой вариант развития событий реализуется в подавляющем числе ситуаций инфицирования. Тогда как у лиц мужского пола симптомы отсутствуют только у 10%.
То, как проявляется инфекция, определяется характером, локализацией и распространенностью проблемы. По выраженности симптоматики различаются острая и хроническая гонорея у женщин. Острая форма может переходить в хроническую, сопровождаясь заметным снижением интенсивности проявлений.
Выделения уменьшаются, содержание возбудителя в них уменьшается и пр. Основные очаги локализуются в области шейки матки и шеечного канала, когда развивается гонококковый цервицит.

Это наиболее частый вариант женской гоноинфекции, при котором практически всегда признаки отсутствуют.
Изредка могут предъявляться жалобы на:
- необильные беловато-желтые влагалищные выделения;
- боли нижней области живота;
- болезненность полового акта.
Отсутствие выраженных симптомов обуславливает позднее обращение больной к врачу и приводит к появлению осложнений. Также вариантом инфекции является проктит.
У мужчин он оказывается обычно результатом гомосексуального контакта. У женщин бывает следствием не только генитально-анального акта, но и контакта влагалищных выделений с анусом.
Признаки:
- ощущения зуда/жжения;
- небольшие по объему выделения, красноватые/желтоватые;
- при испражнении – боли, появление примеси крови и гноя;
- болезненность позывов;
- покраснения, трещины, остроконечные кондиломы в зоне поражения.
После орогенитального сексуального контакта может развиваться гонококковый фарингит. Патологический процесс тогда локализуется в области рта и глотки. Поражаются миндалины, слизистую языка, десна, небные дужки и язычок. Заболевание часто протекает бессимптомно. Выявляется только при исследовании бактериологическом мазка с поверхности ротовой полости.
Иногда больные могут жаловаться на:
- сухость и першение;
- осиплость голоса;
- усиливающаяся при глотании болезненность;
- кровоточивость десен;
- субфебрильную температуру;
- неприятный запах.

При проведении осмотра пациента врачом обнаруживаются покраснение и отек слизистой, участки с серовато-желтым налетом, ярко-алые фолликулы, увеличение лимфоузлов. При несоблюдении личной гигиены взрослыми возможно занесение инфекции на глазную конъюнктиву и развитие гонококкового конъюнктивита. Хотя чаще это заболевание встречается у новорожденных, как результат инфицирования матерью во время родов.
Патология сопровождается:
- глазными болями;
- слезотечением;
- боязнью света;
- отечностью век;
- выделениями гноя.
Последствия
Главные осложнения гонореи у женщин – это заболевание воспалительного характера, затрагивающее органы малого таза (ВЗОМТ) и, как следствие, бесплодие.

Среди всех ВЗОМТ именно гонорея – самая частая причина. Восходящая гонорея у женщин развивается с поражением тазовой брюшины и маточных придатков. Заболевание протекает остро, с лихорадкой, выраженными болями и пр.
При поражении верхних отделов урогенитального тракта могут развиваться:
- эндометрит (поражение внутреннего слизистого маточного слоя);
эндомиометрит; - сальпингит (поражение маточных труб);
- сальпингоофорит (поражение труб и яичников);
- пельвиоперитонит и пр.
При распространении возбудителя через кровь возникает т.н. гонококковая инфекция диссеминированная.
Проявляется состояние:
- кожными высыпаниями;
- артралгией;
- перигепатитом;
- артритом;
- менингитом;
- эндокардитом и др.
Поражения урогенитального тракта при такой форме практически отсутствуют. Серьезное влияние оказывает гонококковая инфекция на беременность. До 14% составляют случаи остановки плодного развития, 23% ‑ прерывания преждевременного (при этом 30% новорожденных погибает), 29% ‑ раннего разрыва плодного пузыря.
Половина малышей заражается при рождении с развитием целого ряда патологий. Признаки проблемы начинают проявляться спустя 2 – 5 суток после рождения.
К самым тяжелым формам инфекции относятся:
- новорожденных офтальмия – воспалительное заболевание глаз (у новорожденных, которые не получали профилактику нитратом серебра, вероятность инфекции конъюнктивы достигает 48%, у получавших – до 10%);

- сепсис (заражение крови);
- менингит;
- артрит;
- абсцесс волосистой части головы (инфицирование происходит через поврежденную кожу) и др.
Менее сложные формы – проктит, ринит, вагинит, уретрит.
Протекающие бессимптомно заселение ротоглотки гонококками и наблюдается у 35% детей с гоноофтальмией, желудка – у 25%.
Гоноофтальмия новорожденных распространена меньше, чем офтальмия, обусловленная хламидиями. Но такое заболевание часто приводит к разрыву яблока глазного, полной потере зрения. При выявлении конъюнктивита у новорожденных выделения подвергают культуральному исследованию и микроскопии. Из-за таких серьезных последствий обследование на гонорею беременных во многих странах является обязательным.
Профилактика
Профилактика последствий инфекции сводится к своевременному обнаружению и адекватной терапии заболевания. Относительно надежной защитой от инфекции является использование презерватива. Именно для данной патологии, в отличие от прочих ИППП, проводился ряд исследований, подтвердивших эффективность этого метода предупреждения. Хотя случаи инфицирования все же имели место. Исследователи связывали это с нарушениями правил пользования презервативом, изменением нормальной проницаемости его стенок или механическим повреждением последних.
На сегодняшний день не существует вакцины от гонореи. Хотя ее разработка ведется и проходит предклинические испытания (вакцина GONOVAX).
Что можно использовать в качестве меры экстренной профилактики?
Применяются местные антисептические препараты непосредственно после «подозрительного» полового акта. «Мировым стандартом» служат препараты хлоргексидина.

Выпускаются в виде вагинальных/уретральных гелей, растворов в пластиковых капельницах-флаконах. Действующее вещество активно в отношении как гонококков, так и иных микроорганизмов. Т.е. трихомонад, возбудителей сифилиса, представителей транзиторной микрофлоры.
Средства экстренной профилактики используются в исключительных ситуациях. Применяются не позже пары часов после контакта. Обрабатываются у женщин половые органы наружные, лобок.
Антисептик вводится во влагалище на пару минут. Затем в течение последующих нескольких часов рекомендуется воздерживаться от мочеиспускания.
Важно понимать, что злоупотребление антисептиками опасно. Оно приводит к истреблению нормальной влагалищной флоры и возникновению бактериального вагиноза.
Диагностика
Анализ на гонорею у женщин включает:
- микроскопическое исследование (под микроскопом изучается мазок на предмет наличия бактерий), не рекомендуется как единственный метод установления диагноза;
- культуральное исследование (иначе бактериологический посев – помещение образца в благоприятную для размножения микроорганизма среду).
Как берется анализ на гонорею у женщин?
Забор материала может осуществляться из цервикального и мочеиспускательного канала, влагалища, со слизистой рта, прямой кишки, желез парауретральных/вестибулярных, конъюнктивы глаз.
Обязательным является проведение анализа до начала антибактериального лечения, перед менструацией или после нее через пару суток, спустя 3-4 часа после последнего мочеиспускания. Подробнее о том, как сдавать анализ, как подготовиться к нему, рассказывает врач во время приема.
Ранее использовались методы провокации, в том числе выпускаемой в СССР непрофилактической гоновакциной. В мировой медицинской практике для диагностики половых инфекций это не применяется уже свыше 30-ти лет. Хотя отзывы в интернете пестрят сообщениями об использовании данной методики. Еще один широко применяемый диагностический метод – полимеразная цепная реакция (ПЦР).

Исследование рекомендуют при локализации инфекции в области влагалища, уретры, шейки матки. Биоматериал из прямой кишки и ротоглотки не изучается таким методом из-за ложных результатов, обусловленных присутствием других, не гонорейных, видов нейссерий.
ПЦР определяет участок ДНК, характерный для всех человеческих нейссерий, что указывается в результатах анализа как Neisseria sp. С практической точки зрения наличие Neisseria sp. может потребовать повторного исследования на конкретно Neisseria gonorrhoeaе иными методами.
Диагностика у женщин старше 60-ти лет и девочек проводится только на основании культурального метода. При подтверждении диагноза дополнительно показано обследование на предмет иных половых инфекций. В том числе ВИЧ, сифилиса, хламидиоза.
Гонорея у женщин: лечение
Пациентов с данным диагнозам часто волнуют вопросы о том, сколько лечится гонорея у женщин, лечится ли заболевание вообще. Несмотря на всю распространенность патологии, серьезность ее последствий, лечение антибиотиками, в большинстве случаев, не представляет особых сложностей.
Терапия подразумевает всего лишь однократный укол антибиотика (как правило, цефтриаксона). Возможен также однократный прием внутрь ципрофлоксацина или офлоксацина (таблетки). Спустя двое и четырнадцать суток проводится контроль излеченности.
Требуется одновременное обследование и лечение партнеров. В случае, если сексуальный контакт имел место менее, чем за месяц до появления симптоматики. А при бессимптомной форме – менее, чем за два месяца до постановки диагноза. Если заболевание выявлено у лиц, ухаживающих за детьми, необходимо обследование последних.
В прошлом веке основные лекарства включали препараты пенициллина. На сегодня все гонококковые штаммы обладают устойчивостью к этой группе антибиотиков. Кроме того, в последнее десятилетие стали появляться сообщения о невосприимчивости таких бактерий и к фторхинолонам. Правда, наиболее часто у мужчин гомосексуальной ориентации. Фторхинолоны, например, упомянутый ранее ципрофлоксацин, противопоказаны для лиц младше 14-ти лет. При наличии противопоказаний к вышеуказанным препаратам внутримышечно однократно может вводится спектиномицин. Он эффективен и при анальной локализации процесса, но не эффективен при поражении ротоглотки.
Окончательное решение о том, как лечить гонорею у женщин и девочек, какая в конкретной ситуации должна использоваться схема, принимает врач. Осложненная гонорея у женщин не лечится в домашних условиях, а только в стационаре.
Цефтриаксон назначается внутримышечно/внутривенно до исчезновения клинических проявлений заболевания и еще в течение двух суток после этого.

При образовании абсцессов может потребоваться и хирургическое вмешательство. Если в процессе обследования выявлена еще какая-либо инфекция, то назначаются дополнительные препараты. Например, при хламидиозе назначается азитромицин однократно или доксициклин в течение недели, при кандидозе – противогрибковые свечи с клотримазолом.
Важной особенностью такого заболевания, как трихомониаз, является способность трихомонад к «заглатыванию» (фагоцитозу) гонококков и иных микроорганизмов. Последний сохраняет свою жизнеспособность только в течение 6 часов. Поскольку антибиотики действуют более продолжительное время, то нет причин беспокоится о том, что гонорея «спрячется» от лекарства. Однако факт фагоцитоза обуславливает высокую частоту совместного присутствия обоих заболеваний.
Влагалищная трихомонада встречается в ассоциации с гонококком в 30% эпизодов трихомонадной инфекции. Поэтому часто вместе с лекарством от гонореи у женщин назначается препарат нитроимидазольного ряда – метронидазол (трихопол).
Лечение гонореи у женщин при беременности осуществляется в стационаре антибиотиками ряда цефалоспоринов, макролидов, бензилпенициллинов. Не допускается применение фторхинолонов, тетрациклинов, аминогликозидов. Если гонорея выявлена повторно, после проведения лечения необходимо исключить вероятность реинфицирования. Для этого показано обследование и лечение партнеров.
Провести культурологическое исследование для выявления штамма возбудителя и устойчивости последнего к антибиотикам.
В нашем КВД можно получить консультацию опытного дерматовенеролога по любым вопросам, связанным с гонококковой инфекцией.
Гонорея у женщин – что это и как лечить
Гонорея у женщин является одной из самых опасных половых инфекций, встречающихся в настоящее время. Заболевание вызывает гонококк Нейссера: микроорганизм, проявляющий сродство к слизистым оболочкам и различным тканям организма человека.
Гонококк неустойчив к воздействию факторов внешней среды, таких как солнечное излучение, воздух, высокие или низкие температуры.
Гонорея чрезвычайно легко распространяется от человека к человеку, преимущественный путь передачи инфекции – половой, а именно все виды половых контактов.
Симптомы болезни зависят от способа проникновения гонококков в организм:
- гонококковый фарингит, тонзиллит, стоматит: возникает вследствие поражения слизистой оболочки полости рта после орального контакта;
- конъюнктивит, гонобленнорея: результат контактно-бытового пути передачи, а также развивается при рождении ребенка от зараженной женщины;
- проктит: воспаление слизистой прямой кишки развивается после генитально-анального контакта;
- уретрит: воспаление слизистой мочеиспускательного канала;
- гонорейный кольпит, цервицит: воспаление слизистых оболочек половых органов у женщин.
Наиболее распространенный путь передачи гонореи – половой, поэтому наиболее часто гинекологи и дерматовенерологи в своей практике встречаются с урогенитальной формой заболевания и ее последствиями.
Итак, симптомы гонореи у женщин включают в себя:
- обильные выделения из половых путей, имеющие желтый цвет и неприятный запах;
- боли внизу живота;
- учащенное мочеиспускание, рези и жжение при мочеиспускании;
- возможно общее недомогание, подъем температуры тела.
Таковы «классические» симптомы гонореи, но в настоящее время столь яркая клиническая картина встречается нечасто.
Участились стертые и малосимптомные формы заболевания. Такие формы наиболее опасны, так как хроническое течение гонореи без соответствующего лечения приводят к опасным последствиям.
Симптоматика современной гонореи меняется еще потому, что очень часто наблюдаются коинфекции: присутствие нескольких возбудителей, каждый из который влияет на другого.
Осложнениями гонореи являются:
- переход острого воспалительного процесса в хронический;
- развитие цистита, а затем пиелонефрита, то есть восходящая инфекция;
- воспаление эндометрия и придатков матки;
- бесплодие.
Симптомами развивающихся осложнений становятся:
- ухудшение самочувствия, подъем температуры;
- нарушения менструального цикла;
- изменение характера менструаций;
- боли в поясничной области и др.
Самым грозным осложнением гонореи является бесплодие. Развивается оно вследствие появления спаек в малом тазу из-за хронического воспаления. Высок риск возникновения внематочной беременности, привычного невынашивания.
Чрезвычайно опасна гонорея для беременных женщин
Заражение гонореей в процессе беременности в 90% случаев приводит к патологии беременности или нарушению правильного развития ребенка.
Даже если зачатие произошло уже при наличии гонореи, может произойти инфицирование околоплодных вод, преждевременные роды, септический аборт. Есть риск формирования пороков развития плода. Поэтому очень важно обследоваться на возможные ЗППП до наступления беременности и при постановке на учет в женскую консультацию. Гонорея, выявленная в период беременности, подлежит обязательному лечению, начиная со второго триместра.
Диагностика гонореи у женщин заключается в следующем:
- соскоб со слизистых оболочек уретры, влагалища и шейки матки для исследования методами микроскопии, бактериологического посева на среды, ПЦР;
- выявление антител к гонококку в крови;
- УЗИ матки и ее придатков, гистеросальпингография.
Лечение гонореи у женщин
включает в себя антибактериальные препараты, местные антисептики, иммуномодуляторы. Самолечение недопустимо, необходимо, чтобы терапия была назначена лечащим врачом.
В Клинике Академия Здоровья накоплен большой опыт обследования и лечения пациентов с урогенитальной инфекцией. У нас Вы всегда можете получить грамотную консультацию, квалифицированную диагностику и лечение.
Автор статьи – Комарова Наталья Ивановна, врач акушер-гинеколог, УЗИ, врач первой квалификационной категории
Гонорея
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гонорея: причины появления, симптомы, диагностика и способы лечения.
Определение
Гонорея – инфекционное заболевание, вызываемое гонококками. Чаще проявляется поражением органов мочеполовой системы, реже – конъюнктивы глаз, слизистых оболочек носа и рта, глотки и миндалин, прямой кишки. Возможно тяжелое течение заболевания с вовлечением в процесс других внутренних органов и развитием системной воспалительной реакции (сепсиса).
Гонорея с равной частотой встречается как у мужчин, так и у женщин.
Заболеть можно в любом возрасте, но чаще заражение происходит в период половой зрелости, что связано с путем передачи гонококков.
Особенностью течения гонококковой инфекции является то, что у половины заболевших женщин наблюдаются слабые субъективные симптомы, это приводит к позднему обращению к врачу и развитию осложнений. У мужчин клиническая картина яркая.
Причины появления гонореи
Причиной появления гонореи являются гонококки (Neisseria gonorrhoeae) – это гноеродные бактерии, имеющие форму бобов. Источник инфекции – больной человек.
Новорожденные могут инфицироваться при прохождении через родовые пути больной гонореей матери, девочки младшего возраста – контактно-бытовым путем при нарушении санитарных правил и через предметы личной гигиены (мочалки, полотенца, горшки и т.д.).
Классификация заболевания
Гонорея протекает локализовано или с системными проявлениями.
Различают гонококковую инфекцию нижних отделов мочеполовой системы с поражением или без поражения придаточных желез и желез, расположенных вокруг мочеиспускательного канала, гонококковую инфекцию брюшины и органов малого таза, прямой кишки, гонорею глаз, глотки, суставов и других органов.
Выделяют свежую гонорею, давность которой не превышает двух месяцев, хроническую – протекающую дольше двух месяцев или с неизвестным сроком течения, а также скрытую (без клинических проявлений).
Симптомы гонореи
Воспалительный процесс чаще всего начинается с нижних отделов органов мочеполовой системы в виде воспаления мочеиспускательного канала (уретрита), мочевого пузыря (цистита), слизистой оболочки наружных женских половых органов и влагалища (вульвовагинита), шейки матки (цервицита).
Более половины женщин не наблюдают каких-либо симптомов. Некоторых беспокоят гнойные выделения из мочеиспускательного канала (уретры) и/или влагалища, зуд и жжение в области наружных половых органов, болезненность при мочеиспускании и во время полового акта, неприятные ощущения в нижней части живота.
Основные симптомы у мужчин: гнойные выделения из мочеиспускательного канала, учащенные болезненные мочеиспускания, зуд и жжение по ходу мочеиспускательного канала, боль при половом контакте, боль в промежности, которая отдает в прямую кишку.
Заболевание может распространиться на железы преддверия влагалища и железы, расположенные около мочеиспускательного канала, с формированием гнойных полостей – абсцессов.
При воспалении желез преддверия влагалища наблюдается отек и болезненность в области больших половых губ и скудные выделения из влагалища.
При поражении желез, расположенных около уретры, и мужчин, и женщин беспокоят гнойные выделения из мочеиспускательного канала, болезненность и дискомфорт в области наружного отверстия уретры, ощущения усиливаются при мочеиспускании и во время полового акта.
При восхождении инфекционного процесса может начаться воспаление других органов и тканей мочеполовой системы: у мужчин – придатков яичек (эпидидимит), яичек (орхит), предстательной железы (простатит), у женщин – внутреннего слоя матки (эндометрит), маточных труб и яичников (сальпингоофорит).
Появляются симптомы интоксикации: слабость, повышенная утомляемость, подъем температуры тела.
У мужчин при воспалении яичка и придатка яичка к симптомам поражения нижних отделов органов мочеполовой системы присоединяется покраснение, болезненность и отек в области мошонки. Боль может распространяться на промежность и паховую область. Простатит характеризуется болью в промежности, нижней части живота, боль отдает в прямую кишку, наблюдаются расстройство мочеиспускания и половая дисфункция.
У женщин при воспалении маточных труб, яичников и внутреннего слоя матки усиливаются гнойные выделения из половых путей, появляются схваткообразные и тянущие боли внизу живота, кровянистые выделения между менструациями.
Из-за сообщения маточных труб с брюшной полостью при попадании гонококков и гноя в малый таз может возникнуть пельвиоперитонит и перитонит – острое гнойное воспаление брюшины (тонкой оболочки, выстилающей стенки и покрывающей органы) малого таза и брюшной полости. Развитие этих состояний происходит на фоне снижения общей сопротивляемости организма, чрезмерных физических нагрузок, во время менструации, после аборта, родов.
При пельвиоперитоните и перитоните появляются сильная резкая боль в животе, общая слабость, тошнота, рвота, учащение сердцебиения, поднимается температура.
Гонококковая инфекция прямой кишки и области анального отверстия возникает при переносе бактерий из другой локализации (например, при контакте анального отверстия с выделениями из влагалища у женщин, при формировании отверстия в полость прямой кишки у мужчин с гнойным простатитом) или посредством генитоанального полового контакта.
Больного беспокоят зуд и жжение в области анального отверстия, выделения из прямой кишки гнойного характера (могут быть с примесью крови), боль при дефекации, запоры.
Гонококковое поражение проявляются конъюнктивитом (воспалением ткани, покрывающей глазное яблоко снаружи и веки изнутри) и/или иридоциклитом (воспалением радужки и цилиарного тела, расположенного за ней). Конъюнктивит новорожденных имеет отдельное название – гонококковая офтальмия. Гонококки попадают в глаза из первичного очага инфекции, расположенного в другом органе, чаще при несоблюдении правил личной гигиены, реже с током крови или по лимфатическим путям.
Возникает сильная боль и резь в больном глазу, веко отекает, наблюдается слезотечение, светобоязнь, появляется гнойное отделяемое в углах глаза.
Гонококковый фарингит (воспаление глотки), а также инфицирование других структур ротовой полости – миндалин, язычка, небных дужек, языка и т.д. возникают в результате орогенитального контакта. Наблюдается боль в горле, усиливающаяся при глотании, сухость во рту, осиплость голоса.
Редко, при тяжелом течении заболевания у людей с ослабленным иммунитетом гонококки попадают в кровь и разносятся по организму, развивается системная воспалительная реакция (сепсис). Бактерии могут проникнуть в суставы, кости, мозг и мозговые оболочки, сердце, легкие, вызывая их гнойное воспаление.
Гонорея новорожденных протекает тяжело, с вовлечением в процесс глаз, носа, мочеполовых органов, часто развивается сепсис и менингит (воспаление мозговых оболочек).
Диагностика гонореи
Диагностика гонореи проводится лицам с признаками гонококкового воспаления в органах мочеполовой системы, прямой кишке, ротовой полости, глотке, на слизистой глаз. Параллельно обследуют половых партнеров.
Исследование выполняют тем, кому не удается зачать ребенка, кому предстоит операция любого объема на половых органах и органах малого таза, женщинам при планировании и во время беременности.
Диагноз устанавливают на основании результата следующих лабораторных исследований:
- микроскопия мазка (метод наиболее достоверен при исследовании выделений из уретры у мужчин с явными симптомами гонореи);
- посев на гонококк с определением чувствительности к антибиотикам (материалом является соскоб или мазок с пораженного органа);
Метод качественного бактериологического исследования различных видов биоматериала с целью выделения, идентификации возбудителя гонореи и определения его чувствительности к антибактериальным препаратам (антибиотикам, АМП).
Гонорея у женщин

Врач гинеколог-онколог. Руководитель сети Университетских клиник. Эксперт по патологиям вульвы и шейки матки, ведущий консультирующий врач в Центре патологии шейки матки в Санкт-Петербурге. Стаж 20+ лет. Принимает в Университетской клинике. Стоимость приема 2500 руб.
- Запись опубликована: 09.05.2020
- Время чтения: 1 mins read
Гонорея – это распространенная инфекция, вызванная гонококками. Заболевание передается половым путем (ИППП). Передача происходит во время любого сексуального контакта.
При ранней диагностике гонорею обычно легко лечить, но задержка лечения приводит к серьезным, а иногда и необратимым осложнениям. Например, когда гонококковая инфекция поражает матку или маточные трубы, возникает воспаление тазовых органов, что в конечном результате приводит к женскому бесплодию.
Причины и передача гонококковой инфекции
Гонорею вызывает заражение бактериями N. gonorrhoeae . Эти бактерии процветают в теплой, влажной среде, поэтому гонококк может размножаться на любой слизистой оболочке, в том числе органов мочеполовой системы, ротоглотки, прямой кишки, на конъюнктиве.
Риску заражения гонококковой инфекцией подвержен любой сексуально активный человек, но она наиболее распространена среди подростков и молодых людей.
- Половой путь передачи гонореи. Происходит от инфицированного партнера через вагинальный, анальный или оральный половой контакт без использования презерватива. Для заражения гонококковой инфекцией в 60-95% случаев хватает даже однократного незащищенного полового акта. Для инфицирования достаточно соприкосновения слизистых гениталий без эякуляции.
- Вертикальный. Беременная женщина также может передать инфекцию ребенку во время родов.
- Контактно-бытовой . Редко, но возможен бытовой путь передачи гонореи девочкам от зараженной матери. Это возможно при нарушении личной гигиены.
Как проявляется гонококковая инфекция?
Для женщин характерны признаки гонореи в виде сильной рези во время мочеиспускания и гнойных выделений из мочеполовых путей. Но они появляются не всегда. Ранняя гонорея часто протекает в субклинической форме, поэтому в последние годы увеличилось число случаев заражение гонореей женщин и младенцев, хотя традиционно инфекция считается мужским заболеванием.
Гонококк у женщин поражает слизистые оболочки:
- эндоцервикса;
- уретры;
- заднего прохода;
- глотки.
Большинство таких гонококковых поражений либо бессимптомны (60-70%), либо вызывают только легкие признаки, включая нехарактерные выделения и легкое раздражение при мочеиспускании и половом контакте, которые могут быть не замечены, пока инфекция не распространяется на верхние половые пути.
До полового созревания у девочек, а также женщин среднего возраста в постменопаузе может поражаться влагалище (вагинит), хотя чаще всего при инфицировании N. gonorrhoeae наблюдается поражение шейки и мочеиспускательного канала (гонококковые цервицит и уретрит).
Гонорея
При острой симптоматической гонорее у женщин через 3-7 дней после заражения возникают:
- патологические влагалищные (желтоватые с примесью гноя);
- жжение, боль в области мочеиспускательного канала;
- частое мочеиспускание, очень болезненное, сопровождающееся резями;
- межменструальное кровотечение;
- боль при интимных отношениях.
При гинекологическом осмотре выявляются:
- отек, гиперемия вульвы;
- эрозивные поражения шейки и ее гиперемия;
- выделение гноя из цервикального канала;
- поражается уретра (гной, гиперемия, инфильтрация тканей).
При гонококковом вестибулите отмечается:
- отек, боль в области вульвы;
- если формируется абсцесс боль становится нестерпимой (особенно при движениях), пульсирует, присоединяется лихорадка, интоксикация.
Инфекции глотки почти всегда протекают бессимптомно. При клинически выраженном гонококковом фарингите беспокоят:
- сухость во рту;
- болезненность при глотании;
- изменение голоса (охриплость, осиплость);
- покраснение, отек, пленки на миндалинах.
При поражении прямой кишки ( гонококковый проктит ) появляются:
- зуд и болезненность вокруг анального отверстия;
- выделения слизисто-гнойные;
- кровотечение из анального отверстия;
- боль при дефекации.
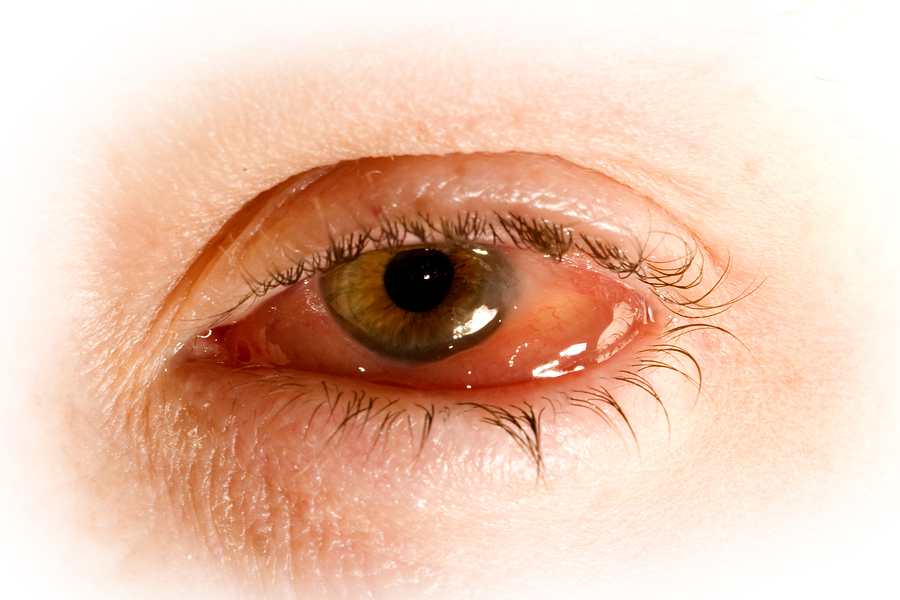
Если инфицированная сперма или вагинальная жидкость через прикосновение рук попадают в глаза (поражается, как правило, один глаз) может развиться гонококковый конъюнктивит :
- выраженное покраснение глаз;
- болезненность в глазу и светобоязнь;
- появляется гной сначала в уголках глаза, потом более обильный.
При отсутствии лечения поражается роговица, образуется язва, которая заживает с образованием рубца и оставляет бельмо.
Какие осложнения вызывает гонококковая инфекция у женщин?
Когда гонорея не выявлена и женщина не получает адекватной терапии, может развиться воспалительный процесс органов таза (ВЗОМТ). Как и при неосложненной гонококковой инфекции, воспаления протекают бессимптомно или могут давать незначительные признаки и симптомы продолжающегося поражения яичников и фаллопиевых труб. Это приводит к задержке терапии у женщин приблизительно в 85% и повышению вероятности возникновения отдаленных осложнений.
Некоторые случаи ВЗОМТ имеют тяжелую форму (сильные боли в животе, лихорадка), что может привести к абсцессам яичников и системному поражению гонококком.
При гонорейном сальпингоофорите появляется:
- схваткообразная боль, признаки интоксикации (в острой форме);
- нарушения месячного цикла (в хронической форме);
- при осмотре – уплотнение и небольшая болезненность маточных труб.
При гонококковом эндометрите :
- тянущие боли;
- незначительные кровянистые выделения между месячными.
- увеличение, болезненность, мягкая консистенция матки (острая стадия);
- матка плотная ограниченная в подвижности (хроническая стадия).
Хроническая гонококковая инфекция всех слизистых приводит к их дегенерации и инфильтрации. Образуются очаги поражения глубоких слоев эпителия, процесс заживления которых сопровождается трансформацией эпителия в многослойный плоскоклеточный, затем в ороговевающий. Так развивается атрофия тканей с образованием рубцов.
Гонорея
При воспалениях, вызванных гонококком, рубцы на маточных трубах могут стать причиной непроизвольного бесплодия у 20% женщин, внематочной беременности у 9% и хронической тазовой боли у 18%.
Гонорея может распространяться с бактериемией, ведущей к хроническим инфекциям суставов и сепсису.
Распространенная (диссеминированная) гонорея часто приводит к:
- петехиальным или пустулезным поражениям кожи;
- асимметричной артралгии;
- теносиновите;
- септическому артриту;
- остеомиелиту.
Гонококковая инфекция иногда осложняется перигепатитом и редко – эндокардитом или менингитом .
Наконец, гонорея очень легко передается как половыми контактами, так и при рождении. Инфекции у новорожденных включают конъюнктивит, слепоту, сепсис и инфекции суставов.
Кому рекомендуется обследование на гонорейную инфекцию?
- При признаках воспаления тазовых органов. Урогенитальный тракт – уретрит, цистит, парауретрит. Репродуктивная система – вульвовагинит, цервицит, эндометрит, сальпингоофорит.
- При признаках воспаления прямой кишки, ротоглотки, глаз;
- При обследовании при беременности (постановка на учет, срок 26-30 и 36-40 недель);
- При отсутствии обследования на ИППП перед родами;
- При непроизвольных выкидышах, внематочной беременности в анамнезе;
- При обращении женщины по поводу бесплодия;
- При подозрении на ИППП (или обнаружении другой) у женщины или ее партнера;
- Перед операциями или инвазивными методами обследования половых органов и малого таза;
- При обращении по поводу сексуального насилия.
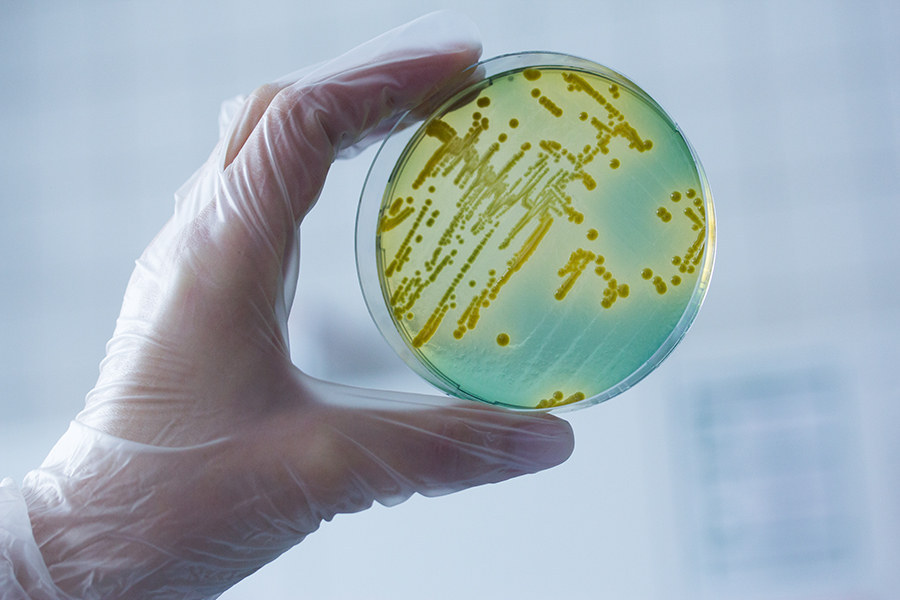
Как проводится диагностика гонококковой инфекции?
Сначала венеролог собирает анамнез у женщины. Врач спросит о симптомах и истории акушерско-гинекологических болезней, образе интимных отношений.
Затем проводится исследование: анализ первой утренней мочи и/или мазок потенциально пораженного участка – шейки матки, уретры, заднего прохода или горла. Перед взятием образца не рекомендуется: спринцевание, мочеиспускание (минимум 3 часа при стертой форме и 30 минут при острой), полоскание горла. Мазок не берут в период месячных.
Инструментальные методы диагностики и провокация перед анализами на гонорею не проводится.
- Микроскопияцервикального, ректального мазка и образца из глотки. Не проводится, так как имеет низкую специфичность и доказательность (40-60%), особенно при бессимптомном течении.
- Метод иммунофлюоресценции. Методом иммунофлюоресценции и при помощи иммуноферментного анализа N. gonorrhoeae не выявляются и диагностика гонореи не проводится.
- Культуральное исследование (посев на чувствительные среды). Проводится для определения чувствительности к антибиотикам и рекомендуется в основном у девочек вместе с молекулярно-биологическими способами выявления инфекции.
- ПЦР. Для постановки диагноза гонореи рекомендуется амплификация (выделение) фрагментов РНК ( NASBA ) и обнаружение ДНК гонококка методом ПЦР . Эти молекулярно-биологические методы высоко специфичны (100%) и высокочувствительны (99-100%), поэтому в настоящее время назначаются для диагностики гонореи.
Если результат экспресс-теста или анализов, проведенных в лаборатории в частном порядке по желанию женщины положительный – ей нужно обратиться к венерологу для подтверждения диагноза и назначения лечения гонореи.
Дифференциальная диагностика гонорейной инфекции проводится в отношении:
- заболеваний урогенитального тракта, вызванных другими патогенами (трихомониаз, генитальный микоплазмоз, хламидиоз);
- вирусов (герпес половых органов);
- нарушения микрофлоры с развитием условно-патогенных бактерий, вызывающих бак. вагиноз, кандидозы;
- эндометриоза.
Женщины с гонорейной инфекцией имеют более высокий риск заражения или передачи ВИЧ . Одна из причин этого заключается в том, что инфекция может привести к появлению открытых язв, а когда в коже возникает повреждение, бактерии или вирус другого типа легче проникают в организм. Чтобы выявить возможное сопутствующее заболевание рекомендуется обследование на ВИЧ, вирусный гепатит, сифилис.
Диагностика гонореи
Как лечится гонококковая инфекция?
При выявлении гонореи у женщины пройти курс лечения должны все ее сексуальные партнеры.
Лечение может остановить прогрессирование инфекции, но оно не может восстановить любое деструктивное повреждение, которое уже произошло. По этой причине важно обращаться за лечением как можно скорее.
Лечение обычно медикаментозное, включает применение антибиотиков.
Рекомендации по лечению гонококковых инфекций у женщин
Нижние отделы мочеполовых путей и поражение прямой кишки без осложнений : Цефтриаксон 0,5 г в/м в разовой дозе (преимущественно) или Цефиксим 400 мг внутрь в разовой дозе.
Другие комбинации (применяются при подтверждении чувствительности):
Цефтизоксим 500 мг им в разовой дозе и Цефотаксим 500 мг в/м в разовой дозе плюс Азитромицин 1 г перорально в разовой дозе или Доксициклин по 100 мг внутрь 2 раза в день в течение 7 дней.
Глотка : Цефтриаксон 0,5 г в/м в разовой дозе плюс Азитромицин 1 г перорально в разовой дозе или Доксициклин по 100 мг внутрь 2 раза в день в течение 7 дней.
Конъюнктива: Цефтриаксон 1 г в/м в разовой дозе.
Диссеминированная гонококковая инфекция (ДВКЛ): Цефтриаксон 1 г в/м или внутривенно каждые 24 часа (2) (преимущественно).
Цефотаксим 1 г внутривенно каждые 8 часов(2) ( Цефтизоксим 1 г внутривенно каждые 8 часов (2) плюс Цефиксим 400 мг внутрь 2 раза в день для завершения 7-дневного курса.
*Примечание: (2) – парентеральное лечение следует продолжать до 24 часов, следующих за улучшением клинических симптомов.
Менингит : Цефтриаксон 1-2 г каждые 12 часов в течение 10-14 дней.
Эндокардит : Цефтриаксон 1-2 г каждые 12 часов в течение как минимум 4 недель.
При гонококковой инфекции рекомендуется в первую очередь Цефтриаксон (Rocephin).
Все альтернативные схемы лечения гонореи считаются менее эффективными по сравнению с Цефтриаксоном из-за меньшей эффективности при урогенитальной и ректальной инфекции и очень низких показателей излечения при фарингите.
Единственным рекомендуемым препаратом в форме таблеток для лечения гонореи является Цефиксим. Но он дает более низкую частоту излечения в 97,5% для неосложненных урогенитальных и аноректальных и в 92,3% глоточных гонококковых инфекций. Возможна комбинация
Цефтриаксона с 1 г Азитромицина (Zithromax) внутрь при сочетанных инфекциях.
В последнее время гонорею все труднее лечить, поскольку, Neisseria gonorrhoeae, бактерии, вызывающие гонорею, развили резистентность почти ко всем антибиотикам, которые традиционно использовались для лечения (пенициллины, фторхинолоны не применяются).
Если женщина не замечает каких-либо улучшений или отмечает повторное появление симптомов после нескольких дней или недель лечения, она должна обратиться за повторной консультацией. Может потребоваться дополнительное тестирование, чтобы определить чувствительность к антибиотикам и исключить возможное повторное заражение.
Необходимо избегать интимных отношений до окончания терапии и проведения контрольных исследований на отсутствие Neisseria gonorrhoeae (если это необходимо).
Если гонорея возникает во время беременности, необходимо назначить лечение: Цефтриаксон 0,5 г в/м в разовой дозе. Поскольку можно передать инфекцию ребенку во время родов, новорожденному обычно применяются антибиотики профилактически сразу после рождения.
У некоторых новорожденных после рождения развивается конъюнктивит. Существуют различные возможные причины, одной из которых является гонорея. Симптомы обычно появляются через 2-4 дня после рождения и включают покраснение глаз, гной и опухшие веки. Поэтому всем новорожденным обязательно проводят обработку глаз эритромициновой глазной мазью.
Если молодая мама замечает эти симптомы у новорожденного после выписки из роддома, она должна немедленно обратиться за медицинской помощью, поскольку они также могут быть признаком более серьезного состояния, такого как менингит или бактериемия.
Гонорея — симптомы, лечение гонореи у мужчин, женщин
Гонорея или триппер — инфекция, которая передается половым путем, реже — от матери новорожденному. Патологический процесс поражает органы мочеполовой системы. Заболевание имеет характерную симптоматику, лечением занимается венеролог.

Причины и стадии заболевания
Гонорея считается одной из самых распространенных ИППП. Ежегодно в России выявляют 23, 9 случаев на 100 тыс. населения. Основной путь передачи — половой. Избежать заражение помогут презервативы.
Заразиться можно при любом виде секса — оральном, вагинальном, анальном. У женщин возможность инфицироваться составляет 60-70% , что значительно выше, чем у мужчин.
Продолжительность инкубационного периода — 2-10 дней. Затем наступает острая стадия, которая может длиться до двух месяцев. В этот период проявляются симптомы заболевания, развиваются ранние осложнения. Через 2 месяца после появления первых признаков наступает хроническая стадия, для которой характерна смена периодов ремиссии и обострения. На фоне хронического воспалительного процесса возникают рубцовые осложнения.
Дети заражаются от больной матери в утробе или при прохождении по родовым путям. Гонорея у ребенка может возникнуть, если не была проведена профилактика гонококкового конъюнктивита после родов.
Возбудители гонореи — гонококки. Это неподвижные бактерии в форме боба, споры не образуют. Длина не превышает 1,5 мкм. Поверхность покрыта тонкими нитями, которые передают генетическую информацию, отвечают за вирулентность.
Гонококки могут некоторое время сохранять жизнеспособность в слизи, гное. Поэтому нельзя полностью исключить неполовой путь заражения. В крови бактерии быстро погибают, поэтому по организму распространяются редко. Через бытовые предметы, посуду инфекция не передается.
Симптомы гонореи у женщин и мужчин
Гонококковая инфекция и мужчин выражается в остром воспалении мочеиспускательного канала — уретрите.
- обильные гнойные желто-зеленые выделения из уретры, при тяжелом течении присутствуют примеси крови;
- боль, резь, жжение в мочеиспускательном канале;
- учащенное мочеиспускание;
- отечность вокруг наружного отверстия мочеиспускательного канала;
- при пальпации уретры возникает умеренная боль.
При заражении гонококками у женщин развивается острый или подострый эндоцервицит — воспаление шейки матки. Реже воспаляется мочеиспускательный канал.
- незначительные гнойные влагалищные выделения;
- боль в нижней части живота;
- учащенное, болезненное мочеиспускание;
- кровянистые выделения после полового контакта;
- шейка матки красная, отечная.
У женщин гонорей протекает бессимптомно в 50% случаев. У мужчин признаки заболевания возникают в 97% случаев.
При анальных половых контактах возникает ректальная гонорея (гонококковый анусит, проктит). Проявления — боль, жжение в области ануса, слизистые выделения из прямой кишки с примесью гноя, крови, болезненные позывы к опорожнению кишечника. Заболевание часто протекает бессимптомно у мужчин и женщин.
Гонококковый стоматит, фарингит, тонзиллит. Заражение происходит во время орального секса. Выраженные признаки появляются редко. Преимущественно беспокоит боль в горле при глотании, слизистая миндалин, мягкого нёба, задней стенки глотки отечная.
Гонококковый конъюнктивит — у взрослых заболевание возникает редко при переносе бактерий руками из половых органов в глаз. Воспаление одностороннее. Признаки — конъюнктива красная, отечная, обильные выделения гнойного характера.
Диагностика и лечение
Анализы на гонококковую инфекцию можно сдавать через 2 недели после завершения приема антибиотиков. До забора биоматериала 3 часа нельзя опорожнять мочевой пузырь, если выделения обильные, достаточно подождать 20 минут после мочеиспускания.
У женщин берут мазок из уретры, влагалища, канала шейки матки. У мужчин для анализа требуется отделяемое уретры. При необходимости делают мазок из заднего прохода, глотки, слизистой оболочки глаз.
Для выявления гонококков проводят:
- Микроскопическое исследование биоматериала. Мазок окрашивают по Грамму, изучают под микроскопом. Возбудители гонореи окрашены в темно-синий цвет, чаще всего находятся внутри клетки. При исследовании мазка из мужской уретры достоверность — 90-100%. При изучении отделяемого канала шейки матки, прямой кишки, глотки чувствительность составляет не более 60%. При отсутствии симптомов гонореи метод не информативен.
- Культуральное исследование. Полученный материал помещают на специальные питательные среды. Это позволяет определить чувствительность гонококков к антибактериальным препаратам.
- Скрининг. Производят амплификацию ДНК патогена при помощи полимеразной цепной реакции. Молекулярные методы точные и информативные, но применяют их не везде из-за дороговизны.
Инструментальные методы — уретроскопия, аноскопия, кольпоскопия, УЗИ органов малого таза. Применяют при хронической гонорее.
Для лечения гонококковой инфекции применяют антибактериальные препараты в форме таблеток или раствора для инъекций. Лекарства подбирает врач, самолечение приводит к развитию осложнений. Через 2 недели после завершения терапии необходимо сдать анализы повторно.
Местное лечение антисептиками, иммунотерапия, физиотерапия при гонорее неэффективно.
Антибактериальную терапию назначают обоим половым партнерам, даже при отсутствии симптомов гонореи.
Что будет, если не лечить гонорею
При отсутствии адекватное терапии на фоне гонококковой инфекции возникают различные ранние и поздние осложнения.
Осложнения у мужчин:
- воспаление яичка и придатков;
- мужское бесплодие;
- стриктура уретры;
- воспаление парауретральных желез;
- простатит;
- везикулит.
У женщин осложнения гонореи проявляются в виде воспалительных патологий органов малого таза, перитонита. При хроническом течении болезни образуются спайки и рубцы, что приводит к внематочной беременности, самопроизвольному аборту, преждевременным родам. Редкие осложнения — вестибулит, бартолинит, цистит, парауретрит.
Гонококковая инфекция из мочеполовых органов может проникнуть в дерму, суставы, внутренние органы. Возможно развитие сепсиса, менингита, абсцесса печени, эндокардита, пневмонии, артрита, гонорейного кератоза.
Гонорея увеличивает риск заражения ВИЧ в 5 раз, при анальном сексе вероятность возрастает в несколько раз. Единственный способ избежать инфицирования гонококками — избегать случайных половых связей, всегда использовать презерватив при сексе с новым партнером.


