Как жить с мерцательной аритмией
Мерцательная аритмия (МА) – самое распространённое нарушение ритма. Регистрируется повсеместно и встречается практически во всех возрастных группах, но частота ее возникновения увеличивается с каждым десятилетием жизни.
При своевременном обращении к врачу, правильно подобранном лечении и выполнении пациентом всех назначений доктора прогноз при данном заболевании достаточно благоприятный и качество жизни больного значительно не страдает.
Это касается пациентов всех возрастных групп, в том числе и пожилых.
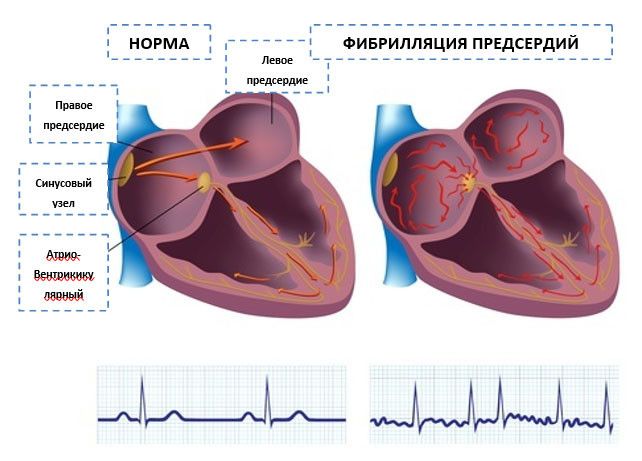
В норме в сердце человека есть проводящая система. Она подобна электрической проводке и ее функция – из синусового узла, расположенного в левом предсердии, проводить импульсы на мышцу сердца, благодаря чему оно сокращается. При мерцательной аритмии функцию одного «источника питания» (синусового узла) берут на себя множественные аритмические очаги в предсердии и сердце сокращается хаотично. Именно поэтому эту аритмию еще называют delirium cordis (бред сердца).
Эти аритмические очаги могут быть достаточно мелкими и множественными и тогда эту форму МА называют фибрилляцией предсердий (от латинского fibrillatio-мелкие сокращения, дрожь).
При более крупных и организованных очагах аритмии говорят о трепетании предсердий (напоминает трепет крыла птицы или бабочки). Фибрилляция предсердий – всегда хаотичные и абсолютно аритмичные сокращения сердца.
Трепетание же предсердий может быть как правильной, так и неправильной формы. В первом случае ритм правильный, а во втором – такой же хаотичный, как при фибрилляции предсердий.
Различить эти формы МА можно лишь по ЭКГ. Однако методы диагностики и лечения, а также профилактики этих форм заболевания едины. Хотя при трепетании предсердий отмечается больший эффект от хирургических методов лечения.
Как и любое заболевание, МА имеет свои особенности течения. Начинается она, как правило, с внезапно развившегося эпизода (пароксизма), который может завершиться так же внезапно, как и начался.
При этом восстановление нормального (синусового) ритма может происходить как спонтанно (самостоятельно), так и с помощью специальных лекарств – антиаритмических средств.


Дальнейшее течение этого заболевания абсолютно непредсказуемо. После первого пароксизма нередко эта аритмия «затихает» на долгие годы, а потом может появиться в самый неожиданный момент. Или, наоборот, после первого эпизода срывы ритма становятся все чаще. И, как правило, при учащении, удлинении пароксизмов МА она постепенно переходит в постоянную форму, то есть поселяется в сердце пациента уже навсегда.
В ряде случаев, когда пароксизмы повторяются достаточно часто и изнуряют больного, переход аритмии в постоянную форму приносит ему облегчение, потому что каждый эпизод срыва и восстановления ритма сердца «раскачивает» его и приводит к осложнениям.
В любом случае, жить с этой аритмией можно, нужно лишь освоить основные принципы управления ею. Однако, следует понимать, что вылечить это заболевание раз и навсегда практически невозможно, как и многие другие болезни (бронхиальная астма, сахарный диабет, гипертоническая болезнь, ишемическая болезнь сердца и т.д.) – можно лишь сосуществовать с МА, контролировать ее симптомы и проводить профилактику развития осложнений. Особую когорту составляют пациенты с частыми рецидивами МА. В этом случае речь идет либо о неправильном лечении (пациент не принимает препараты, либо принимает их в недостаточной дозе, и проблема может быть решена с помощью врача – аритмолога). Однако, в ряде случаев учащение пароксизмов ФП – это естественное течение заболевания, свидетельствующее о том, что скоро пароксизмальная форма МА перейдет в постоянную. Это процесс может быть прерван с помощью хирургических методов лечения.
Мерцательную аритмию принято подразделять на следующие формы:
1.По механизмам развития;
A. фибриляция предсердий
Б. трепетание предсердий:
- правильная форма
- неправильная форма
- тахисистолическая (ЧСС 90-100 в минуту и выше)
- брадисистолическая (ЧСС 60 в минуту и ниже)
- нормосистолическая (ЧСС 60-80 в минуту)
- пароксизмальная (возникающая периодически, каждый такой пароксизм (эпизод аритмии) длится не более 7 дней и нередко проходит самостоятельно, иногда требует приема специальных лекарств для восстановления ритма)
- персистирующая (длится более 7 дней и требует активного восстановления ритма)
- перманентная (длится более года и может быть предпринята попытка восстановления ритма)
- постоянная (длится более года, восстановление ритма не показано в силу его неэффективности)
Естественно, все эти формы сочетаются между собой. Например, в диагнозе может быть указана пароксизмальная тахисистолическая форма фибрилляции предсердий, учащение пароксизмов.
Основными причинами развития МА являются:
- гипертоническая болезнь
- пороки сердца
- перенесённые инфаркты
- перенесенные миокардиты (воспалительные заболевания сердца)
- токсическая (алкогольная) кардиомиопатия
- бронхиальная астма
- хроническая обструктивная болезнь лёгких
- пневмония
- язвенная болезнь
- эрозивный гастродуоденит
- НР-инфекция (хеликобактерный гастродуоденит)
- желчнокаменная болезнь
- хронический панкреатит
- воспалительные заболевания кишечника
- заболевания щитовидной железы (тиреотоксикоз)
- сахарный диабет
5.инфекции (ОРВИ, грипп, сепсис)
6.вредные привычки:
- злоупотребление алкоголем
- применения наркотиков
- интенсивное курение
7.нарушение режима труда и отдыха (работа без выходных и отпусков, частые командировки)
8.обострение любой сопутствующей патологии
9.онкологические заболевания, особенно после курсов лучевой и химиотерапии
10.сочетание факторов
МА может быть выявлена при регистрации электрокардиограммы, при измерении артериального давления (мигает значок «аритмия» на экране тонометра), либо сам пациент ощущает непривычное для него сердцебиение.
В случае обнаружения МА пациент должен незамедлительно обратиться к аритмологу, либо кардиологу. Ему будет предложено амбулаторное обследование или, при необходимости, госпитализация.
Оптимальным считается срок обращения за медицинской помощью в течение 48 часов с момента развития МА, так как в этом случае можно максимально быстро, эффективно и безопасно восстановить ритм.
В последнем случае искусственное восстановление синусового ритма с помощью лекарств называют медикаментозной кардиоверсией. В случае, когда ритм сердца восстанавливают с помощью электрического тока (дефибриллятором), говорят об электрической кардиоверсии
Так или иначе, любая форма этого заболевания нуждается в лечении. Мировым кардиологическим сообществом давно разработана стратегия ведения таких пациентов и обозначены основные цели лечения больных с мерцательной аритмией.
К ним относятся:
1. Контроль ритма /контроль частоты пульса
Если же нарушение ритма беспокоит более чем один-два раза в год, необходим постоянный прием антиаритмичеких средств.
Тактика по активному восстановлению и удержанию нормального (синусового) ритма с помощью ААП называется тактикой контроля ритма. Она предпочтительна у тех пациентов с пароксизмальной, перманентной и персистирующей формами заболевания, кто ведет активный образ жизни и не имеет солидной сопутствующей патологии.
При достаточно частых, затяжных эпизодах МА постоянная плановая антиаритмическая терапия также обязательна. Нередко учащение пароксизмов – это естественное течение заболевания. Но в ряде случаев эта форма МА обусловлена неправильным лечением, когда пациент принимает лекарства в недостаточной дозе, либо не лечится вовсе. Именно врач –аритмолг призван подобрать ту схему лечения, которая поможет пациенту справиться с болезнью. При ее неуспешности пациенту может быть рекомендована консультация кардиохирурга – аритмолога на предмет хирургического лечения МА.
В случае перехода этой аритмии в постоянную форму, активное восстановление ритма не показано в силу неэффективности. Под воздействием длительно существующей аритмии меняются структура и функция сердца и оно «привыкает» жить с аритмией. И «отучить» его от нее уже невозможно. У таких пациентов применяется тактика контроля пульса, то есть с помощью лекарственных средств достигается частота сердечных сокращений, комфортная для пациента. Но активных попыток восстановления ритма уже не делается.
В качестве антиаритмических средств на сегодняшний день используются:
- бета-блокаторы (метопролол, бисопролол, карведилол)
- пропафенон
- амиодарон
- сотагексал
- аллапинин
- дигоксин
- комбинация лекарственных средств
2.Профилактика осложнений:
профилактика инсульта и тромбоэмболий
При МА нет единого, скоординированного выброса крови сердцем, часть крови застаивается в его камерах и, в виде тромбов, может поступать в сосуды. Чаще всего страдают сосуды головного мозга и развивается инсульт.
С целью его профилактики назначаются препараты, влияющие на свертывание крови -варфарин, ривароксабан, дабигатран, апиксабан, которые надежно (более чем на 90%) защищают от инсульта.
Во время приема этих препаратов пациент должен следить за наличием кровотечений и раз в квартал контролировать общий анализ крови и креатинин. (при приеме ривароксабана, дабигатрана и апиксабана)., либо не реже раза в месяц исследовать МНО (международное нормализованное отношение) при приеме варфарина. Это необходимо для того, чтобы правильно рассчитать дозу препарата и следить за его безопасностью.
Ацетилсалициловая кислота (аспирин, кардиомагнил, тромбоасс) для профилактики тромбоэмболий рутинно не используется, так как степень защиты от венозного тромбоза при ее применении составляет всего 25%.
профилактика развития сердечной недостаточности
Сердечная недостаточность (СН) – осложнение многих заболеваний сердца, в том числе и МА. Это состояние обусловлено отсутствием полноценной насосной функции сердца, вследствие чего жидкая часть крови застаивается в тканях и органах, что проявляется одышкой и отёками.
С целью профилактики и лечения СН применяются ингибиторы АПФ (эналаприл, лизиноприл, периндоприл и др.), верошпирон(эплеренон), мочегонные (торасемид, фуросемид, гипотиазид).
3.Хирургическое лечение применяется в случае отсутствия эффекта от медикаментозных средств и проводится в специализированных кардиохирургических клиниках.
Виды хирургического лечения МА:
- имплантация электрокардиостимулятора при брадиформе МА
- радиочастотная аблация устьев лёгочных вен и других аритмогенных зон
- при пароксизмальной тахиформе фибрилляции и трепетания предсердий
Хирургия аритмий вообще и МА в частности – это «последний патрон», применяемый при неуспешности медикаментозной терапии.
После хирургического лечения с целью профилактики рецидивов аритмии пациентам назначается плановая антиаритмическая терапия.
Таким образом, лечение мерцательной аритмии – это образ жизни, подразумевающий «работу над собой» пациента. И в этом ему помогает врач-аритмолог.
Пациенту с МА следует беречься простудных заболеваний, вести здоровый образ жизни, избавиться от вредных привычек и избегать факторов, приводящих к ее развитию, а также неукоснительно соблюдать все рекомендации своего лечащего врача. Доктор поможет подобрать индивидуальную схему лечения и порекомендует, что делать при развитии рецидива аритмии, а также своевременно направит к кардиохирургу – аритмологу при наличии показаний.
Важно понимать, что подбор антиаритмической терапии занимает определенное время, требует повторных осмотров врача и ряда исследований в динамике ( общеклинические анализы, исследование уровня гормонов щитовидной железы, УЗИ сердца и холтеровское мониторирование ЭКГ, регистрацию электрокардиограммы) и к этом следует отнестись с пониманием. В ряде случаев требуется замена одного лекарственного препарата на другой.
Жизнь с мерцательной аритмией – процесс непростой и очень важно, чтобы пациент чувствовал поддержку и помощь доктора. Мы рады помочь Вам в этом и готовы предложить программы диспансерного наблюдения кардиолога, аритмолога и кардиохирурга в нашей клинике.
Что делать, если тонометр показывает аритмию

Сердечные заболевания зачастую проходят незаметно. Вы можете и не обращать внимания на изменения в работе органа, пока проблема не разовьется до тяжелой стадии. Чтобы не допустить осложнений, важно обнаружить нарушение в самом начале. Регулярное измерение давления — лучший способ вовремя выявить аритмию. Но для этого нужен специальный аппарат, в котором предусмотрен соответствующий индикатор. Но как работают такие тонометры и что делать, если сработал сигнал аритмии?
Что такое индикатор аритмии
Тахикардия или брадикардия — нарушения, которые развиваются вследствие внутренних и внешних факторов. В некоторых случаях такие проблемы возникают временно и проходят сами собой. Но часто заболевания требуют вмешательства врачей и серьезного лечения. Мерцательная аритмия — одно из таких нарушений. Если ее вовремя не распознать, патология может привести к смерти.
Электронные тонометры выводят показания сердечного ритма на дисплей. Для точного результата нужно провести несколько замеров с перерывами в 1-2 минуты. Аппарат рассчитает среднее значение и покажет соответствующий значок с результатами на экране. Если есть патология, сработает индикатор в виде небольшого сердечка с двумя дугами, означающими повышенный пульс.
Если тонометр показал аритмию, следует через какое-то время повторить процедуру. Если нарушение подтвердилось, следует как можно скорее обратиться к врачу. Данные тонометра сами по себе не являются диагнозом — только специалист может подтвердить или опровергнуть ваши подозрения.

Принцип работы индикатора
Частота пульса — это функция, которой оснащены автоматы и полуавтоматы. Механические тонометры могут определять только верхнее и нижнее АД. Индикатор пульса работает по очень простому принципу: прибор фиксирует колебание давления в манжете из-за воздействия пульсирующей артерии. Физическое давление переводится в электрические импульсы, которые аппарат перерабатывает и выводит на экран с помощью специальной программы.
В зависимости от модели, тонометр может измерять пульс и АД, фиксировать аритмию или запоминать результаты нескольких замеров. Аритмия способен зафиксировать не каждый прибор.
Чтобы тонометр выявил нарушение сердечного ритма, нужно воспользоваться им несколько раз. Аппарат считает среднее значение, чтобы определить степень аритмии. Более современные модели способны различать ложные и реальные симптомы, исключая внешние факторы воздействия.
Принцип работы тонометра:
На плече или запястье закрепляется манжета, в нее нагнетается воздух (автоматически или вручную с помощью груши).
Манжета надувается и сдавливает артерию, перекрывая кровоток. При максимальном сдавливании (сердечные тоны не прослушиваются).
В любом электронном устройстве воздух спускается из манжеты автоматически. Кровоток восстанавливается, и аппарат начинает фиксировать пульсацию — это отметка верхнего давления.
Постепенно манжета перестает сдавливать сосуд, пульсация больше не слышна — это показатель нижнего давления.

Что делать, если высветился значок аритмии
Чтобы с уверенностью говорить о нарушении, нужно пользоваться тонометром каждый день. Сравнивая показания тонометра, можно определить, стабильна ли работа сердца. При мерцательной аритмии возможны следующие проблемы:
пульс не совпадает с ритмом сокращений сердца;
кровеносный сосуд заполняется не полностью.
Если вы измеряете пульс каждый день, и индикатор аритмии высвечивается довольно редко — не беспокойтесь. Но если значок появляется почти после каждой процедуры — обратитесь к врачу. Помните, что только после детального обследования врач сможет поставить точный диагноз.
Во время использования тонометра важно соблюдать инструкцию. Малейшее движение, разговоры или другие факторы могут значительно исказить результаты. Основные правила использования тонометра:
расслабленное и спокойное состояние;
нельзя разговаривать и шевелиться во время замера;
перед замером нельзя курить, употреблять кофе, алкоголь, энергетики и влияющие на АД препараты;
рука с манжетой должна находиться на уровне сердца;
Процедуру нужно проводить 3 раза подряд, чтобы рассчитать среднее значение. Это важное правило, которое касается всех моделей с индикатором аритмии.
Если результат обследования показал наличие мерцательной аритмии, проконсультируйтесь с кардиологом. Только специалист может назначать препараты и составлять программу лечения. Не занимайтесь самолечением — это может навредить вашему здоровью!
Если вы страдаете от низкого давления, на выручку придут специальные препараты, кофе или физические нагрузки. Но специалисты против таких методов: если переусердствовать, можно нанести себе вред. Врачи больше склоняются к приему седативных средств. Самые безопасные варианты:
настойка аралии тонизирует и укрепляет сердечную мышцу, повышает АД плавно и умеренно;
настойка женьшеня — тот же эффект, но более слабое воздействие;
Кофетамин повышает давление, но учащает пульс;
Коргликон нормализует пульс при мерцательной аритмии, питает кислородом сердечную мышцу.
Этмозин нормализует сердечные сокращения и повышает АД, но принимается только под контролем врача.
Причин аритмии может быть много. В зависимости от источника проблемы, врач назначает тот или иной препарат. В любом случае, начать лечение следует как можно раньше. При любом заболевании скорость вашей реакции играет первостепенную роль. Тяжелые формы аритмии нужно лечить в стационаре, если же проблема на ранней стадии — в домашних условиях.
Если вы уже купили тонометр с индикатором аритмии, не ленитесь время от времени делать замеры. Нарушения в работе сердца — массовая проблема, с которой сталкиваются миллионы людей. Особенно это касается мужчин и женщин старше 40 лет.
Индикатор аритмии на тонометре: стоит ли ему верить?
Болезни сердца часто подкрадываются незаметно, как правило, человек не обращает внимания на неполадки в работе сердечной мышцы. Поэтому аритмию сердца замечают, когда болезнь принимает тяжелую стадию. Чтобы этого не произошло, необходимо регулярно измерять артериальное давление и ритм сердца. Для этого следует приобрести тонометр с функцией замера сердечного пульса — автоматический или полуавтоматический. Индикатор аритмии на тонометре – что это и как отследить — разберемся в этом вопросе, ответ на который должен знать каждый, кто страдает болезнью сердца.
Основные виды тонометров и их строение
На сегодняшний день разработано множество приспособлений для измерения артериального давления. На фото изображены разные виды современных тонометров. Рассмотрим их подробнее.

Механический тонометр состоит из груши, циферблата и манжеты, соединенных резиновыми трубками.
Преимуществом данного типа аппаратов выступает дешевизна, отсутствие погрешностей на фоне аритмии, движений, разговора. Недостатками будут моменты, по которым измерение давления механическим путем требует навыков и наличия стетоскопа. Индикатор аритмии на тонометре отсутствует. Недостоверный результат может получиться из-за сниженного слуха пациента, ослабленных тонов, тахикардии.
Читайте также: Низкий пульс при нормальном давлении: причины редкого ЧСС, как его повысить дома и какие симптомы требуют обращения к врачу
Ртутный тонометр. Отличием этого аппарата является ртутный манометр. Используется в некоторых медицинских учреждениях, считается наиболее точным. Явным недостатком данного типа оборудования будет токсичность ртути.
Автоматический тонометр. Состоит из манжеты и регистратора с цифровым экраном. Подобные современные аппараты измеряют давление, пульс, а также могут быть оснащены индикатором аритмии, движений, индикатором правильности положения руки. В некоторых электронных моделях встроен принтер. Наличие встроенной памяти позволяет сохранять данные на продолжительный срок. Недостатком прибора является необходимость зарядки и погрешность в результатах измерения.

Прибор может крепиться на плечо (изображено выше), а также на запястье и палец.
Запястный тонометр. Компактность и автоматизм делают данный аппарат достаточно удобным, однако он подходит людям до 50 лет.
Пальцевое устройство. Кроме артериального давления, тонометр позволяет измерить сатурацию (насыщение кислородом) крови, пульс. Устройство реагирует моментально после одевания на палец.
Полуавтоматический тонометр. Является промежуточным вариантом между двумя выше указанными. Имеет грушу, манжетку и цифровой экран с кнопками. Несомненным плюсом данного дивайса будет то, что аппарат имеет разные функции и не требует зарядки или батареек, а минусом – необходимость применять физическую силу при нагнетании воздуха.


Как тонометр улавливает и отображает проблему
Функции определения частоты пульса имеются в автоматическом и полуавтоматическом тонометре. Принцип работы аппарата базируется на нестабильном давлении в манжете, возникающем вследствие кровотока в пережатой артерии. Эти колебания переходят в электрические сигналы под действием электронного устройства. Автоматическая программа анализирует показания и превращает их в числовые значения.
От того, какими функциями оснащен тонометр, можно узнать кровяное давление, частоту сокращения сердечной мышцы и наличие аритмии. В современных приборах сохраняются предыдущие показатели, необходимые для сравнения.

Механический прибор не дает возможности обнаружить нарушения в работе сердца
Как происходит процесс замера давления:
- На предплечье помещается манжета, в нее подается воздух автоматически или помпой.
- Она увеличивается в размерах, отчего происходит сдавливание сосуда, и кровь перестает циркулировать.
- Если применить фонендоскоп, то в данный момент наступает тишина, потому что кровь не циркулирует.
- Постепенно воздух выпускается через специальный клапан, и кровь начинает циркулировать, о чем сигнализируют стуки в фонендоскопе. Это будет верхний показатель давления, который высветится на мониторе.
- Кровоток постепенно улучшается и восстанавливается, в этот момент стуки прекращаются – это будет показатель нижнего кровяного давления. В автоматических тонометрах человеческое участие не требуется.

Правильное использование автоматического тонометра
Функция диагностики аритмии присутствует не у всех моделей тонометров. Определяется она следующим образом: тонометр измеряет давление и пульс несколько раз, с небольшими интервалами, пока не будет хотя бы пары результатов без определения аритмии. Затем данные обрабатываются, и на экран выдается средний показатель.
Причем современные модели тонометров могут самостоятельно отличить симптомы аритмии от ложных, которые получились в результате воздействия внешних факторов.
Процесс измерения давления и его особенности на разных видах устройств
У большинства моделей принцип работы одинаков и базируется на методе Короткова, то есть распознавании пульсовых волн.

Правила работы с механическим тонометром таковы: сначала накладывают манжету на плечо, затем накачивают воздух при помощи груши и, медленно спуская, выслушивают первый и последний сердечные тоны при помощи стетоскопа.
Полуавтоматический тонометр использовать легче: закрепив манжету, достаточно нажать кнопку «старт» и после сигнала накачать грушей воздух, а затем оставшийся в манжете воздух спустить. Результат высветится на экране регистратора.
Автомат является наиболее простым в использовании. Человеку нужно только надеть манжету в правильном месте и нажать кнопку, после чего на экране отобразится результат.
Принцип работы прибора
Как уже писалось, выявить проблему поможет тонометр. В продаже имеются следующие виды аппаратов:
- механические;
- автоматические;
- полуавтоматические.
Если первым определить сбой в сердечном ритме практически невозможно – для этого нужен опыт, то автомат и полуавтомат с данной проблемой легко справляются благодаря установленной в них индикации аритмии. Осталось только узнать, что это такое, как выбрать прибор и в каких случаях вызвать медика, а в каких можно справиться самостоятельно.
Справка! Современные приборы в зависимости от модели и производителя могут определять сразу несколько показателей жизнедеятельности человека, ведь в них, кроме тонометра, вставлены термометр, пульсометр.
Именно подобные аппараты являются оптимальными для определения мерцательной аритмии, так как пациент имеет возможность самостоятельного слежения за тем, как протекает болезнь. Также он может своевременно выявить случаи обострения. Как показывает практика, спросом пользуются приборы со следующими опциями:
- фиксация АД;
- в памяти прибора находятся как минимум 10 последних операций;
- производит расчет средних показателей;
- индикатор аритмии;
- питание двойного типа – от батареек и от сети.
Некоторые аппараты дополняются звуковым сигналом, звучащим когда время подсчета пульса подходит к завершению. Подобные приборы рекомендуются тем, у кого слабое зрение.
Также отличным плюсом считается, если аппарат может запомнить показатели двух человек, при этом их показания сохраняются в памяти прибора. Это позволяет сравнить последний показатель с предыдущим и на основании этого вывести средние показатели.
Индикатор аритмии на тонометре и его диагностическая ценность
Аритмия – это нерегулярное сокращение сердца. Причин для данного состояния довольно много. Это могут быть как органические (патология сердца и его структур), так и функциональные нарушения (гормональный дисбаланс, дыхательная аритмия, чрезмерное содержание калия в крови). Прием алкоголя может спровоцировать аритмию у людей с блокадой ножек пучка Гисса.
Обычно, нарушение сердечного ритма ощущается как перебои, замирания, кувырки в сердце. Эпизод может сопровождаться чувством нехватки воздуха.
Индикатор аритмии на тонометре — это современная технология, позволяющая оценить ритмичность сердцебиения человека во время измерения АД. Разумеется, аппарат не сможет определить какое именно нарушение ритма возникло у пациента. С этой целью нужно обратиться к специалисту и зарегистрировать ЭКГ. Ценность такого индикатора в том, что, зафиксировав патологию, человек может своевременно обратиться за помощью и начать лечение.
Почему тонометр показывает аритмию?
Аритмия – это патология сердечного ритма, которая может возникать из-за воздействия внешних факторов или различных заболеваний. Причины, почему тонометр начинает показывать аритмию, могут быть следующие:
- психологическое перенапряжение, постоянные стрессы;
- дисфункция щитовидной железы;
- сахарный диабет;
- сердечные патологии или перенесённые заболевания сердца;
- чрезмерное употребление алкоголя и курение;
- высокое артериальное давление;
- неправильное питание и нарушение обмена веществ;
- гормональный сбой;
- пристрастие к кофеиносодержащим напиткам;
- инфекционные процессы и грибковые поражения;
- климакс;
- заболевания головного мозга.

Как это работает?

Принцип работы механизма таков: человек измеряет давление обычным способом, а прибор анализирует пульсовые волны или осцилляции (зависит от аппарата). Если сердечная деятельность ритмична, результат измерений сразу выводится на экран. В случае нерегулярного сердцебиения (экстрасистолия, блокада, мерцательная аритмия и другие патологии) появляется специальный символ. Значок возникшей аритмии на тонометре выглядит в большинстве случаев так:
В случае срабатывания индикатора стоит повторить измерение.
На фоне аритмии измерение может быть достоверным или недостоверным. Достоверный показатель выводится на монитор вместе с индикатором аритмии, а в случае недостоверности полученных данных — результат не высвечивается.
Символ «Е» (Еrror) появляется на дисплее, если электронный тонометр не может различить пульсовую волну и оценить давление (когда сердце сокращается неэффективно, что происходит при трепетании и фибрилляции предсердий). Однако, многие современные тонометры имеют встроенную программу, способную определить мерцательную аритмию. К примеру, технология AFIB у компаний Microlife, Duo Sensor от Paul Hartmann и другие.
Диагностическая ценность индикатора аритмии высока, особенно у пожилых людей, страдающих ишемической болезнью сердца.
Что делать, если тонометр показывает аритмию?
Вне зависимости от того, какой тонометр используется, для подтверждения диагноза следует провести 3-4 измерения с перерывами в 10 минут. Если всякий раз тонометр показывает аритмию, а человек при этом испытывает «замирание» сердца или, наоборот, хаотические его биения, необходимо в срочном порядке обратиться к кардиологу. При помощи инструментальных методов диагностики он точно выяснит, почему прибор показывает аритмию, и составит план терапии.
Для уточнения диагноза терапевт зачастую проводит такие обследования:
- осмотр со сбором анамнеза, чтобы узнать о наличии вредных привычек, образе жизни больного;
- общий анализ крови и мочи;
- ЭКГ;
- анализ крови на холестерин и уровень сахара;
- консультацию у окулиста, невропатолога.
По результатам исследований терапевт может направить к кардиологу и/или эндокринологу. Они часто назначают дополнительные исследования:
- УЗИ сердца;
- суточный мониторинг;
- МРТ.

Если болезнь на ранней стадии, то пробуют вылечить её корректировкой образа жизни (отказом от курения, соленой и острой пищи, алкоголя, кофеиносодержащих напитков). В случае запущенной стадии назначают лекарственные препараты:
- При мерцательной аритмии отмечается пониженное давление, поэтому выписывают препараты, стабилизирующие показатели давления:
- настойка женьшеня;
- настойка аралии;
- Кофетамин;
- Этмозин;
- Коргликон.
- Для восстановления ритма при мерцательной аритмии выписывают:
- бета-адреноблокаторы;
- блокаторы ионов кальция;
- сердечные гликозиды;
- Амиодарон.
- Для понижения давления при других видах аритмии применяют:
- диуретики;
- ингибиторы АПФ;
- антагонисты кальция;
- бета-адреноблокаторы.
В любом случае необходимо строго придерживаться всех предписаний врача, так как терапия для каждого подбирается индивидуально. Самолечение в данном случае недопустимо.
Если значок аритмии появляется редко, то поводов к беспокойству нет. Возможно, человек неправильно зафиксировал манжету, или на результаты измерений повлияли внешние факторы.
О чем еще нужно помнить?
Старайтесь всегда измерять артериальное давление в одно и то же время. Лучше делать это минимум два раза в день: утром и вечером. Измерение нужно провести три раза подряд с небольшими перерывами. Если вы получили разные цифры, правильной следует считать наименьшую.
Контроль артериального давления в динамике более информативен, чем однократное измерение. Когда врач измеряет ваше давление в кабинете, вы могли только что зайти с холода, или понервничать, стоя в очереди перед кабинетом. Если же вы ведете тетрадь, в которой ежедневно записываете показания тонометра, получается более объективная картина.
Факторы, из-за которых может повыситься ваше артериальное давление
Некоторые факторы вызывают временное повышение артериального давления:
. Гормоны, которые выделяются в организме в стрессовых ситуациях, вызывают сужение сосудов и заставляют сердце работать интенсивнее.
. После каждой выкуренной сигареты артериальное давление поднимается, как минимум, на несколько минут.
. Когда человек находится на холоде, его сосуды сжимаются, чтобы предотвратить потерю тепла. Поэтому не стоит проводить измерение, если вы только что зашли домой с мороза.
. Спортивные упражнения и физическая работа повышают потребность организма в кислороде, поэтому дыхательная и сердечно-сосудистая система начинают работать интенсивнее.
. Содержащийся в нем кофеин заставляет сердце сокращаться чаще и сильнее.
Если вы хотите получить от тонометра точные показания, эти воздействия стоит максимально исключить.
Кажется, у меня аритмия. Главные вопросы о фибрилляции предсердий

Одним из самых популярных вебинаров весны стал эфир с кардиологом Тамазом Гаглошвили о фибрилляции предсердий. Редакция Медэк Старз еще раз послушала запись эфира и составила подробный пересказ самых главных тезисов эксперта о мерцательной аритмии — как обнаружить фибрилляцию предсердий, за какими параметрами здоровья необходимо следить, какие лекарства жизненно важны, а какие опасны.
| Важно: материал носит рекомендательный характер. Терапию при аритмии, антикоагулянты и антиаритмические препараты врач может назначать только индивидуально при личной встрече после изучения данных исследований. Снижение или увеличение дозировки, перерывы в терапии необходимо согласовывать с лечащим врачом. |
Что такое фибрилляция предсердий?
Фибрилляция предсердий — самый распространенный вид аритмии, при котором предсердия сокращаются хаотично и нерегулярно.
Синусовый узел, располагающийся в правом предсердии, продуцирует импульс частотой 60-80 в минуту, который передается по всей проводящей системе сердца. Орган сокращается, образуя синусовый ритм. При фибрилляции предсердий в них возникает много очагов электровозбуждения, в результате чего предсердие очень быстро сокращается, и в этот момент синусовый узел не работает. Пароксизмы (эпизоды) ФП могут быть короткими и бессимптомными, а могут продолжаться несколько дней или месяцев. ФП сама по себе не опасна, но в трети всех случаев приводит к развитию ишемического инсульта.
Чем опасна фибрилляция предсердий?
Среднестатистический российский пациент с фибрилляцией предсердий — это человек 72 лет с ишемической болезнью сердца. Сама по себе ФП не является угрожающим жизни состоянием, но может привести к развитию тяжелой клинической ситуации.
Ишемический инсульт
75% всех инсультов — это ишемические инсульты. Каждый третий ишемический инсульт случается в результате ФП. Как это происходит? При фибрилляции предсердий кровь в сердце имеет турбулентный ход, в левом предсердии возникает тромбоз. Этот тромб забивает сосуды и вызывает инфаркт головного мозга.
Инфаркт миокарда
6 из 10 пациентов с ФП имеют в анамнезе ишемическую болезнь сердца. Если есть ФП и ИБС, то риск развития инфаркта миокарда увеличивается в 5 раз.
Инвалидность и смерть
Европейские исследования, основанные на данных 4000 пациентов, показали, что каждый третий человек, перенесший ишемический инсульт на фоне ФП и не принимавший антикоагулянты, умирал в течение трех месяцев. Исследование показало повышение риска инвалидизации на 43%, это происходит из-за длительной реабилитации.
В 2020-м году Европейское общество кардиологов выработало
ABC- алгоритм действий при фибрилляции предсердий:
А — антикоагулянты
В — контроль частоты сердечных сокращений
С — контроль образа жизни человека
Как узнать, что у меня фибрилляция предсердий?
Самые частые симптомы ФП — чувство сердцебиения, одышка и общая слабость. Не стоит доверять субъективным ощущениям — необходимо сделать кардиограмму или провести суточный мониторинг ЭКГ по Холтеру.
Холтер поможет более точно определить наличие пароксизмов. Если пароксизм длится от 30 секунд — можно обращаться к врачу за антикоагулянтами. В сутки проходит 40 тысяч сердечных сокращений, из них может быть 400 экстрасистол (сердцебиений вне ритма) — это норма.
Бывает что человек не ощущает пароксизмы — к примеру, когда они случаются ночью. Это плохо, потому что могут образовываться небольшие тромбы, которые будут закупоривать мелкие сосуды головного мозга. Нарушение кровоснабжения некоторых участков приведет к их отмиранию, что значительно повышает риск развития деменции.
У молодых людей экстрасистолы могут иметь внесердечные причины — необходимо проверить показатели ферритина, гемоглобина, гормонов щитовидной железы, исследовать желудочно-кишечный тракт с целью исключения рефлюкса-эзофагита, который также вызывает срывы ритма, в том числе и фибрилляцию предсердий. Людям с ФП раз необходимо в 6 месяцев сдавать анализы показателей печени, почек, общий анализ крови.
Существует три формы фибрилляции предсердий:
— Постоянная форма
— Персистирующая форма (ФП проходит с медицинской помощью)
— Пароксизмальная форма (ФП появляется и проходит самостоятельно)
Главные препараты для профилактики инсульта при ФП — это антикоагулянты
Главные препараты для пациентов с ФП, профилактирующие инсульт, — антикоагулянты, воздействие которых снижает свертываемость крови. Они предотвращают образование тромбов и следовательно, снижают риск развития инсульта. Свертываемость является нормальной защитной реакцией организма на повреждение сосудистой стенки. При фибрилляции предсердий антикоагулянты принимать абсолютно необходимо практически всем.
Самые известные в России антикоагулянты — «Эликвис», «Ксарелто» и «Прадакса».
Также некоторым пациентам можно принимать «Варфарин» (с контролем МНО). Его назначают при низкой скорости клубочковой фильтрации (или клиренса креатинина — показателя работы почек) или при протезированных клапанах.
Принимая «Варфарин», необходимо контролировать МНО в крови (Международное Нормализованное Отношение) — показатель должен быть от 2.0 до 3.0.
Главные препараты для пациентов с ФП, профилактирующие инсульт — антикоагулянты, воздействие которых снижает свертываемость крови. При фибрилляции предсердий антикоагулянты принимать абсолютно необходимо практически всем.
Принимать антикоагулянты можно только по назначению врача
Стандартная дозировка:
«Ксарелто» 20 мг / 1 раз в день
«Эликвис» 5 мг / 2 раза в день
«Прадакса» 150 мг / 2 раза в день
Исследования показывают, что пациентам удобнее принимать «Ксарелто» — прием 1 раз в день легче запомнить, особенно пожилым людям.
«Вафарин»: пить по одной таблетке вечером, через 3–4 дня сдать МНО. Если МНО не достигло 2.0, то доктор должен увеличить дозировку. МНО следует сдавать раз в 3–4 дня, пока нужный уровень не будет достигнут. Затем нужно сдавать МНО раз в 3 недели.
Важно: все препараты и их дозировка назначаются строго на очном приеме у врача! Данная информация носит ознакомительный характер и не может быть руководством к действию. Самолечение при аритмии недопустимо и может иметь серьезные последствия для здоровья.
Снижение дозировки антикоагулянтов в основном зависит только от трех параметров:
— Показатель клиренс-креатинина меньше 50.
— Вес пациента меньше 65 кг.
— Возраст пациента больше 85 лет.
В остальных случаях снижение дозировки грозит риском инсульта.
Антикоагулянты разжижают кровь — это опасно?
Как и любые кроворазжижающие препараты, антикоагулянты могут вызвать кровотечение. Однако, риск кровотечения в 10 раз ниже риска инсульта. Если у человека спонтанные синяки, кровь из носа, обильные менструации, кровь в моче — это не показатель того, что нужно снижать дозировку. От мелких кровотечений не умирают, в отличие от инсульта. При вышеуказанных симптомах кровотечений нужно прийти на осмотр к лечащему врачу — гинекологу, урологу и, обязательно, к кардиологу.
Если человек принимает антикоагулянты, он должен раз в 6 месяцев сдавать общий анализ крови, креатинин, скорость клубочковой фильтрации (клиренс–креатинин), калий, натрий, АЛТ, АСТ.
Другие типы лекарств: бета-блокаторы
При постоянной форме ФП частота сокращений не должна превышать 110 ударов в минуту на фоне препаратов. Тогда дополнительных назначений не требуется. Частоту сокращений контролируют с помощью бета-блокаторов — их назначение возможно только по рецепту врача.
Другие типы лекарств: антиаритимические препараты
Если у человека не постоянная, а периодическая ФП, ему назначают антиаритмические препараты. Существует много АА-препаратов — врач подбирает их индивидуально на основе данных «холтера» и «биохимии». Ни в коем случае не стоит назначать себе антиаритмические препараты самостоятельно — они могут обладать проаритмогенным действием — то есть, вызывать аритмию.
Опасные или бесполезные препараты
● 50% инсультов при ФП связано с тем, что человек принимает аспирин. Ни аспирин, ни «Клопидогрел», ни их комбинация, не защищают человека от развития ишемического инсульта.
● Многие пьют кровь-разжижающие препараты, когда к этому нет причин, другие готовы заменять антикоагулянты «Кардиомагнилом», «Милдронатом», «Рибоксином» — так делать нельзя.
● «Предуктал» может вызвать экстрасистолию и усилить аритмию, его применяют только при ишемической болезни сердца.
● Сердце ничем нельзя «попитать», не существует «витаминов для сердца». Сердце это отражение вашего образа жизни — питание, движение, сон.
Почему нужно контролировать образ жизни?
Потому что он отражается на размере левого предсердия. Чем выраженнее ожирение, тем размер левого предсердия выше. Если у человека есть лишний вес, давление в сердце увеличивается, увеличивается объем циркулирующей крови, растягивается левое предсердие. Чем больше левое предсердие от нормы (400 мм), тем выше риск развития фибрилляции предсердий.
Ситуации
При нормальном размере левого предсердия эффективность радиочастотной абляции может достигать 70%. Чем больше размер левого предсердия, тем эффективность РЧА ниже.
● Если пациент проходит радиочастотную абляцию, важно помнить: чем больше отклонений от нормы в работе предсердия, тем выше риск рецедива мерцательной аритмии.
● Когда у человека сбивается сердечный ритм, во время проведения УЗИ обращают внимание на размер левого предсердия: если оно незначительно расширено, имеет смысл попытаться восстановить этот ритм с помощью медикаментозных методов или электроимпульсной терапии. Но если левое предсердие значительно расширено, особого толка восстанавливать ритм нет — рано или поздно он опять сорвется.
Что делать?
● Контролировать вес.
● Отказаться от алкоголя — алкоголь увеличивает риск кровотечения и утяжеляет течение аритмии либо увеличивает частоту срывов этой аритмии.
● Отказаться от курения.
● Отказаться от приема БАДов — большинство из них может усилить действие антикоагулянтов.
● Увеличить физические нагрузки.
● Контролировать состояние щитовидной железы у эндокринолога.
Возраст — фактор риска?
Возраст — огромный фактор риска
Чем старше человек, тем риск инсульта больше. Каждый четвертый пациент с ФП старше 88 лет в течение полугода получает ишемический инсульт, если не принимает антикоагулянты.
В пожилом возрасте очень важно контролировать давление. С годами сосуды становятся жесткими, регидными, в них откладывается кальций и развивается атеросклероз.
Большая разница между систолическим («верхним») и диастолическим («нижним») давлением, так же как и резкий перепад, могут повысить риск возникновения инсульта. Если у пожилого человека возникает гипертонический криз, не нужно резко снижать давление — при показателе 200 снижаем не более чем до 160 за сутки.
(Систолическое давление — кровь проталкивается в камерах сердца и артериях; диастолическое давление — сердце расслабляется, наполняется кровью, расслабляются стенки сосудов).
Анализы: высокая разница между «верхним» и «нижним» давлением — сдать липидограмму, сделать УЗИ сосудов верхних конечностей. Маленькая разница — немедикаментозное лечение.
«Сердце ничем нельзя «попитать», не существует «витаминов для сердца». Сердце это отражение вашего образа жизни — питание, движение, сон. Всем желаю крепкого здоровья и синусового ритма», —Тамаз Гаглошвили.
Что такое мерцательная аритмия
У здорового человека фазы сокращения сердца (систола) и его расслабления (диастола) чередуются в определенном ритме. Во время систолы венозная кровь из правого желудочка перекачивается в легкие, а обогащенная кровь из левых отделов сердца поступает в аорту и далее ко всем остальным органам. На протяжении диастолы сердце снова наполняется кровью. В обычных условиях такой цикл повторяется примерно 60 – 90 раз в минуту.
Сократительная деятельность сердца управляется за счет ритмичного образования электрических импульсов и их последующего проведения по предсердиям и желудочкам. Участок сердечной мышцы, в котором генерируются импульсы, определяющие частоту сердечных сокращений, называется «водитель сердечного ритма». В норме основным водителем ритма является особый участок на своде правого предсердия (синусно-предсердный узел). Каждый электрический импульс, возникающий в водителе ритма, при помощи особой проводящей системы распространяется по всей сердечной мышце и приводит к ее координированному сокращению: сначала сокращаются предсердия, а потом желудочки. Такой нормальный ритм, управляемый синусно-предсердным узлом, называется синусовым ритмом сердечных сокращений.

Рис. 1. Проводящая система сердца
Фибрилляция предсердий (мерцательная аритмия)
Сердце здорового человека сокращается с частотой от 60 до 90 раз в минуту. Понятие «аритмия сердца» объединяет различные отклонения от этих показателей. Что такое мерцательная аритмия и чем она отличается от других нарушений сердечного ритма? При мерцательной аритмии руководство работой сердца берут на себя другие клетки предсердий, вырабатывающие от 350 до 800 импульсов в минуту. В результате все мышечные волокна (фибриллы) в предсердиях сокращаются хаотично, не приводя к единому сокращению предсердий (отсюда второе название мерцательной аритмии — фибрилляция предсердий).
Несмотря на чрезмерную частоту предсердных возбуждений, на желудочки беспорядочно проводится лишь небольшая их часть. В результате этого при мерцательной аритмии сердца формируется неправильный ритм сокращений желудочков, частота которого у большинства пациентов выше 80 в минуту.

Рис. 2. Сокращение сердца в норме и при мерцательной аритмии
Распространенность и заболеваемость мерцательной аритмией
Фибрилляция предсердий, более известная как «мерцательная аритмия», — одна из основных типов аритмий, с которой имеют дело терапевты в своей повседневной практике 1 .
В США насчитывается более 3 млн. пациентов с мерцательной аритмией, в странах Западной Европы — более 4,5 млн.
2. Stewart S., Hart C.L., Hole D.J., McMurray J.J. Population prevalence, incidence, and predictors of atrial fibrillation in the Renfrew/Paisley study. Heart 2001; 86: 516–521.
Прогноз на будущее не утешителен: предполагается, что к 2050 году число таких больных увеличится в 3 или даже более чем в 4 раза 2 .
Распространенность мерцательной аритмии сердца повышается с возрастом: в возрасте до 50 лет фибрилляция предсердий встречается у 1-2% населения, а после 80 лет — у 5-15% людей 3 .
3. Go A.S., Hylek E.M., Phillips K.A., et al. Prevalence of diagnosed atrial fibrillation in adults: national implications for rhythm management and stroke prevention: the AnTicoagulation and Risk Factors in Atrial Fibrillation (ATRIA) Study. JAMA 2001; 285: 2370–2375.
Фибрилляция предсердий может долго остается невыявленной, и многие пациенты с мерцательной аритмией сердца никогда не попадут в больницу. Следовательно, более реальная распространенность фибрилляции предсердий приближается к 2%.
Риск развития фибрилляции предсердий в течение жизни для людей, достигших возраста 40 лет, составляет 25% 4 .
Причины развития мерцательной аритмии сердца
4. Fuster V, Ryden LE, Cannom DS, et al. ACC/AHA/ESC 2006 Guidelines for the Management of Patients with Atrial. Circulation 2006; 114:e257-354.
Существует множество причин, которые могут привести к развитию мерцательной аритмии. Их разделяют на две основные группы: сердечные и не сердечные.
Например, различные заболевания сердца: сердечные пороки; инфекционные заболевания сердца; ишемическая болезнь сердца (ИБС) и ее осложнение — инфаркт миокарда.
| Сердечные | Не сердечные |
| ишемическая болезнь сердца | артериальная гипертензия |
| пороки сердца | хронические заболевания легких |
| миокардит | патология щитовидной железы |
| перикардит | злоупотребление алкоголем |
| кардиомиопатии | вирусные инфекции |
В 30-45% случаев пароксизмальная мерцательная аритмия может развиваться у относительно здоровых людей, не имеющих каких-либо заболеваний. Это так называемая идиопатическая (или первичная) мерцательная аритмия сердца, которая встречается в 20-25% случаев 5 .
5. Barold SS, Kalman JM, Tonkin AM. Atrial fibrillation: epidemiology and the risk and prevention of stroke. Pacing Clin Electrophysiol 1992;15:1332-1346.
Как может проявляться мерцательная аритмия?
Выделяют несколько типов мерцательной аритмии: пароксизмальная, устойчивая и постоянная 4 .
При пароксизмальной фибрилляции предсердий периодически возникающие приступы (пароксизмы мерцательной аритмии) длятся от нескольких минут до 7 дней. Главная особенность этой формы — способность к самопроизвольному прекращению пароксизмов мерцательной аритмии.
При устойчивой форме аритмия сохраняется более 7 дней. При этом она не может прекратиться самостоятельно и для ее устранения всегда необходимо врачебное вмешательство.
При постоянной форме аритмия наблюдается постоянно и не поддается устранению.
В большинстве случаев фибрилляция предсердий начинается с пароксизма мерцательной аритмии. Со времени приступы прогрессируют: они становятся чаще, продолжительнее и постепенно переходят в постоянную форму. Все эти варианты мерцательной аритмии требуют лечения, назначить которое может только врач.
Индикатор аритмии на тонометре – что это и как работает?
Аритмия проявляется из-за влияния внешних факторов или внутренних сбоев. Приступы синусовой тахикардии или умеренной брадикардии часто проходят самостоятельно и не требуют особого вмешательства. Сложнее обстоит ситуация, когда человек страдает от фибрилляции предсердий (мерцательной аритмии). Подобная форма сбоя может привести к летальному исходу из-за серьезных нарушений гемодинамики (тока крови). Поможет выявить проблему тонометр. Он представляет собой прибор для измерения кровяного давления. Бывает аппарат механическим, автоматическим и полуавтоматическим. Самостоятельно могут определить наличие сбоя в сердцебиении лишь 2 последних разновидности. Больному останется узнать, что такое индикатор аритмии на тонометре и когда следует обратиться к врачу. Все остальное за него сделает аппарат.
Тонометр показывает аритмию – что это значит?

Даже хороший, но устаревший электронный тонометр может показывать неверные значения, если дело касается людей с аритмией. Связана проблема с отсутствием встроенной индикации сбоя в сердцебиении. Подобные колебания искажают итоговый результат. Во избежание проблем ученые внедрили функцию обнаружения аритмии во многие современные тонометры. Механические приборы были обделены данной возможностью. В случае с ними людям приходится определять сбой в сердцебиении с помощью фонендоскопа.
Нарушение пульса или последовательности сокращений новейшие приборы могут показать фактически сразу. Понять, как выглядит значок аритмии на полуавтоматическом или автоматическом тонометре, достаточно просто. Поможет в этом инструкция, в которой описаны все его функции, в том числе и внешний вид индикаторов. У большинства моделей сбой в сердцебиении отображается в виде сердечка внизу экрана.
Что делать, если тонометр показывает аритмию?
- Если индикатор мигает часто, то человеку желательно пройти электрокардиографию (ЭКГ) и посоветоваться с врачом.
- Единичный случай может означать, что получен некорректный результат. Больной должен еще раз провести замер.
Аритмия на тонометре нового поколения отображается по нижеприведенному алгоритму:
- выполняется несколько измерений, между которыми идет пауза;
- при выявлении 2 результатов без сбоев процесс останавливается;
- на экран выводится средний показатель пульса;
- снизу загорается знак, что была выявлена аритмия.

Современные аппараты способны отличить значимые сбои от нарушений, вызванных внешними раздражителями. Их выявление может свидетельствовать о развитии тяжелых патологий сердца, поэтому необходимо срочно обратиться к специалисту. Он выяснит, почему постоянно зажигается символ на приборе, назначив инструментальные методы диагностики. По их результатам будет составлена схема лечения.
Особенности выбора аппарата со встроенным индикатором аритмии
Людям, страдающим от болезней сердца, важно выяснить, какой тонометр лучше при аритмии, так как она является частым сопутствующим симптомом. Замеры предстоит делать регулярно, поэтому есть смысл купить более функциональный аппарат. Особо актуально приобретение хорошего устройства для контроля сердцебиения и кровяного давления пожилым людям. У них часто имеются проблемы со зрением, памятью и слухом. Решить их может прибор со встроенной памятью, простым управлением и крупным экраном.
Людям, которые любят путешествовать, лучше поискать нормальный тонометр на запястье. Из-за малого размера есть возможность брать его везде с собой. Одежду во время измерения снимать не придется, поэтому можно проводить процедуру где угодно. Минусом прибора являются его противопоказания. Тонометр не сможет выдать точные результаты при наличии запущенного атеросклероза или из-за возрастных изменений сосудов, так как пульс на запястье будет слишком слабым, чтобы он смог его зафиксировать.
Выбирая измерительный аппарат, важно обратить внимание нижеприведенные нюансы:
- Манжету следует подбирать по руке. Стандартом является 22-32 см. Крупным людям желательно поискать большой размер, так как из-за сильного передавливания результат может исказиться. Для детей придется покупать специальную маленькую манжету. Изготавливают ее из нейлона по бесшовной технологии.
- Дисплей нужно выбирать как можно больше. Однострочный устаревший вариант отображает лишь давление и пульс. Более крупный размер экрана даст возможность увидеть все показатели сразу, в том числе индикатор аритмии, средние показатели, цветовую шкалу, заряд батареи и многое другое. Не менее важно, чтобы шрифт был достаточно крупным для людей со слабым зрением. Увидеть, как будут выглядеть на экране данные, можно, попросив фармацевта продемонстрировать работу прибора или посмотрев в интернете видео о нем.
Дисплей и манжета – это основа тонометра, поэтому их выбирать нужно тщательно. Если особых различий между моделями нет, то следует обратить внимание и на их дополнительные функции:
- Индикатор аритмии будет подсвечен на дисплее. Иногда ее выявление сопровождается звуковым сигналом. Новые модели измерительных приборов автоматически проводят все нужные вычисления для получения точных результатов. В более устаревших версиях нет заложенного алгоритма действий, поэтому желательно провести несколько замеров.
- Встроенная память свойственна фактически всем полуавтоматическим и автоматическим приборам. Количество записей варьируется от 1 до 90. В них находится информация о кровяном давлении и пульсе. Сведения об аритмии есть при наличии соответствующего индикатора.
- Функция вычисления средних показателей давления и пульса свойственна фактически всем измерительным аппаратам.

- Звуковое оповещение характерно окончанию процесса измерения. Данная функция есть далеко не у всех тонометров.
- Быстрое определение давления и пульса встроено в некоторых аппаратах. Особых погрешностей не возникает.
- Семейные тонометры можно настраивать под каждого человека. Данные будут записываться в отдельное место.
- Наиболее востребованы универсальные модели измерительных аппаратов, питающихся как от батареек, так и от сети с помощью адаптера. Особо актуально преимущество для домашнего использования, так как сокращаются расходы.
- Многие современные версии тонометров можно подключать к принтеру и компьютеру для распечатки скопившихся измерений. Данная особенность пригодится, если нужно показать результаты врачу и нет желания нести к нему прибор.
Электронные модели измерительных аппаратов отлично подходят для домашнего использования. Особенно при аритмии, проблемах со зрением и слухом, отсутствии необходимых навыков применения механических разновидностей тонометров. Больному достаточно нажать на 1 кнопку и прибор все сделает самостоятельно (накачает воздух, определит уровень давления и пульса, запишет данные). Не менее важно отсутствие болезненности во время замера. Для многих людей механические аппараты ассоциируются с сильным пережатием руки. В их электронных версиях есть специальные манжеты, которые исключают ощущение дискомфорта.
Лучшие тонометры с индикатором аритмии
Во многих современных моделях встроены датчики, фиксирующие наличие сбоев в сердцебиении, но не все аппараты способны показывать точные результаты. Специалисты советуют обратить внимание на «Омрон», «BHS», «AAMI», «International Protocol» и прочие известные марки, прошедшие все необходимые этапы проверок.
Рейтинг лучших автоматических тонометров при аритмии выглядит следующим образом:
| Место | Модель | Фирма | |
|---|---|---|---|
| 1 | «BP A100 Plus» | «Microlife», Швейцария | 4500-5000 руб. |
| 2 | «WA-55» | «B.Well», Англия | 2700-3000 руб. |
| 3 | «M2 Classic» | «Omron», Япония | 2600-2900 руб. |
| 4 | «Tensoval Duo Control» | «Paul Hartmann», Германия | 3900-4300 руб. |
| 5 | «LD 5A» | «Little Doctor», Республика Сингапур | 2600-2900 руб. |
| 6 | «CH-456» | «Citizen», Япония | 4800-5000 руб. |
Каждая модель имеет свои преимущества и недостатки. Подбирать рекомендуется в зависимости от своих нужд и финансовых возможностей.
В современных автоматических и полуавтоматических тонометрах есть встроенные индикаторы аритмии, благодаря которым о наличии сбоя можно узнать своевременно. Они могут спасти жизнь человеку и помогут избежать тяжелых осложнений. Подбирать модель необходимо тщательно, ориентируясь на свои индивидуальные особенности. В некоторых случаях желательно проконсультироваться со специалистом, чтобы узнать обо всех нюансах известных брэндов и приобрести наилучший вариант.


