Неврит лучевого нерва
Неврит представляет собой заболевание, вызываемое воспалением периферического нерва и проявляемое болевыми ощущениями, слабостью мышц и изменением чувствительности в зоне, которая иннервируется пораженным нервом. При поражении одновременно нескольких нервов развивается болезненное состояние, называемое полиневритом.
Среди всех разновидностей данного заболевания неврит лучевого нерва встречается особенно часто. Этот нерв связан с трицепсом плеча и с отдельными мышцами предплечья. Его повреждения могут возникнуть в результате сдавливания перенапряженными мускулами, повышенных нагрузок, а также вследствие порезов и прочих механических повреждений.
Для диагностики неврита проводятся осмотры врачом-неврологом и специфические функциональные пробы, позволяющие точно установить локализацию заболевания. Также успешно применяются различные электрографические методики, исследование вызванных потенциалов. Для ликвидации поражения лучевого нерва назначаются этиотропные препараты, противовоспалительные и противоотечные средства. Также рекомендуется прохождение курса физиопроцедур, массажа и ЛФК.
Обратившись в клинику «Мастерская здоровья», Вы сможете получить всю необходимую помощь при неврите лучевого нерва, включая полный спектр обследований, назначение лечебных процедур и препаратов, сопровождение вплоть до выздоровления.
Симптомы
Лучевой нерв практически полностью состоит из двигательных волокон, поэтому симптомы этого заболевания связаны именно с нарушением двигательной активности в поврежденной области. Среди признаков развития неврита данного типа выделяют:
- полное или частичное уменьшение силы и тонуса иннервируемых лучевым нервом мышц;
- атрофия мышечных волокон;
- ухудшение рефлексов сухожилий в области развития заболевания.
Также симптомы неврита лучевого нерва в каждой конкретной ситуации могут изменяться в зависимости от того, где локализован воспалительный процесс:
- Если очаг воспаления расположен в подмышечной ямке либо в зоне верхней трети плеча, то больной не может разогнуть кисть и предплечье, отвести в сторону большой палец. Также затрудняется сгибание руки в локте, появляется ощущение покалывания в пораженной области, снижается чувствительность кожи на пальцах. Если вытянуть руки вперед, то на пораженной руке пациент не сможет выпрямить кисть и повернуть ее ладонью вверх, большой палец плотно прижимается к указательному. Локтевой рефлекс исчезает полностью, карпорадиальный существенно снижается.
- Воспаление, локализованное в средней трети плеча характеризуется сохранением разгибательного рефлекса в локтевом суставе и предплечье.
- Когда неврит поражает нижнюю треть плеча либо в верхнем сегменте предплечья, то пациент не в состоянии самостоятельно разогнуть пальцы и кисть в целом, на тыльной поверхности кисти снижается чувствительность.
Диагностика
Поставить диагноз «Неврит лучевого нерва» нашим специалистам позволяют следующие функциональные пробы:
- при кистях, лежащих на столе ладонями вниз, пациент не способен положить средний палец на соседние;
- если положить кисти ладонями вверх, пациент не в состоянии отвести в сторону большой палец;
- если плотно прижать кисти ладонями друг к другу и попробовать развести пальцы, то на пораженной руке пальцы будут сгибаться и скользить по коже здоровой ладони;
- если опустить руки вдоль тела в стоячем положении, то пациент не сможет развернуть кисть на пораженной невритом стороне и отвести в сторону большой палец.
Однако диагностика неврита не ограничивается одними только функциональными пробами. В зависимости от состояния пациента, специфики поражения симптомов, а также прочих факторов могут быть назначены различные электрофизиологические процедуры. В каждом конкретном случае перечень требуемых обследований определяется в индивидуальном порядке нашими врачами-неврологами.
Лечение неврита лучевого нерва
Для излечения неврита лучевого нерва необходимо в первую очередь устранить причину его развития. Конкретные меры здесь зависят от ее характера:
- если неврит спровоцирован инфекционным заболеванием, то назначаются антибиотические и противовирусные средства;
- если заболевание вызвано нарушениями кровоснабжения, то в большинстве случаев прописываются сосудорасширяющие препараты;
- при травматической природе заболевания необходимо, прежде всего, полностью обездвижить пораженную конечность и максимально исключить ее использование.
Чтобы купировать воспаление, врач назначает противовоспалительные и противоотечные средства, анальгетики, витамины группы В. Также успешно применяются антихолинэстеразные средства, биогенные стимуляторы.
Успешному излечению неврита способствует курс физиотерапии, проводить который можно после 1 недели медикаментозного лечения. К физиотерапевтическим средствам, имеющим доказанную эффективность в терапии неврита лучевого нерва, относятся:
- ультрафонофорез;
- электрофорезы;
- воздействие импульсными токами;
- электростимуляция;
- УВЧ-терапия;
- иглоукалывание.
Также ускорить восстановление функций пораженного нерва способны массажи иннервируемой им области, ЛФК.
Отзывы о лечении
В декабре 2020 г. после травма позвоночника не могла передвигаться. По вызову из клиники Баратов В.В. приехал на дом с медсестрой. После осмотра поставил диагноз компрессионный перелом определенных позвонков и нашел дополнительные грыжи позвоночника. Назначил обследование и комплексное лечение, организовал привоз корсета, медсестра сделала блокаду и капельницу. В январе 2021 г. сделала МРТ позвоночника и диагноз полностью подтвердился. Это высокий профессионализм , что уже нечастое явление. Другие врачи утверждали что нельзя поставить диагноз без МРТ. Я очень благодарна Валерию Владимировичу за реальную помощь и желаю ему ЗДОРОВЬЯ !
Нейропатия лучевого нерва

Нейропатия в области лучевого нерва руки – распространенная патология. Вызывается чрезмерным сдавливанием, воспалением или физическим повреждением нервного пучка, проходящего в области лучевой кости предплечья. Из-за такой анатомической особенности, этот пучок получил название лучевого нерва.
При повреждении лучевого нерва нарушается подвижность мышц, расположенных ниже места поражения этого своеобразного “кабеля”. Кстати, латинское название у него – nervus radialis.
Анатомическая характеристика
Началом рассматриваемого нервного пучка является плечевое сплетение. Из района большой грудной мышцы, он идет через всю руку к кисти.
В составе имеет волокна, которые воспринимают раздражение (чувствительные) и двигательные, обусловливающие сокращение мышц. Управляет первым, вторм и третьим пальцами, мышцами-разгибателями кисти.
Нейропатия означает, что на каком-то участке лучевой нерв повреждается и теряет способность передавать адекватные импульсы. Проявляется это нарушением чувствительности (реже) или параличом мышц, за движения которых этот нерв отвечает (чаще).
Патология требует тщательного исследования, установления причины и комплексного лечения. К сожалению, последствия нейропатии устранить сложно. В случае гибели участка нерва (некроза) или разрыва пучка – невозможно.
Причины
Главными причинами проблем с нервными пучками верхней конечности, рук, становятся:
- инфекционные процессы в запущенной форме, не получившие лечения в необходимые сроки;
- травмы, в зависимости от стороны, посттравматическая нейропатия лучевого нерва может проявиться как слева, так и справа;

- тяжелое отравление, интоксикация;
- передавливание (компрессия) нерва, что бывает даже во сне с закинутой назад рукой;
- использование жестких подплечников костылей;
- перенапряжение мышц при физических упражнениях или тяжелой работе.
Серьезную опасность несут переломы плеча и предплечья. Ствол нерва может травмироваться сломанной костью до разрыва. Кроме того, есть риск сдавления его отеком мягких тканей в месте ушиба, повреждения.
Поэтому при любых повреждениях и травмах рук, в особенности – задней поверхности плеча, предплечья, нужно обращать внимание на начальные проявления нейропатии.
Симптомы заболевания
Главные симптомы поражения лучевого нерва вне зависимости от причины повреждения, примерно одинаковы, и различаются только по месту локализации.
Начиная с уровня повреждения ствола, отмечаются:
- развитие отека в месте поражения;
- утрата чувствительности ниже поврежденного участка;
- возникновение болезненных судорог, спазмов мышц руки;
- нарушение координации движений;
- снижение двигательной активности в поврежденной области, а затем и по всей руке.
При хронических процессах, чувствительность и подвижность руки снижаются медленно, порой – незаметно. В случае острой травмы, такие явления возникают мгновенно.
Резкие боли (невралгия) с покалыванием могут возникать при специфических движениях пальцев или в области локтя и предплечья. Учитывая области руки, за которые nervus radialis отвечает, о проблемах с ним говорят следующие симптомы:
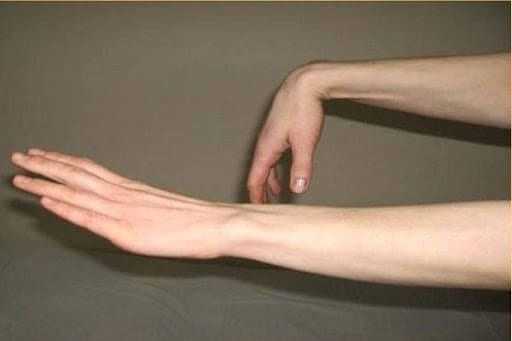
- Паралич кисти, которая просто висит при поднятии руки перед собой. В неврологии даже есть такой термин, как “рука лучника”, характерная для грубой лучевой нейропатии.
- Утрата кожной чувствительности (онемение) в области большого, указательного и среднего пальцев.
- Неспособность совершать этими пальцами движения. В частности – отвести первый (большой) в сторону.
Любое из подобных состояний – повод обратиться к врачу как можно скорее.
Диагностика
Главная задача – установить причину и место повреждения пучка.
Например, если волокна сдавливаются рубцами после травмы мягких тканей, нужно найти этот участок и сделать операцию невролиз лучевого нерва. То есть освободить его, убрать компрессию.
Чтоб полностью восстановиться от последствий нейропатии, посетить невролога нужно при первых симптомах, описанных выше. Доктор проводит осмотр и ряд тестов для уточнения функциональности руки. Параллельно идет анализ данных относительно причины патологии.
При отсутствии очевидных поводов (перелом, тяжелая травма мягких тканей), пациента нужно дообследовать. Человека отправляют на анализы крови, мочи (глюкоза крови, отравление тяжелыми металлами и т.д.).
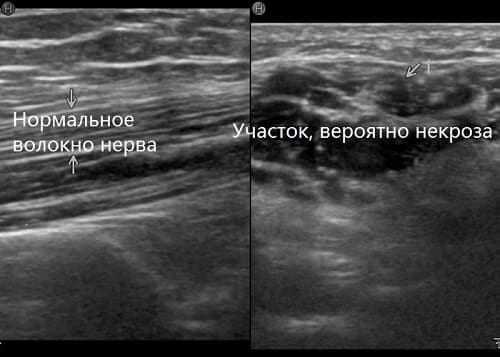
В случае травмы обязательно проводят УЗИ периферического нервного ствола. Дополнительно организовываются консультации с хирургами и травматологами. Могут потребоваться инструментальные обследования, чтобы увидеть состояние нервных тканей.
Лечение
При появлении симптомов невропатии (неврита) лучевого нерва руки, особенно при парезе (параличе кисти), нужно срочное лечение, в Москве и других городах России для этого следует обратиться к неврологу.
После проведения диагностических мероприятий и выявления первопричины патологического состояния, назначают терапевтическую схему. Ее задачами является не только вылечивание нервной ткани, восстановления подвижности руки, но и устранение первопричины, приведшей к подобной патологии.
В лечении, врачи комбинируют несколько способов помощи. Методы комплексной терапии подбираются с учетом особенностей пациента.
В отдельных случаях, в качестве вспомогательного средства, прибегают к народным методам – согревание, примочки и компрессы. Но использовать их можно только как дополнительный компонент. И после консультации с доктором о добавлении конкретного рецепта к назначенному лечению.
Курс терапии предполагает использование медикаментов, физиотерапевтических процедур, специализированные физические нагрузки.
При разрыве нервной ткани проводится оперативное вмешательство. И как можно скорее: пучок сшивают, пока его волокна не погибли.
В некритических ситуациях, когда отсутствует сильная боль и угроза некроза со стороны нерва, лечение проводится в домашних условиях с регулярными посещениями врача.
Лекарственный компонент
Появление клинической картины повреждения лучевого нерва, служит поводом для медикаментозного лечения:
- Противовоспалительные средства, оказывающие дополнительный болеутоляющий эффект. Подбираются каждому пациенту, в зависимости от его состояния. Как правило, это быстродействующие лекарства, которые пьются короткими курсами. Использовать без назначения врача не рекомендуется из-за вероятных и нешуточных побочных эффектов.
- Противоотечные лекарства используются на первом этапе лечения, так как позволяют снизить отек и сдавление пучка. Используются недолго и аккуратно, под наблюдением лечащего невролога. Многие из них в качестве побочного эффекта выводят из организма калий, осложняя работу сердечно-сосудистой системы.
- Атихолинэстеразные медикаменты улучшают проводимость нервных тканей, восстанавливая нормальную передачу чувствительных и двигательных импульсов.
- Сосудорасширяющие средства улучшают кровообращение, способствуют восстановительным процессам в организме.
- Витамины группы B благоприятствуют восстановлению нервных тканей, улучшают их трофику (питание).
Врач может порекомендовать применение дополнительных лекарств и средств. В первую очередь, направленных на устранение первопричин, приведших к патологическому состоянию.
Физиотерапевтический компонент
Дополнительно, при лечении нейропатии лучевого нерва, для сокращения сроков восстановления и симптомах, говорящих об отсутствии острой патологии, применяют физиопроцедуры:
- электростимуляции различного типа; ;
- ЛФК с дозированной нагрузкой; ; .
Каждый из видов воздействия назначается врачом, исходя из состояния пациента и текущей картины нейропатии.

Лечебная гимнастика
Приоритетным методом восстановления при посттравматической невропатии лучевого нерва становится лечебная гимнастика.
Комплекс упражнений разрабатывается с учетом специфики самочувствия пациента и характера повреждения нервной ткани. Занятия проходят под наблюдением тренера, а впоследствии самостоятельно.
- Поставьте руку, согнутую в локтевом суставе на стол перпендикулярно поверхности. Предплечье при этом должно быть параллельно столешнице. Медленно и аккуратно разводите большой и указательный пальцы, опуская первый и поднимая второй. Сделайте 10 повторений.
- Положение не меняется. Указательный палец начинает опускаться, а средний при этом плавно поднимается. 10 стандартных повторений.
- Заставляйте фаланги пальцев работать при помощи здоровой руки. Возьмите их в ладонь и аккуратно сгибайте. В качестве финального движения заставьте больную ладонь сжаться в кулак при помощи здоровой руки. Проведите манипуляции 10 раз подряд.
Действенными, и при этом щадящими, считаются такие упражнения:
- массируйте фаланги больных пальцев постепенно их выпрямляя;
- каждый палец поочередно опускайте и поднимайте, а затем с помощью здоровой руки оттягивайте назад, начинать лучше с большого пальца;
- удерживайте груз, поначалу небольшой, сколько сможете, постепенно нараащивая массу;
- совершайте вращательные движения каждым пальцем попеременно, а затем всеми одновременно;
- поставьте кисть ребром на стол, сжимайте и разжимайте пальцы резкими движениями, не помогая себе здоровой рукой.
Улучшение подвижности будет заметно уже через несколько сеансов.
Профилактика
Чтобы избегнуть развития невралгии лучевого нерва левой или правой руки и тем более некроза, нельзя забывать о профилактике заболевания. Так как оно развивается не только после травм, но и вследствие нарушений обмена веществ. Отмечается и при недостаточной физической активности.
Действия, которые сохранят ваше здоровье, просты и полезны для общего самочувствия:
- восстановление обменных процессов в организме, при любых сбоях в обмене веществ возрастает шанс заболеваний нервной системы;
- самомассаж кистей и предплечий, если в них чувствуется усталость;
- здоровый образ жизни и физические нагрузки, в идеальном случае – регулярные спортивные тренировки;
- своевременное лечение вирусных, инфекционных заболеваний;
- сон в правильной позиции, при которой конечность не будет пережата;
- употребление необходимого количества витаминов и необходимых микроэлементов.

При низкой физической активности, например – сидячая работа за компьютером, регулярно делайте зарядку. Разминаясь через определенные промежутки времени, хотя бы каждые 25 минут. Также не забывайте о сбалансированном питании, добавках в меню витаминов группы B.
Самым важным аспектом профилактики паралича (невроза) лучевого нерва, клинов, является отсутствие повреждений, травм. Занимаясь спортом, активными видами деятельности, физической работой, помните о мерах безопасности.
Невропатия лучевого нерва
Невропатия лучевого нерва — патология n. radialis на любом его участке, имеющая различный генез (метаболическая, компрессионная, посттравматическая, ишемическая). Клинически проявляется симптомом «висячей кисти», обусловленным невозможностью разогнуть кисть и пальцы; нарушением чувствительности задней поверхности плеча, предплечья и тыла 3,5 первых пальцев; затруднением отведения большого пальца; выпадением разгибательного локтевого и карпорадиального рефлексов. Диагностируется преимущественно по данным неврологического осмотра, вспомогательными являются: ЭМГ, ЭНГ, рентгенография и КТ. Лечебный алгоритм определяется этиологией поражения, включает этиопатогенетическую, метаболическую, сосудистую, реабилитационную терапию.
Общие сведения
Невропатия лучевого нерва является самой распространенной периферической мононевропатией, для ее возникновения иногда достаточно просто неправильно положить руку во время крепкого сна. Развитие лучевой невропатии зачастую является вторичным и связано с мышечными перегрузками и травмами, что делает данную патологию актуальной как для специалистов в области неврологии, так и для травматологов, ортопедов, спортивных медиков. Топика поражения n. radialis сводится к трем основным уровням: в области подмышечной впадины, на уровне средней 1/3 плеча и в районе локтевого сустава. Особенности расположения лучевого нерва на этих уровнях будут описаны ниже.
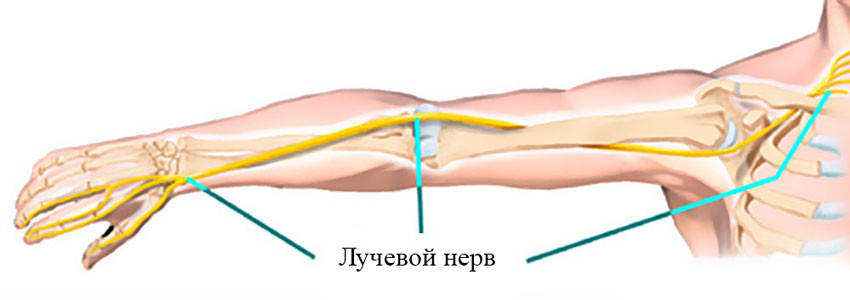
Анатомия лучевого нерва
Лучевой нерв берет свое начало от плечевого сплетения (C5-C8, Th1). Затем он проходит по задней стенке подмышки, у нижнего края которой плотно прилегает к месту пересечения широчайшей мышцы спины и сухожилия длинной головки трицепса плеча. На этом уровне расположенно первое место потенциальной компрессии n. radialis. Далее нерв проходит в т. н. «спиральном желобе» — борозде, находящейся на плечевой кости. Эта борозда и головки мышцы-трицепса образуют плечелучевой (спиральный) канал, проходя в котором, лучевой нерв огибает плечевую кость по спирали. Плечелучевой канал — второе место возможного поражения нерва. Покинув канал, лучевой нерв следует к наружной поверхности локтевого сустава, где он разделяется на глубокую и поверхностную ветви. Область локтя — третье место повышенной уязвимости n. radialis.
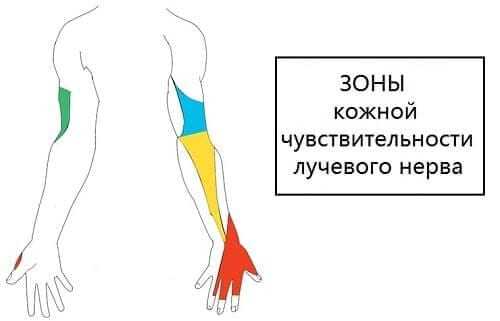
Лучевой нерв и его двигательные ветви иннервируют мышцы, отвечающие за разгибание предплечья и кисти, отведение большого пальца, разгибание проксимальных фаланг и супинацию кисти (ее разворот ладонью кверху). Сенсорные ветви обеспечивают чувствительную иннервацию капсулы локтевого сустава, задней поверхности плеча, тыльной стороны предплечья, тыльной поверхности радиального края кисти и первых 3,5 пальцев (кроме их дистальных фаланг).
Причины невропатии лучевого нерва
Наиболее часто наблюдается невропатия лучевого нерва обусловленная его компрессией. Зачастую к неврологу обращаются пациенты, у которых сдавление n. radialis произошло во сне из-за неправильного положения руки. Подобный «сонный паралич» может случиться у страдающих алкоголизмом или наркоманией, у здоровых лиц, уснувших в состоянии острой алкогольной интоксикации, у людей, крепко заснувших после тяжелой работы или недосыпания. К сдавлению лучевого нерва с последующим развитием невропатии может приводить наложение на плечо жгута для остановки кровотечения, наличие в месте прохождения нерва липомы или фибромы, многократное и длительное резкое сгибание в локте во время бега, дирижирования или ручного труда. Компрессия нерва в подмышечной впадине наблюдается при использовании костылей (т. н. «костыльный паралич»), сдавление на уровне запястья — при ношении наручников (т. н. «арестантский паралич»).
Невропатия, связанная с травматическим повреждением нерва, возможна при переломе плечевой кости, травмах суставов руки, вывихе предплечья, изолированном переломе головки лучевой кости. Другими факторами развития лучевой невропатии являются: бурсит, синовит и посттравматический артроз локтевого сустава, ревматоидный артрит, эпикондилит локтевого сустава. В редких случаях причиной невропатии выступают инфекционные заболевания (сыпной тиф, грипп и др.) или интоксикации (отравление суррогатами алкоголя, свинцом и пр.).
Симптомы невропатии лучевого нерва
Поражение n. radialis в подмышечной впадине манифестирует нарушением разгибания предплечья, кисти и проксимальных фаланг пальцев, невозможностью отвести большой палец в сторону. Характерна «висячая» или «падающая» кисть — при вытягивании руки вперед кисть на стороне поражения не принимает горизонтального положения, а свисает вниз. При этом большой палец прижат к указательному. Супинация предплечья и кисти, сгибание в локте — ослаблены. Выпадает разгибательный локтевой рефлекс, снижается карпорадиальный. Пациенты жалуются на некоторое онемение или парестезии в области тыла I, II и частично III пальцев. Неврологический осмотр выявляет гипестезию задней поверхности плеча, тыла предплечья и первых 3,5 пальцев при сохранности сенсорного восприятия их дистальных фаланг. Возможна гипотрофия задней группы мышц плеча и предплечья.
Невропатия лучевого нерва на уровне средней 1/3 плеча (в спиральном канале) отличается от вышеуказанной клинической картины сохранностью разгибания в локтевом суставе, наличием разгибательного локтевого рефлекса и нормальной кожной чувствительностью задней поверхности плеча.
Невропатия лучевого нерва на уровне нижней 1/3 плеча, локтевого сустава и верхней 1/3 предплечья зачастую характеризуется усилением болей и парестезий на тыле кисти при работе, связанной со сгибанием руки в локте. Патологические симптомы наблюдаются преимущественно на кисти. Возможна полная сохранность чувствительности на предплечье.
Лучевая невропатия на уровне запястья включает 2 основных синдрома: синдром Турнера и радиальный туннельный синдром. Первый наблюдается при переломе нижнего конца луча, второй — при компрессии поверхностной ветви n. radialis в районе анатомической табакерки. Характерно онемение тыла кисти и пальцев, жгучая боль на тыле большого пальца, которая может иррадиировать в предплечье и даже плечо. Выявляемые при осмотре сенсорные нарушения обычно не выходят за пределы I пальца.
Диагностика
Основополагающим методом диагностики невропатии n. radialis является неврологический осмотр, а именно исследование сенсорной сферы и проведение специальных функциональных проб, направленных на оценку работоспособности и силы мышц, иннервируемых лучевым нервом. В ходе осмотра невролог может попросить пациента вытянуть руки вперед и удерживать кисти в горизонтальном положении (выявляется свисающая кисть на стороне поражения); опустить руки вдоль туловища и повернуть кисти ладонями вперед (выявляется нарушение супинации); отвести большой палец; сопоставив ладони кистей, развести пальцы в стороны (на стороне поражения пальцы сгибаются и скользят вниз по здоровой ладони).
Функциональные пробы и исследование чувствительности позволяют дифференцировать лучевую невропатию от невропатии локтевого нерва и невропатии серединного нерва. В некоторых случаях невропатия лучевого нерва напоминает корешковый синдром уровня CVII. Следует учитывать, что последний сопровождается также расстройством сгибания кисти и приведения плеча; характерными болями корешкового типа, усиливающимися при чихании и движениях головой.
Установить топику поражения лучевого нерва позволяет электромиография, выявляющая снижение амплитуды мышечных потенциалов действия, и электронейрография, информирующая о замедлении проведения нервного импульса по нерву. Немаловажное диагностическое значение имеет определение характера (компрессионная, посттравматическая, ишемическая, токсическая и т. д.) и причины нейропатии. С этой целью возможно проведение консультации ортопеда, травматолога, эндокринолога, рентгенографии плеча, костей предплечья и кисти, КТ суставов, биохимического анализа крови, анализа крови на сахар и пр. обследований.
Лечение невропатии лучевого нерва
Основными направлениями в лечении лучевой невропатии являются: устранение этиопатогенетических факторов развития патологии, поддерживающая метаболическая и сосудистая терапия нерва, восстановление функции и силы пострадавших мышц. При любом генезе заболевания невропатия лучевого нерва требует комплексного подхода в лечении.
По показаниям этиопатогенетическая терапия может заключаться в проведении антибиотикотерапии, противовоспалительного (кеторолак, диклофенак, ибупрофен, УВЧ, магнитотерапия) и противоотечного (гидрокортизон, дипроспан) лечения, детоксикации путем капельного введения растворов натрия хлорида и глюкозы, компенсации эндокринных нарушений, вправлении вывиха, репозиция костей при переломе, наложении фиксирующей повязки и т. п. Невропатия травматического генеза часто нуждается в хирургическом лечении: осуществлении невролиза, пластики нерва.
С целью скорейшего восстановления нерва используются метаболические (гемодиализат крови телят, вит В1, вит В6, тиоктовая к-та) и вазоактивные (пентоксифиллин, никотиновая к-та) препараты. Для реабилитации иннервируемых им мышц назначают неостигмин, массаж, ЛФК, электромиостимуляцию.
Неврит лучевого нерва
Лучевой нерв проходит по задней поверхности плеча, как бы по спирали, и отдает ветви, которые обеспечивают движения мышц, отвечающих за разгибание предплечья и кисти, вращение предплечья кнаружи, чувствительность кожи задней поверхности плеча и предплечья. Среди прочих нервов руки в нем неврит возникает чаще всего.


Почему возникает неврит лучевого нерва?
Обычно это вызвано повреждением нервного ствола в результате длительного сдавления. Это может быть вызвано следующими причинами:
- «Паралич субботнего вечера». Такое интересное название появилось из-за того, что невриты и другие повреждения лучевого нерва часто возникают у людей, которые любят провести выходной с алкоголем, а потом засыпают, положив руку под голову или под туловище.
- «Паралич медового месяца». Возникает после сна в обнимку, когда голова одного человека долго лежит на руке другого.
- «Костыльный паралич» – возникает у некоторых людей, которые постоянно пользуются костылями.
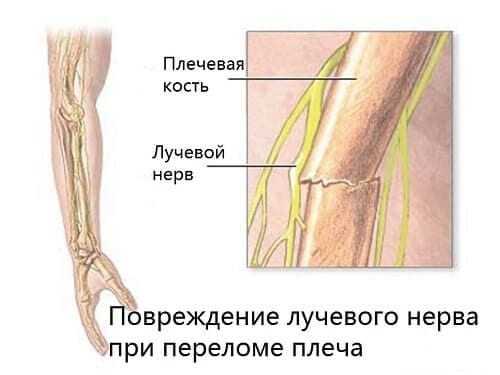
- Перелом плечевой кости. При этом отломки костей могут повредить нервные волокна.
- Инъекции в наружную часть плеча. Чаще всего травмирование лучевого нерва происходит, если он расположен необычно, или если укол делают неправильно.
- Сильное перетягивание руки жгутом на длительное время при попытке остановить кровотечение.
- Инфекции. Более редкая причина. К невриту могут приводить: грипп, пневмония, сыпной тиф и некоторые другие инфекционные заболевания.
- Отравления, например, алкоголем, свинцом.
Лечение неврита лучевого нерва руки
В зависимости от причин, вызвавших заболевание, врач может назначить:
- Противовоспалительные препараты.
- Антибиотики – если патология вызвана инфекцией.
- Препараты, нормализующие обменные процессы в нервной ткани.
- Средства для улучшения кровотока в мелких сосудах, питающих нервные волокна.
- При отравлениях – внутривенные вливания растворов через капельницу для вывода токсичных веществ.
- Физиопроцедуры: магнитотерапию, УВЧ.
Если повреждение нервных волокон вызвано травмой, нужно провести своевременное правильное лечение: вправить вывих, сопоставить обломки сломанной кости и наложить гипс.
При тяжелых повреждениях может быть рассмотрено хирургическое лечение.
Прогноз обычно благоприятный, при своевременном лечении через некоторое время происходит полное восстановление нарушенных функций. Зачастую после таких состояний как «субботний паралич», восстановление происходит самостоятельно без терапии. Если же нарушения сохраняются, лучше показаться врачу-неврологу.
Для эффективного лечения неврита лучевого нерва, которое поможет максимально быстро и полноценно восстановить его функции, обратитесь к неврологу. Не занимайтесь самодиагностикой, особенно если движения и чувствительность в руке нарушены сильно, и эти расстройства сохраняются в течение длительного времени. Записаться к врачу международной клиники Медика24 можно в любое время суток и в любой день недели, позвонив по телефону +7 (495) 230-00-01.
Мы вам перезвоним
Симптомы неврита лучевого нерва зависят от того, на каком уровне он поврежден:
В области подмышки и в верхней части плеча:
- Большой и указательный палец соединены.
- Сложно разогнуть предплечье и кисть.
- Сложно повернуть предплечье наружу, когда рука разогнута.
- На коже в области большого, указательного и среднего пальцев снижена чувствительность, возникает «ползание мурашек», онемение.
В средней части плеча:
- Разгибание в локтевом суставе не нарушено.
- Чувствительность кожи плеча сохранена.
- Присутствуют все остальные симптомы, которые описаны выше при неврите лучевого нерва в верхней части.
В нижней части плеча и в верхней части предплечья:
- Чувствительность кожи на задней стороне предплечья не нарушена.
- Чувствительность кожи на задней поверхности кисти снижена.
- Сложно разогнуть кисть.
Как выявить симптомы неврита лучевого нерва?
Существуют некоторые простые тесты, которые помогают обнаружить характерные признаки заболевания:
- Встаньте, опустите руки вдоль туловища так, чтобы они находились в разогнутом состоянии. Попробуйте повернуть предплечья наружу, так, чтобы ладошки «смотрели» вперед. При этом у вас возникнут сложности.
- Положите кисти на стол так, чтобы ладони находились сверху. Попробуйте отвести большие пальцы в стороны. При этом возникнут сложности.
- Положите кисти на стол так, чтобы ладони смотрели вниз. Попробуйте приподнять средний палец и положить его на указательный или безымянный. Это не удастся сделать.
- Сложите руки вместе ладонями друг к другу. Попробуйте развести пальцы в стороны. При этом пальцы на больной руке не отведутся в сторону, а, напротив, согнутся и будут скользить по здоровой.
- Встаньте и поднимите руки вперед. При этом кисть на больной стороне свиснет вниз.
Если вы обнаружили у себя похожие симптомы неврита лучевого нерва, и они не проходят достаточно долго – обратитесь к неврологу в клинику.
Как устанавливают диагноз?
Чаще всего врач диагностирует заболевание, оценивая симптомы неврита лучевого нерва во время неврологического осмотра. В некоторых случаях могут потребоваться дополнительные анализы и исследования, консультации других специалистов.
Правильно оценить симптомы и назначить лечение может только врач-невролог. Поэтому самодиагностикой заниматься не стоит. Посетите специалиста: вы можете записаться на консультацию в неврологической в международной клинике Медика24, позвонив по телефону +7 (495) 230-00-01
Материал подготовлен врачом-неврологом международной клиники Медика24 Нурутдиновой Эльзой Ниазовной.
Нейропатия лучевого нерва

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Движения рукой в локтевом суставе затруднены, она немеет, чувствуется слабость в запястье? Скорее всего, это радиальная невропатия или нейропатия лучевого нерва – заболевание периферической нервной системы.
По МКБ-10 такое состояние определяется как мононейропатия верхних конечностей и имеет код G56.3 – поражение лучевого нерва.
Код по МКБ-10
Эпидемиология
Среди неврологических патологий почти половина случаев приходится на долю периферических нейропатий. А при различных травмах верхних конечностей в среднем более 3,5% составляют повреждения нервов.
Частота развития травматической нейропатии лучевого нерва при закрытом переломе диафиза плечевой кости составляет 2,5-18%. Перелом вдоль нижней трети плечевой кости приводит к радиальной нейропатии у 15-25% пациентов. Острый компартмент-синдром возникает примерно в 6% случаев перелома костей предплечья. [1], [2]
Неизвестна клиническая статистика компрессионной и ишемической нейропатии верхних конечностей, но на туннельные синдромы приходится не менее 30% случаев.
Причины нейропатии лучевого нерва
Как и в случае других мононейропатий периферических нервов, ключевые причины нейропатии лучевого нерва (nervus radialis), выходящего из плечевого нервного сплетения (plexus brachialis) и следующего вдоль руки до запястья и пальцев, состоят в его травматическом или компрессионно-ишемическом поражении, которое приводит к определенным функциональным нарушениям.
И в зависимости от их этиологии и характера определяют виды радиальной невропатии. Так, травматическая и посттравматическая нейропатия лучевого нерва может быть результатом перелома плечевой кости (в частности, ее диафиза на стыке медиальной и дистальной третей), а также перелома, задевающего место прохождения нерва через межмышечную перегородку. [3]
Сильный вывих и перелом головки лучевой кости (являющейся частью локтевого сустава), а также перелом костей предплечья нередко становятся причиной травматического повреждения задней межкостной ветви лучевого нерва, иннервирующей заднюю группу мышц от локтевого до лучезапястного сустава.
При этом нерв может быть поврежден как самим переломом, так и в результате транспозиции фрагментов кости, установки фиксирующих устройств или вытяжения конечности. Также подобные последствия возможны из-за ятрогенных травм при артроскопии, эндопротезировании или синовэктомии локтевого сустава и даже при внутримышечных инъекциях в область плеча.
Один из наиболее распространенных видов нейропатий верхних конечностей – компрессионная нейропатия лучевого нерва при его защемлении и/или сдавлении:
- в подмышечной области (при травме плечевого сустава или длительном использовании костылей);
- на уровне средней трети плеча, между плечевой костью и головками трехглавой мышцы плеча – в спиралевидной борозде (плечемышечном канале);
- в предплечье – при прохождении глубоко залегающей задней межкостной ветви под фиброзным верхним краем мышцы-супинатора, известным как дуга или аркада Фрозе, а также на выходе поверхностной ветви лучевого нерва из-под плечелучевой мышцы предплечья – как осложнение травмы середины предплечья.
Связанная с недостаточностью местного кровоснабжения и гипоксией тканей ишемическая нейропатия лучевого нерва может быть следствием любого травматического и компрессионного воздействия, включая все названные выше.
Синдром заднего межкостного нерва (ветви лучевого нерва) или компартмент-синдром предплечья возникает, если нерв чуть ниже локтевого сустава сдавливается из-за повышения давления тканей в пространстве между мышечными фасциями. При этом ухудшается местная циркуляция крови и трофика тканей нерва со снижением функций нервных клеток. Такое же состояние может быть вызвано длительным сдавлением нерва фиброзными или костными новообразованиями. [4]
По своей сути и туннельная нейропатия лучевого нерва является компрессионно-ишемической, поскольку возникает из-за сдавления или ущемления данного нерва – его задней и поверхностной ветвей – при прохождении через суженные места (каналы или туннели). И среди туннельных нейропатий выделяют: сдавление в плечемышечном канале – синдром спирального канала; ниже локтевого сустава – синдромом супинатора; между блоковидным плечелоктевым суставом (сочленяющимся в локтевом суставе) и дистальной частью супинаторной мышцы – радиальный туннельный синдром; в лучевом канале запястья – синдром Вартенберга. [5]
Факторы риска
Повышен риск развития нейропатии лучевого нерва при постоянных (в большинстве случаев, связанных с профессией) перенапряжениях верхних конечностей: действиях с повышенной силой захвата, частой сменой силовых супинаций и пронаций, приведением-отведением и вибрацией.
У пожилых людей с остеопорозом чаще бывают переломы костей плеча и предплечья и травмы суставов рук, поэтому они тоже в зоне повышенного риска периферических нейропатий.
Предрасполагающими факторами считаются заболевания суставов и околосуставных структур верхних конечностей, кисты, остеомы и опухолевые образования мягких тканей в области плеча, предплечья и запястья.
Кроме того, к рискам появления радиальной компрессионно-ишемической нейропатии специалисты относят индивидуальные анатомические отклонения (остеофиты, дополнительные сухожилия и межмышечные перегородки), а также некоторые системные заболевания обменного характера и хронические интоксикации. [6]
Патогенез
Основной механизм радиальной невропатии как при травматическом, так и при компрессионно-ишемическом поражении – блокирование передачи нервных импульсов по лучевому нерву, то есть нарушение функций ионных каналов мембран аксонов, приводящее к снижению возбудимости нейронов периферической нервной системы. Кроме того, поражение нерва может негативно отразиться на состоянии его миелиновой оболочки с очаговой потерей миелина.
Особенности патогенеза лучевой нейропатии напрямую зависят от степени повреждения нерва и могут принимать одну из трех форм. В форме нейропраксии компрессия происходит без повреждения волокон и оболочки нерва – с временным прерыванием передачи нервных сигналов и утратой функций. Но при длительной компрессии (как при туннельных нейропатиях) появляются дополнительные факторы: ишемические изменения с ухудшением микроциркуляции крови и отеком эндоневрия нервного ствола.
Более тяжелое повреждение в форме аксонотмезиса – с внутриствольным разрушением аксонов и их миелиновой оболочки по типу посттравматической дегенерации, с трансформацией моноцитов крови в макрофаги, с активизацией макрофагов и повышенной выработкой целого ряда провоспалительных цитокинов, обусловливающих воспалительную реакцию и появление невропатической боли.
Самой тяжелой формой повреждения является нейротмезис, при котором происходит полное разрушение сегмента нерва (его аксонов. миелина, эндоневрия нервного ствола и соединительнотканных структур).
Симптомы нейропатии лучевого нерва
Конкретные клинические проявления нейропатии лучевого нерва обусловлены степенью его альтерации и локализацией.
Травма лучевого нерва обычно вызывает симптомы в виде онемения и покалывания (парестезии) на тыльной стороне ладони, около первых трех пальцев (большого, указательного и среднего), а также проблем с выпрямлением руки и невралгии (жгучей боли). [7], [8], [9]
Если компрессионная нейропатия вызвана сдавлением нерва в верхней части плеча или в области подмышечной впадины, то первые признаки включают снижение кожной чувствительности дорсальной поверхности всей верхней конечности, а также трудности ее движения в сагиттальной плоскости – сгибания-разгибания в локтевом и лучезапястном суставах с таким состоянием, как свисающая кисть, то есть, слабостью запястья.
При радиальном туннельном синдроме также немеет тыльная сторона кисти и пальцев, ощущается жжение и боль в тыльной части большого пальца, боль с боковой стороны локтя и задней области предплечья. Пронация предплечья и сгибание запястья могут усиливать симптомы. [10]
Более детально о проявления данной мононейропатии в публикации – Симптомы поражения лучевого нерва и его ветвей
Осложнения и последствия
Последствием травматической радиальной нейропатии может стать периферический парез (слабость и онемение) или паралич руки, поскольку глубокая ветвь лучевого нерва обеспечивает двигательную иннервацию мышц, отвечающих за разгибание локтя, запястья и трех первых пальцев.
Денервация и потеря двигательной функции может осложняться постепенной атрофией мышц и миогенной контрактурой.
Кроме того, велика вероятность развития очагового воспаления ствола лучевого нерва –неврита.
Полное разрушение поврежденного участка нерва вызывает фиброз его ствола, что препятствует регенерации аксонов и приводит к инвалидности.
Диагностика нейропатии лучевого нерва
Повреждения лучевого нерва и периферическая нейропатия обычно диагностируются при физикальном осмотре пациента с использованием специальных тестов, определяющих силу иннервируемых мышц, наличие двигательных рефлексов, характер нарушений движения и уровень чувствительности верхних конечностей. [11]
Применяется инструментальная диагностика: электронейромиография (электрофизиологическое исследование нервной проводимости), рентгенография, УЗИ нервов, МРТ. [12], [13]
Дифференциальная диагностика
Дифференциальная диагностика проводится с нейропатией других нервов, берущих начало в плечевом сплетении (мышечно-кожного, срединного, локтевого и медиального кожного); с корешковыми синдромами и сенсорными нейропатиями при различных неврологических расстройствах ЦНС; с заболеваниями суставов и околосуставных структур верхней конечности (в том числе, с профессиональным тендовагинитом и синдромом де Кервена); с ранними проявлениями сирингомиелии и неврологической симптоматикой рассеянного склероза.
Неврит лучевого нерва причины, симптомы, методы лечения и профилактики
Неврит лучевого нерва — воспалительный процесс нерва, поражающий верхние конечности. Затрудняет движение повреждённой рукой. Лучевой нерв отвечает за сгибание и разгибание локтя, кисти, большого и указательного пальца. Главный признак неврита верхних конечностей — болевой синдром. Заболевание требует консультации врача.

Причины
Факторы, способствующие развитию неврита лучевого нерва:
- травматические повреждения верхних конечностей, например переломы;
- отравление алкоголем, медикаментами;
- инфекционные болезни;
- сильное сдавливание конечностей, приводящее к нарушению кровообращения. Возникает во время сна;
- при неправильно подобранных костылях, использовании без мягкой подкладки возникает костный паралич, сдавливание;
- синовит;
- бурсит;
- артроз;
- артрит;
- сахарный диабет;
- нарушения гормонального фона.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Симптомы неврита лучевого нерва
Наиболее частый признак заболевания — свисающая кисть, когда конечность поднята. Боль ощущается по всему лучевому нерву. Симптоматика, сопровождающая неврит, зависит от локализации воспаления:
- при поражении запястья, нижней области предплечья появляется боль жгучего характера, распространяющаяся от большого пальца до плеча. Чувствительность пальцев и наружной части кисти ослабевает или исчезает. Пациент не может сжать руку в кулак без усиления болезненных ощущений. Отвести большой палец в сторону затруднительно;
- воспаление локтя, верхней области предплечья, нижней части плеча сопровождается потерей чувствительности верхней стороны кисти. Сгибательная функция пальцев, кисти нарушена. Болевой синдром усиливается при двигательной активности. Снижается чувствительность предплечья;
- повреждение верхней части плеча, подмышечной впадины характеризуется слабостью, потерей чувствительности пальцев. Сгибание локтя затрудняется. При протягивании конечностей вперёд на воспалённой руке не получается согнуть кисть.
Независимо от поражённой области для лучевого неврита характерны:
- отёчность;
- изменение цвета кожи;
- мышечная слабость;
- истончение кожного покрова.
Диагностика
Врач собирает анамнез, осматривает пораженную область. Для определения диагноза требуется проведение 2 функциональных тестов:.
- Воспалённая рука помещается на стол ладонью вниз. Переместить средний палец на один из соседних при неврите лучевого нерва у больного не выйдет.
- В положении стоя больной опускает верхние конечности вдоль корпуса. Неудавшаяся попытка повернуть кисть ладонью вперёд с поднятым большим пальцем свидетельствует о наличии заболевания.
При помощи упражнений производится оценка повреждений, общего состояния больного. Посредством электронейромиографии устанавливается точный диагноз.

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
Лечение неврита лучевого нерва
Терапия отличается в зависимости от причины возникновения заболевания. Существует ряд общих препаратов:
- вазоактивные медикаменты, воздействующие на обменные процессы;
- сосудорасширяющие препараты увеличивают приток крови к области повреждения;
- витамины группы B требуются для восстановления поражённых тканей;
- применяют средства, улучшающие проводимость нерва.
Основные препараты — нестероидные противовоспалительные. Антибиотики подавляют воспалительный процесс. Для снятия отёка требуются противоотёчные средства.
При интоксикации организма вводятся инъекции глюкозы, хлорида натрия. После перелома костей больному назначают репозицию костной ткани и другие процедуры, направленные на восстановление. Эндокринные нарушения лечатся при помощи гормональных медикаментов. Все процедуры и лекарственные препараты назначает только лечащий врач.
Народными средствами можно ускорить процесс восстановления. Предварительно требуется проконсультироваться с врачом. Чаще используют следующие рецепты:
- компрессы из прополиса;
- малиновая настойка;
- примочки из красной глины.
В период реабилитации пациента направляют на лечебную физическую культуру и массаж.
Невропатия верхних конечностей: виды, симптомы, лечение
Невропатия верхних конечностей – это очень распространённое состояние, которое выражается в слабости, болезненности и изменении чувствительности рук, в зависимости от локализации поражения нерва. Невропатия может затронуть один или несколько нервов. Может развиться в любом возрасте, но чаще всего встречается у людей, много времени проводящих за компьютером (туннельный запястный синдром).
Из-за чего может развиться невропатия верхних конечностей

Основная причина невропатии верхних конечностей – передавливание нерва. Это может происходить как в местах, где нерв лежит неглубоко под кожей либо проходит сквозь узкий костный канал (например, локтевой), в отдельных случаях нерв может быть передавлен и «в глубине» руки. Основными причинами передавливания нерва являются:
- Неудобная поза, при которой рука длительно находится в вывернутом состоянии (во время сна, в состоянии опьянения или под наркозом)
- Травмы конечностей: как непосредственная травма нерва (ушиб, надрыв, разрыв), так и травмирование костной или мышечной ткани, при котором нерв сдавливается обломками кости или отёком, гематомой
- Последствия травм или операции: 1) нерв может быть вовлечён в формирующуюся рубцовую ткань и зажат в ней; 2) недостаток кровообращения и, как следствие, ухудшение мышечного питания; 3) сдавливающий отёк
- Деформация суставов в связи с профессиональной деятельностью (спортсмены, музыканты, повара, стоматологи, работа с вибрирующими инструментами)
- Частое переохлаждение
- Любые отёки и воспалительные процессы в мышцах, вызванные инфекцией (грипп, герпес, туберкулёз, дифтерия, малярия, ВИЧ) или эндокринными заболеваниями (сахарный диабет)
- Механическое сдавливание нерва опухолью (при онкологии и доброкачественных опухолевых заболеваниях)
- Недостаток витаминов (обычно витамина В) или минералов в организме
Симптомы невропатии верхних конечностей
Нерв – это канал, по которому от органа в головной мозг поступает информация о положении его (органа/конечности) в пространстве, температуре, давлении и т.д., а от ГМ поступают команды действия органу/конечности. В случае повреждения нерва эта связь нарушается или обрывается, т.е. мозг «не знает» о существовании конечности, или неправильно трактует (частично не дошедшую до него) информацию, либо сигнал от мозга не доходит до конечности. Поэтому при невропатии верхних конечностей наиболее распространёнными симптомами являются:
- слабость мышц рук, трудности при движении, тяжело поднимать руки вверх (особенно через стороны)
- из-за этого развивается нарушение координации движений
- изменения в чувствительности рук: снижение температурной чувствительности, ощущение «мурашек» (парестезии)
- атрофия мышц верхних конечностей
- спастический синдром: непроизвольные сокращения мышц, судороги и спазмы
- отёчность конечностей
Виды невропатии верхних конечностей

По руке человека проходит 3 основных крупных нерва: лучевой, срединный и локтевой. В зависимости от того, какой нерв и в каком месте поражён, будет отличаться картина и течение болезни.
Невропатия лучевого нерва
Лучевой нерв «отвечает» за наружную поверхность руки и кисти. Чаще всего повреждается
- в районе плечевого сустава или ключицы вследствие их перелома
- в локтевом сгибе, где нерв проходит близко под кожей и легко передавливается (например, при ношении тяжёлой сумки на локтевом сгибе)
- в районе запястного сустава, вследствие вывиха или длительного неудобного положения (упор на ладонь).
В зависимости от локализации повреждения может формироваться ложный паралич («сонный», «костыльный»), когда конечность в плече, локте или запястье безвольно свисает, больной не может управлять рукой (либо может это делать усилием воли, но совершенно не ощущает руку), онемение и парестезия руки, потеря кожной чувствительности.
Невропатия срединного нерва
Срединный нерв проходит по центру руки вдоль её внутренней стороны и отвечает за чувствительность и работу всей руки, ладони, а также 1-3 пальцев. Самой частой причиной невропатии срединного нерва является перенапряжение кисти (обычно профессиональное: у музыкантов, швей, плотников/столяров), непривычные физические нагрузки на квадратный пронатор кисти (в районе запястья), травмы предплечья, последствия неправильно проведённой инъекции в локтевую вену.
Невропатия локтевого нерва
Локтевой нерв проходит параллельно срединному, но ближе к наружному краю руки, контролирует кисть, безымянный палец и мизинец. Наиболее часто невропатия локтевого нерва развивается у людей, которым длительно находиться в позе (обычно работают) с упором на локти. И, наверняка, каждый человек ударялся локтем о твёрдые предметы и ощущал сильную боль по типу электрического разряда, после которого кисть на некоторое время немела и зудела. Также очень распространёнными причинами невропатии являются деформирующие артрозы и прочие заболевания костно-хрящевого аппарата.
Диагностика невропатии верхних конечностей
При любых болях и ограниченности в движении, если не было никаких травм, необходимо обращаться к врачу неврологу. На консультации врач выслушает жалобы, проведёт объективный осмотр и неврологические пробы, а также назначит следующие исследования:
- (определит, есть ли деформация костей или суставов, которые могли бы передавить нерв)
- магнитную томографию (для определения воспалительных и опухолевых процессов) (определит скорость и общее состояние нервно-мышечной связи)
Лечение невропатии верхних конечностей
Главная цель лечения невропатии – это устранение сдавливания нерва. Поэтому, в зависимости от причин, по которой развилась невропатия верхних конечностей, подбирается и лечение:
- обезболивающие для снятия болевого синдрома
- противовоспалительные препараты
- миорелаксанты
- витамины группы В
- противосудорожные препараты
- массажи и мануальная терапия, которые помогут высвободить защемленный нерв
- оперативное вмешательство при переломах со смещением или непосредственное повреждение самих нервов руки , физиотерапия, электростимуляция и прочие способы реабилитации после травм
По большому счёту невропатии верхних конечностей подвержен каждый человек, но с помощью профилактики можно с большой долей вероятности уберечь себя от этого неприятного состояния. Для этого достаточно периодически менять положение и делать лёгкие разминки для рук: вращение кистью, предплечьями или всей рукой, разведение рук в стороны. И, конечно, очень важно соблюдать правильное и сбалансированное питание, так как очень часто проблемы с нервами возникают из-за недостатка необходимых витаминов и минералов.


