УЗИ-скрининг при беременности
Скрининг — комплекс исследований, которые проходят при беременности на разных стадиях. Термин с английского языка переводится как «сортировка». Он позволяет выявить, конкретизировать и разделить риски патологий, которые могут возникнуть у плода.
В скрининг входит две базовые процедуры: УЗ-диагностика и лабораторное исследование биохимии крови. Диагностика показывает, есть ли отклонения от нормальных показателей развития ребенка на внутриутробном этапе, и если да, то с какой вероятностью они приведут к патологиям. Поэтому обследование назначают всем беременным женщинам, не только тем, кто входит в группу риска.
От обычного для будущих мам УЗИ скрининг при беременности отличается степенью конкретизации. Базовая ультразвуковая диагностика оценивает общее состояние плода, внутренних органов матери. Скрининговое УЗИ направлено на измерение определенных параметров (носовой кости, воротникового пространства и прочих), отклонения от которых свидетельствуют о наследственных, генетических заболеваниях.
Скрининг рекомендован всем будущим мамам, но в особенности тем, кто входит в группу риска. О повышенной опасности свидетельствуют:
- прошлые беременности, закончившиеся выкидышем, преждевременными родами;
- текущая угроза выкидыша;
- наличие у пары детей с пороками развития, вредных привычек (курение, алкоголизм и т.п.);
- родство между матерью и отцом, наследственные патологии, генетические аномалии в семье кого-то из них;
- радиационное/ионизирующее воздействие на родителей в период до беременности;
- возраст беременной свыше 35 лет;
- перенесенные до или во время беременности заболевания — краснуха, гепатит, ветрянка, ОРВИ на 14-20 неделях гестации, пневмония, герпес, ангина или другое заболевание.
График обследований и подготовка к ним
Скрининговое УЗИ — безопасная для матери и плода процедура, которую проводят два или более раза (по показаниям). Как правило, его выполняют в каждом триместре, сопровождая двойными, тройными, четвертыми тестами, рекомендованными врачом. При обработке данных учитывают, какими были прошлые результаты, состояние беременной, ее образ жизни, жалобы и прочие факторы.
Первое обследование проводят от 10 до 12-14 недели. Крайне желательно пройти его до 12 недели, чтобы врач точно оценил толщину воротникового пространства (ТВП). Позже, когда плод будет больше, показатель станет менее информативным. Параллельно с УЗИ, желательно в тот же день, проводят исследование крови на определенные гормоны.
Второе исследование выполняют на 20 неделе, оптимально — на 16-19. Отказываться не стоит: УЗИ в сочетании с результатами биохимии дает развернутую информацию о протекании беременности, не выявленных ранее отклонениях. Именно эта ультразвуковая диагностика, как правило, позволяет определить, какой у плода пол. Третье исследование назначают не раньше 30-34 недели, если состояние беременной дает возможность не назначать дополнительных проверок. Этот скрининг:
- дает информацию о протекании беременности;
- подтверждает, а порой и опровергает ранее найденные отклонения;
- позволяет обнаружить не замеченные ранее патологии и разработать стратегию действий в родах, до и после них.
УЗИ проводят разными способами, в зависимости от этапа беременности. Первая диагностика, как правило, трансвагинальная, через стенку живота (абдоминально) ее проводят редко. Перед процедурой желательно выпить около 500 мл воды, чтобы наполненность мочевого пузыря повысила точность результатов. При проведении последующих исследований много пить не нужно, потому что количества околоплодных вод уже достаточно.
Первый скрининг
Это ключевое исследование раннего срока, позволяющее выявить хромосомные и генетические патологии, включая синдром Дауна. О нем свидетельствует ТВП, превышающая норму в 2-2,5 см. Дополняет ультразвуковой скрининг исследование крови на гормоны — b-ХГЧ, РАРР-А и прочие. При анализе результатов обязательно учитывается, какой образ жизни вела и ведет беременная, входит ли она в группу риска, не принимала ли противопоказанных лекарств и т.д.
Подготовка и обследование
Гинеколог женской консультации, направляя на скрининг, дает рекомендации по подготовке. Кровь сдается натощак, из вены, в той лаборатории (клинике), которую советует врач, где выполняют соответствующие профильные исследования. Диагностика на ранних неделях направлена на выявление синдромов Эдвардса и Дауна, дефектов в формировании головного, спинного мозга. Однако, одно лишь исследование крови не дает оснований для постановки диагноза — только рекомендации к дополнительным исследованиям.
В тот же день крайне желательно сделать и УЗИ, чтобы результаты были точными и комплексными. Накануне ультразвукового исследования стоит воздержаться от проникающих половых контактов, а утром, в день процедур рекомендуют взвеситься. После сдачи крови беременную обследует врач-сонолог — специалист по генетической диагностике. Он:
- определяет размер плода и сопоставляет его с нормами;
- выявляет многоплодную беременность;
- определяет, насколько правильно развиваются внутренние органы и какое расположение у конечностей плода;
- исследует структуру плаценты;
- изучает носовую кость плода (на этом сроке она хорошо просматривается в 98% случаев).
Нормы и результаты
По результатам обследования врач определяет, насколько велика вероятность аномалий развития, отталкиваясь от нормы. Например, если характеристики плода ниже ее, есть риск синдрома Эдвардса, выше — синдрома Дауна. При слишком низком уровне плазматического протеина А (РАРР-А) велика вероятность развития заболеваний. Если же показатель выше нормативного, но в остальном никаких отклонений нет, чаще всего беспокоиться не о чем. В любом случае окончательные выводы делает врач, основываясь на коэффициенте МоМ.
Если при диагностике на раннем сроке были выявлены отклонения и аномалии, беременную направляют на дополнительные исследования — БВХ, амиоцентоз. Стоит и перепроверить результаты, сделав скрининг в другой, современной и качественно оснащенной клинике.
Второй скрининг
Его проводят, даже если проблем и жалоб при вынашивании ребенка нет. На этом этапе определяют, в какие группы риска попадает плод, есть ли осложнения, отклонения в хромосомах, врожденные патологии. Проводить исследование желательно начиная с 16 недели, а при оценке результата учитываются данные первой диагностики.
На основании информации, полученной при скрининге и данных из анкеты, которую заполняет будущая мама, врач с помощью аналитических компьютерных программ уточняет сроки беременности, делает выводы о рисках. При необходимости беременную направляют на дополнительную консультацию у генетика.
Второе исследование может быть ультразвуковым, лабораторным (биохимия) или комбинированным, в зависимости от показаний.
УЗИ-исследование
Проведение обязательно для беременных из группы риска и желательно для всех, в особенности работающих на «тяжелых» производствах или принимавших препараты, не рекомендованные при беременности. На этом сроке плод уже заметно больше, что позволяет исследовать:
- лицо плода — как развиваются глаза и уши, какой размер у костей носовой части, нет ли расщелин в ротовой полости и других отклонений;
- расстояние от ребенка до маточных стенок — измеряя его, определяют индекс амниотической жидкости (значение зависит от срока);
- вес плода — на 16 неделе он при нормальном развитии составляет примерно 100 г, а на 20 уже 300 гр;
- размер тела (исследование называется фетометрией) — на сроке исследования он стандартно составляет 11-17 см;
- строение органов, степень сформированности легких, количество пальцев на руках и ногах;
- пуповину — наличие двух артерий и вены, однородность структуры, место прикрепления к матке;
- пол ребенка — но степень точности может отличаться.
Также во время УЗИ-скрининга оценивается состояние, толщина, зрелость плаценты, ее местонахождение — нормальным считают закрепление сзади матки, у маточного дна. Положение по передней стенке создает риски растяжения, отслойки, предлежания.
Также проверяют уровень околоплодных вод. Их объема при нормальном течении беременности достаточно для проведения качественного абдоминального исследования. После того как врач снимет данные с помощью датчика, он обрабатывает результаты, сопоставляет информацию с таблицами стандартных значений. Точность диагностики определяется характеристиками аппарата УЗИ, положением плода и т.д.
Анализ крови
Результаты ультразвукового исследования подкрепляют скрининговым анализом крови, если были выявлены отклонения, но даже при показателях на уровне нормы желательно его провести. На этом сроке появляются три важные новые характеристики — концентрация свободного эстриола, b-ХГЧ и белок АФП — поэтому тест называют тройным. Иногда рекомендуют и четверной, добавляя исследование уровня ингибина А.
При подготовке к скринингу стоит за несколько дней исключить из рациона морепродукты, цитрусовые, жирные и копченые блюда, ограничить фрукты и сладкое. Кровь сдают натощак, последний прием пищи — за 10-12 часов до исследования. Если на этом этапе беременности не сделать анализ, чтобы сопоставить данные с предыдущими исследованиями, позже его проведение малоинформативно. В таком случае проводят допплерометрию и КТ, оценивая, как снабжается кровью плод, пуповина и плацента.
О чем говорят результаты
Второй ультразвуковой скрининг в сочетании с данными первого дает информацию о наличии/отсутствии генных патологий, опасности которых определяется по МоМ. Норма — 0,5-2,0, со степенью риска 1:380 и выше по второму числу. Если оно ниже значения, велика опасность патологий.
Скрининговый анализ крови дает информацию о вероятности:
- формирования синдромов Дауна, Клайнфельтера или Эдвардса — при самом неблагоприятном развитии событий на этом этапе, как правило, идет речь не об аборте, а об искусственных родах;
- пороков нервной трубки, ЦНС;
- гипоксии и других отклонениях от нормального течения беременности.
Результаты могут косвенно свидетельствовать об обострении в протекании беременности — изменении структуры плаценты и т.д. При высоких рисках пациентку направляют на дополнительные исследования.
Скрининги на более позднем сроке
Третий скрининг направлен преимущественно на фетометрию и мониторинг состояния плаценты. Врач определяет, какие у плода размеры и вес, готов ли он к родам, какое положение занимает в матке. На позднем сроке важно контролировать количество околоплодных вод, кровообращение и отслеживать экстренные состояния беременности. Проведение процедуры также помогает выбрать сценарий родов.
Проводят все УЗИ скрининги на аппаратах экспертного класса, которые точно определяют характеристики. Обследование проводят врачи, которые специализируются на выявлении определенных аномалий. Поэтому очень важно правильно выбрать, в каком медцентре проводятся процедуры.
Семейная клиника «Здоровье» оснащена самой современной аппаратурой УЗИ-диагностики и проводит исследования на всех стадиях беременности. Мы выполним полный скрининг и поможем получить полную информацию о состоянии и развитии вашего будущего ребенка.

создано в создание сайтов studio
Что такое скрининг при беременности? Когда делают скрининг?

Барто Р.А., 2021
Сокращения:
ХА – хромосомные аномалии
ПРП – пороки развития плода
Скрининг (от англ. screening — «отбор, сортировка») — это совокупность необходимых мероприятий и медицинских исследований, тестов и других процедур, направленных на предварительную идентификацию лиц, среди которых вероятность наличия определенного заболевания выше, чем у остальной части обследуемой популяции.
В настоящее время признано целесообразным проведение скрининга 1 и 2 триместра беременности, тогда как третий скрининг на территории РФ, как обязательный этап пренатального обследования, с 2021 года отменен.
Цель скрининга при беременности – это по возможности как можно более раннее выявление отклонений или заболевания у плода, таких как пороки развития или маркера хромосомных аномалий (ХА).
Скрининг хромосомных аномалий:
- Каждая женщина имеет риск родить ребенка с хромосомной патологией
- Базовый или исходный риск определяется возрастом беременной женщины и сроком беременности
- Индивидуальный риск рассчитывается путем умножения базового риска на величину отношений правдоподобия скрининговых тестов
- Величина отношения правдоподобия для конкретного ультразвукового или биохимического маркера равна отношению выраженной в процентах частоты встречаемости данного маркера у плодов при хромосомной патологии к таковой при нормальном кариотипе плода
- Каждый раз при проведении нового скринингового теста величина базового риска конкретной пациентки умножается на величину отношения правдоподобия этого теста, в результате чего устанавливается индивидуальный риск хромосомной патологии плода
- Если результаты тестов не являются независимыми, то для вычисления комбинированного отношения правдоподобия должны использоваться более сложные статистические методы
При беременности различают два вида скрининга:
1. Ультразвуковой скрининг – исследование плода с помощью ультразвукового метода на предмет пороков его развития и маркеров хромосомных аномалий (ХА).
2. Биохимический скрининг (исследование количества в сыворотке материнской крови гормонов РАРР-А, св. бета – ХГЧ).

Рис. 1. Беременность 12 недель 0 дней. Профиль плода. Норма.

Рис. 2. Беременность 13 недель 2 дня. Профиль плода. Норма.
Скрининговое исследование во время беременности – существенная часть пренатального наблюдения. Среди различных скрининговых исследований, проводимых беременным в настоящее время, ультразвуковое имеет самые широкие диагностические возможности. Нет никакой другой методики, которая может обнаружить такое количество аномалий плода и патологии беременности, как УЗИ. Другое важное преимущество – низкая стоимость исследования. Кроме раннего обнаружения нормальной протекающей одноплодной беременности, с помощью УЗИ можно на ранней стадии также обнаружить многоплодную беременность, и осложнения беременности, например, неразвивающуюся беременность, неполный аборт, пузырный занос, внематочную (эктопическую) беременность и т.д. Ультразвуковое исследование в конце I триместра позволяет выявить крупные аномалии эмбриона или обнаружить признаки, позволяющие заподозрить пороки развития плода. Во II и III триместрах первостепенное внимание уделяется обнаружению пороков развития плода и нарушению роста и развития плода, а также диагностике патологии плаценты, пуповины и амниотической жидкости.
Кроме точного определения срока беременности, обнаружение внутриутробной патологии зависит от условий исследования, используемого оборудования и, особенно, от опыта и профессионализма врача.

Частота. Данные о частоте крупных врожденных пороков развития значительно варьируют в зависимости от вида используемой системы обнаружения. При пассивных системах обнаружения крупные пороки развития определяются приблизительно у 2-3% новорожденных (Э. Мерц, 2011). При использовании активных систем обнаружения, при которых новорожденный систематически обследуется специально обученными врачами, с использованием специального стандартного, унифицированного протокола, пороки развития определяются значительно чаще (7,3% новорожденных). Это означает, что приблизительно из 800 000 малышей, 50 000-60 000 составляют новорожденные с крупными пороками развития плода. В США 100 000 – 150 000 новорожденных ежегодно имеют тяжелые мальформации.
Высокая частота (4-6%) и случайный характер возникновения абсолютного большинства врожденных аномалий развития у детей, определяют поиск, развитие и совершенствование путей эффективной профилактики как приоритетное направление в системе охраны материнства и детства в странах мира.
За последние 15-20 лет в России в системе акушерской помощи беременным женщинам важное место занимает пренатальная диагностика (ПД) состояния плода, как метод вторичной профилактики врожденных нарушений развития. Ранний пренатальный диагноз позволяет предупредить рождение ребенка с неизлечимым заболеванием, а в случае ряда корригируемых пороков развития оказать эффективную помощь новорожденному при условии плановой госпитализации будущей матери на роды в специализированное учреждение.
В 2000 году Приказом Минздрава России №457 были утверждены порядок пренатального обследования беременных женщин, методы пренатальной диагностики, алгоритмы взаимодействия врачей различных специальностей: медицинских генетиков, акушеров-гинекологов, неонатологов в определении пренатального диагноза и пренатальной/постнатальной тактики в зависимости от результатов дородовой диагностики. Однако эффективность пренатальной диагностики врожденных и наследственных заболеваний (ВНЗ) остается низкой, частота рождений детей с тяжелыми формами врожденных пороков развития (ВПР) не снижается, показатели перинатальной заболеваемости и смертности в связи с ВНЗ остаются высокими, при этом количество ультразвуковых исследований в акушерстве достаточно велико.
В связи с этим, с 1 января 2021 года в ступил в силу и действует до 1 января 2027 г. новый Приказ Министерства здравоохранения Российской Федерации от 20.10.2020 г. № 1130н.
Согласно данному приказу, в сроке беременности 11-14 и 19-21 недель беременным женщинам проводится оценка антенатального развития плода с целью выявления нарушений: задержка роста плода, риск преждевременных родов, риск преэклампсии, хромосомные аномалии (ХА) и пороки развития плода (ПРП).
При УЗИ в 11-13 недель можно выявить широкий спектр крупных пороков развития плода:
- Крупные пороки сердца
- Врожденная диафрагмальная грыжа
- Омфалоцеле
- Мегацистис
- Аномалия стебля тела
- Аномалии скелета
- При других пороках ТВП обычно бывает нормальной:
- Акрания/анэнцефалия
- Вентрикуломегалия
- Голопрозенцефалия
- Менинго-миелоцефалия
- Гастрошизис
Аномалии сердца и магистральных сосудов наиболее часто встречаемые врождённые пороки развития с распространённостью при рождении 8 на 1,000. В общем, более половины асимптоматичны, а другая половина классифицируется как крупные, потому что завершается либо летальным исходом, либо требует хирургического вмешательства либо инвазивной катетеризации сердца, крупные пороки сердца являются причиной 20% мертворождений и 30% неонатальной смертности.
Двойни составляют примерно 1% всех беременностей. Из них 2/3 являются двуяйцевыми (дизиготными), а 1/3 однояйцевыми (монозиготными)
- Частота дизиготных двоен выше у черных (по сравнению с белыми) женщин, а также повышается с увеличением возраста матери и способа зачатия (20% при индукции овуляции)
- Частота монозиготных является одинаковой во всех этнических группах и не изменяется с возрастом матери, но может быть в 2-3 раза выше после ЭКО
В течение последних 20 лет частота двоен увеличилась. Это увеличение более выражено при дизиготных двойнях. 2/3 увеличения частоты связано с использованием искусственных репродуктивных технологий, а 1/3 с возрастом матери
При дизиготных двойнях у каждого плода имеется своя собственная плацента и амниотический мешок. При монозиготных двойнях может быть общая плацента (монохориальная двойня), общая амниотическая полость (моноамниотическая двойня) или даже общие органы (сросшиеся или сиамские близнецы). Треть монозиготных двоен являются дихориальными (ДХ), а 2/3 монохориальными (МХ).
Следовательно все МХ двойни являются монозиготными, а 6 из 7 ДХ двоен являются дизиготными.
Сроком первого скринингового обследования обозначен 1 триместр беременности, а именно период внутриутробного развития строго с 11 до 14 недель. На этом этапе беременная женщина направляется в межрайонный (межмуниципальный) кабинет антенатальной охраны плода при медицинской организации акушерского профиля второй или третьей группы (уровня) для проведения ультразвукового исследования (УЗИ) врачами-специалистами, прошедшими повышение квалификации по проведению скринингового УЗИ беременных в I триместре (диагностике нарушений развития плода), и забора образцов венозной крови матери для определения сывороточных маркеров (связанного с беременностью плазменного протеина А (РАРР-А) и свободной бета-субъединицы хорионического гонадотропина (св.-ед. ХГЧ).

Рис. 4. Трехмерная (3D) реконструкция плода в 11 недель.
С целью определения риска задержки роста плода, преждевременных родов и преэклампсии при сроке беременности 11-14 недель беременной женщине в условиях межрайонного кабинета антенатальной охраны плода выполняется измерение роста, веса, артериального давления, ультразвуковое допплеровское исследование маточных артерий с определением пульсационного индекса, трансвагинальная ультразвуковая цервикометрия.
Образец крови с талоном-направлением на исследование сывороточных маркеров РАРР-А и св.-ХГЧ у женщины в 11-14 недель беременности с данными УЗИ для расчета рисков хромосомных аномалий, задержки роста плода, преждевременных родов, преэклампсии, оформленным по форме согласно приложению N 8 к настоящему Приказу, доставляются в медицинскую организацию акушерского профиля третьей группы (уровня) или медико-генетический центр (консультацию), имеющий лицензии по профилям “акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий и искусственного прерывания беременности)”, “ультразвуковая диагностика” и “клиническая лабораторная диагностика”, где проводится биохимический анализ крови на уровень материнских сывороточных маркеров (связанного с беременностью плазменного протеина А (РАРР-А), свободной бета-субъединицы хорионического гонадотропина (св.-ед. ХГЧ). На основании результатов анализа материнских сывороточных маркеров и информации талона-направления посредством программного обеспечения осуществляется комплексный расчет индивидуального риска рождения ребенка с ХА, задержкой роста плода, а также риска преждевременных родов и преэклампсии.
Заключение по результатам расчета индивидуального риска направляется в медицинскую организацию, где проводился первый этап антенатальной оценки состояния плода, в электронном виде (по защищенному каналу связи в информационно-коммуникационной сети “Интернет”) и размещается в медицинской карте пациента (электронной карте) или выдается на руки пациентке.
В случае установления высокого риска (1/100 и выше) задержки роста плода, преждевременных родов и преэклампсии определение дальнейшей тактики ведения беременности осуществляется лечащим врачом-акушером-гинекологом женской консультации на основе клинических рекомендаций. Беременная женщина должна быть проконсультирована в акушерском дистанционном консультативном центре для дальнейшего мониторинга течения беременности с целью профилактики вышеуказанных осложнений.
В случае выявления у беременной женщины высокого (1/100 и выше) риска по наличию ХА и/или ПРП по результатам скрининга при сроках беременности 11-14 недель, она направляется в медицинскую организацию акушерского профиля третьей группы (уровня) или медико-генетический центр (консультацию), имеющий лицензии по профилям “акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий и искусственного прерывания беременности)”, “ультразвуковая диагностика” и “клиническая лабораторная диагностика”, осуществляющую комплексный расчет индивидуального риска, для уточнения диагноза посредством повторного УЗИ с перерасчетом индивидуального риска рождения ребенка с ХА на основе данных повторно проведенного УЗИ.
В случае подтверждения высокого риска ХА и/или ПРП ассоциированных с ХА, пациентке рекомендуется проведение инвазивного обследования (аспирация/биопсия ворсин хориона).

Рис. 5. Ворсины хориона.
Аспирация/биопсия ворсин хориона проводится в медицинской организации акушерского профиля третьей группы (уровня) или медико-генетическом центре (консультации), имеющей лицензии по профилям “акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий и искусственного прерывания беременности)”, “ультразвуковая диагностика” и “клиническая лабораторная диагностика”, в амбулаторных условиях, в условиях дневного или круглосуточного стационара. Полученный материал доставляется в генетическую лабораторию для проведения генетической диагностики и заключения врача-генетика.
Результаты генетического исследования (заключение врача-генетика) направляются в кабинет (отделение) антенатальной охраны плода в электронном виде (по защищенному каналу связи в информационно-коммуникационной сети “Интернет”) и размещаются в медицинской карте пациента (электронной карте) или выдаются на руки пациентке.
В случае подтверждения диагноза ХА и/или ПРП рекомендации по дальнейшей тактике ведения беременности предоставляются консилиумом врачей. Заключение оформляется письменно и направляется лечащему врачу в электронном виде (по защищенному каналу связи в информационно-коммуникационной сети “Интернет”) и размещается в медицинской карте пациента (электронной карте) или выдается на руки пациентке.
Скрининг преэклампсии
Преэклампсия (ПЭ), которая поражает примерно 2% беременных, является одной из ведущих причин перинатальной и материнской заболеваемости и смертности.
По сравнению с преэклампсией, начинающейся на поздних сроках беременности, преэклампсия с ранних сроков, требует родоразрешения до 34 недель и сочетается с повышенным риском перинатальной заболеваемости и смертности, а также и острыми и хроническими материнскими осложнениями.
Выявление женщин группы высокого риска по развитию ПЭ может потенциально улучшить исход беременности, так как интенсивный мониторинг матери и плода у этих пациенток будет приводить к ранней диагностике симптомов заболевания и задержки развития плода, сочетающимися с ПЭ. Ранняя диагностика, лечение антигипертензивными препаратами и досрочное родоразрешение могут предотвратить развитие серьезных осложнений.
Раннее выявление женщин группы высокого риска по развитию ПЭ будет также важно для будущих исследований, изучающих потенциальную роль фармакологических средств, которые будут назначаться с первого триместра для улучшения формирования кровообращения плацентацы и снижения частоты этого заболевания.
Второй скрининг
Согласно приказу № 1130н второй скрининг проводится в сроке беременности 19-21 недель.
На этом этапе при сроке беременности 19-21 неделя беременные с низким риском ХА и/или ПРП, а также не прошедшие скрининговое обследование при сроке беременности 11-14 недель, направляются в кабинет антенатальной охраны плода при медицинской организации акушерского профиля второй или третьей группы (уровня), беременные с высоким риском – в кабинет (отделение) антенатальной охраны плода при медицинской организации акушерского профиля третьей группы (уровня) или медико-генетический центр (консультацию), имеющий лицензии по профилям “акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий и искусственного прерывания беременности)”, “ультразвуковая диагностика” и “клиническая лабораторная диагностика”, с целью проведения УЗИ и программного перерасчета риска для исключения ультразвуковых маркеров ХА, поздно манифестирующих ПРП.
Результаты УЗИ оформляются по форме протокола скринингового УЗИ женщин в сроке беременности 19-21 неделя согласно приложению N 9 к настоящему Приказу.
В случае выявления (подтверждения) высокого (1/100 и выше) риска ХА и/или при ПРП, ассоциированных с ХА, пациентке рекомендуется проведение инвазивного обследования (плацентоцентез, амниоцентез, кордоцентез).
По результатам обследования лечащий врач представляет беременной женщине информацию о результатах обследования, наличии ХА и/или ПРП и прогнозе для здоровья и жизни новорожденного, методах лечения, связанном с ними риске, возможных вариантах медицинского вмешательства (включая внутриутробную хирургическую коррекцию), их последствиях и результатах проведенного лечения, на основании чего женщина принимает решение о вынашивании или прерывании беременности.
Заключение
Таким образом, скрининг в 1 и 2 триместре беременности дает возможность:
- Выявить пренатальный диагноз в ранние сроки беременности и проинформировать женщину об имеющейся аномалии развития у её плода, объяснить пациентке тяжесть врожденного заболевания у ее будущего ребенка и возможных исходах беременности
- Изменить акушерскую тактику в случае решения женщины и ее семьи отказаться от пролонгирования (сохранение) беременности при летальных (смертельных) и некорригируемых пороках развития и хромосомных аномалиях
- В случае решения женщины сохранить беременность – в порядке пренатального консилиума определить сроки и место родоразрешения для оказания необходимых диагностических и лечебных мероприятий новорожденному с врожденным пороком развития.

1. Мерц Э. Ультразвуковая диагностика в акушерстве и гинекологии: в 2 т. М.: МЕДпресс-информ, 2011
2. Жученко Л.А. и колл. авторов. Пренатальная (дородовая) диагностика нарушений развития ребенка в учреждениях государственной и муниципальной систем здравоохранения РФ. Современные концепция и алгоритмы. 2010
3. Николаидес К. Ультразвуковое исследование в 11–13.6 недель беременности. / Перевод с английского А. МИХАЙЛОВА, Е. НЕКРАСОВОЙ – СПб: ООО Издательский дом «Петрополис», 2007
4. Приказ Минздрава России (Министерство здравоохранения РФ) от 20 октября 2020 г. №1130н “Об утверждении Порядка оказания медицинской помощи по профилю “акушерство и гинекология”
С уважением, врач ультразвуковой диагностики, Барто Руслан Александрович, 2021
Все права защищены®. Цитирование только с письменного разрешения автора статьи.
Пренатальный скрининг всем ли нужен?
Пренатальный скрининг всем ли нужен? Frautest 19 Октября 2018
Предродовой или пренатальный скрининг включает проведение лабораторной биохимии (анализа крови) и УЗИ. Цель этих исследований — определение возможных рисков рождения ребенка с пороками развития из-за хромосомных отклонений. С помощью скрининговых исследований можно с достаточной достоверностью выявить наличие у ребенка таких патологий развития нервной системы как синдром Дауна (сД), синдром трисомии 18 (синдром Эдвардса, сЭ), дефекты закрытия нервной трубки (ДНТ), синдром Патау и других. Прохождение такого скрининга в России рекомендовано всем женщинам, вставшим на учет по беременности, на основании Приказа МЗ РФ №457 от 2000 года.
Заболевания, выявляемые с помощью тестов

Синдром Дауна — геномная патология: в полном наборе у ребенка 47 хромосом вместо 46. Такая хромосома появляется в 21 паре и потому другое название сД — трисомия 21. Частота этой патологии довольно высока, при ней рождаются дети с характерными чертами внешности, нарушениями развития на умственном и психо-эмоциональном уровне.
Синдром Эдвардса — также хромосомное нарушение, когда в 18 паре хромосом появляется дополнительная, третья копия хромосомы вместо положенных двух. Соответственно другое его название — трисомия 18. Дети рождаются с глубокими пороками, несовместимыми с жизнью.
Дефект закрытия невральной трубки (ДЗНТ) — это нарушение процесса развития организма еще на стадии зародыша, когда в результате геномного сбоя у ребенка может отсутствовать часть черепа вместе с головным мозгом или остаться незакрытым позвоночный канал. Дети умирают еще до родов, и лишь часть выживших могут прожить до недели.
Как проходит скрининг
В первые три месяца беременности на сроках 10-14 недель женщина должна пройти УЗИ скрининг, во время которого определяется, как протекает и развивается данная беременность, и одновременно проводится определение:
- толщины воротниковой складки;
- определение расстояния от темечка плода до копчика (КТР);
- наличия носовой косточки.

В воротниковой зоне по спинной поверхности шеи плода впервые 14 недель скапливается подкожная жидкость. Если толщина «воротника» более 3 мм, то это может говорить о риске сД. Если к этому признаку присоединяется отсутствие или недоразвитие носовой косточки, то подозрения на риск данного синдрома увеличиваются.
Второе УЗИ проводится в 16-18 недель.
Но одного только УЗИ недостаточно и потому в скрининг входят исследования некоторых биохимических показателей крови: непрямой метод анализа белков плода.
Биохимический скрининг (двойной и тройной тест)
Двойной тест биохимии крови матери — это определение количественного содержания эмбриональных белков-маркеров: свободного b-ХГЧ (гормона гонадотропина) и PAPP-A (особого белка плазмы, появляющегося во время вынашивания) в крови женщины. Срок исследования четко ограничен — 11-13 неделя гестации.
Тройной тест — это определение b-ХГЧ, АФП — гликопротеина плода и Е3 — свободного эстриола. Сроки проведения — 16-18 недель.
Все перечисленные субстанции типичны для беременности — вне ее их нет в крови женщины или их количество ничтожно. По количественному показателю и динамике его изменений в сочетании с другими диагностическими обследованиями, можно сделать выводы о том, что у плода, возможно, имеются отклонения в развитии.
Гормон, вырабатываемый хорионом b-ХГЧ появляется в организме с момента зачатия. В промежутке между 2 и 5 неделей каждые двое суток его концентрация повышается в 1,5 — 2 раза. В 10-11 недель определяется его максимум, а далее его содержание стабилизируется и к концу беременности снижается. Чрезмерное его количество может говорить о риске синдрома Дауна, снижение — синдрома Эдвардса.
У РАРР-А большая роль в поддержании работы плаценты, иммунитета. Его показатели растут по мере развития беременности. Если показатель этого белка низок, то вероятность хромосомных нарушений велика. Особенно важен он как маркер синдрома Дауна.

АФП — белок плазмы, вырабатывается организмом плода. С 10 по 30 неделю его количество в крови матери нарастает, а потом постепенно опускается. Высокий уровень этого белка может, служить маркером аномалий плода, в том числе связанных с дефектами нервной системы. Низкие его цифры могут быть при синдромах Дауна и Эдвардса.
Свободный эстриол вырабатывается плацентой и обеспечивает нормальную работу беременной матки. С начала плацентарного периода его уровень растет. Поэтому быстрое снижение возможно указывает на нарушения развития эмбриона и плода, его тяжелые заболеваний, в том числе геномные.
Для этих анализов кровь берется из вены, утром натощак. Данные переводятся в особый коэффициент — МоМ. Это среднее (медианное) значение с учетом множества индивидуальных факторов женщины (возраст, наличие вредных привычек, хронических заболеваний, особенно сахарного диабета, какая по счету беременность и количество плодов в ней и т. п.). Медиана заносится в специальную программу, где рассчитывается МоМ профиль женщины. Полученный расчет сравнивается с типичными профилями при тех или иных патологиях плода. По степени сходства профилей можно говорить о риске патологии. Если риск есть, то женщина направляется на дополнительные обследования к генетику, на процедуры забора материала от плода — кордоцентез, амниоцентез и биопсию хориона.
Виды обследований при высоком риске нарушений развития плода
Биопсия хориона — процедура получения тканей ворсистой оболочки хориона, из которой впоследствии образуется плацента. Генетически сходна с плодом, поэтому исследование клеток хориона показывает наличие отклонений развития будущего ребенка. Делается в специализированных медицинских центрах за 1 день. Сама процедура безболезненная, риск для малыша (выкидыш) — не более 1,5%. Данные обрабатываются в течение 2-3 дней.
Амниоцентез — забор околоплодной амниотической жидкости. Осуществляется в стационаре. Риск выкидыша не более 1%. Результат готов через 2-3 недели.
Кордоцентез — пункция сосудов пуповины для забора крови плода, а в некоторых случаях и для проведения лечения плоду. Назначается не ранее 20-ой недели. Риск выкидыша — 1-2%, результаты интерпретируются в течение 4-5 дней.
Плюсы и минусы пренатального скрининга: оцениваем риски
Скрининг при беременности — “за” и “против”. УЗИ, анализ крови и дополнительные исследования.
Ирина Пилюгина к.м.н., врач-гинеколог высшей категории
Пренатальные скрининги вызывают множество противоречивых мнений и отзывов. Кто-то убежден в их необходимости, другие уверены в их полной нецелесообразности. Что же это за исследования, и действительно ли все беременные женщины должны их проходить? Мы решили разобраться в этом вопросе.
Пренатальный скрининг — это комплекс исследований, главная цель которых — выявить группу риска беременных женщин с возможными пороками развития ребенка (такими как: синдром Дауна, синдром Эдвардса, дефекты нервной трубки (анэнцефалия), синдром Корнелии де Ланге, синдром Смита Лемли Опитца, триплоидия, синдром Патау).

Несмотря на то, что скриниги включают в себя два достаточно проверенных метода диагностики — биохимический анализ крови и УЗИ, их надежность и безопасность все еще вызывают множество споров.
“Против” № 1: ультразвуковое исследование вредит малышу
Существует довольно распространенное мнение, что УЗИ негативно влияет на нервную систему ребенка, раздражает его — малыши во время обследования часто стараются спрятаться от аппарата, прикрывают голову ручками. Поэтому дети, мамы которых регулярно делали УЗИ в течение беременности, более беспокойны по сравнению с малышами, мамы которых отказались от ультразвуковой диагностики. Так ли это на самом деле?
По мнению врачей, УЗИ не может причинить малышу совершенно никакого вреда — современное оборудование абсолютно безопасно. Поэтому официальная медицина настаивает на том, чтобы УЗИ проходили абсолютно все беременные женщины. Ведь своевременно проведенная диагностика позволяет, во-первых, видеть полную картину течения беременности, а во-вторых, в случае необходимости, корректировать те или иные проблемы.
Ультразвуковое исследование проводится минимум трижды за беременность (в первом триместре на 11-13 неделе, во втором — на 18-21 и в третьем — на 30-32 неделе), но при необходимости доктор может рекомендовать проходить его чаще.
Особенно важными считаются данные, полученные на УЗИ первого пренатального скрининга (на 11-13 неделе беременности). На этом сроке во время исследования:
- определяется количество эмбрионов в матке, их жизнеспособность;
- ставится более точный срок беременности;
- исключаются грубые пороки развития;
- определяется толщина воротникового пространства — ТВП (т.е. измеряется количество подкожной жидкости на задней поверхности шеи ребенка — в норме ТВП не должна превышать 2,7 мм);
- исследуется наличие или отсутствие носовой кости.
Так, например, у детей с синдромом Дауна содержание жидкости сильно превышает норму, а носовая кость часто не визуализируется.
“Против” № 2: биохимический анализ крови дает недостоверный результат скрининга
Многие мамы уверены, что невозможно по одному анализу сделать хоть сколько-нибудь достоверные выводы — слишком много факторов может повлиять на результат. И отчасти они действительно правы. Однако нужно повнимательнее изучить процесс проведения анализа, чтобы понять, на основании чего доктор делает заключение.
Биохимический анализ проводится для того, чтобы определить уровень содержания в крови специфических плацентарных белков. Во время первого скрининга делается “двойной тест” (то есть определяется уровень двух белков):
- РАРРА (pregnancy associated plasma protein или связанный с беременностью плазменный протеин А);
- свободной бета-субъединицы ХГЧ (хорионического гонадотропина человека).
Изменение уровня этих белков свидетельствует о риске различных хромосомных и некоторых нехромосомных нарушений. Однако выявление повышенного риска еще не является свидетельством того, что с малышом что-то не так. Такие показатели лишь являются поводом для более внимательного наблюдения за течением беременности и развитием ребенка. Как правило, если в результате скрининга первого триместра повышен риск по каким-либо показателям, будущей маме предлагают дождаться второго скрининга. В случае серьезных отклонений от показателей нормы женщину направляют на консультацию к генетику.

Проведение второго скрининга приходится на 18-21 неделю беременности. Это исследование включает в себя “тройной” или “четверной тест”. Происходит все так же, как и в первом триместре — женщина снова сдает анализ крови. Только в этом случае результаты анализа используются для определения не двух, а трех (или, соответственно, четырех) показателей:
- свободной бета-субъединицы ХГЧ;
- альфа-фетопротеина;
- свободного эстриола;
- в случае четверного теста — еще и ингибина А.
Как и в первом скрининге, интерпретация результатов 2 скрининга основывается на отклонении показателей от среднестатистической нормы по тем или иным критериям. Все расчеты осуществляются при помощи специальной компьютерной программы, после чего тщательно анализируются врачом. Кроме того, при анализе результатов учитывается множество индивидуальных параметров (расовая принадлежность, наличие хронических заболеваний, количество плодов, масса тела, вредные привычки и т.д.), так как эти факторы могут влиять на значение исследуемых показателей.
Для того чтобы получить максимально достоверные результаты, обязательно соотносятся данные исследований первого и второго триместра в комплексе.
Если в результате исследований I и II триместра выявляются какие-то отклонения в развитии плода, женщине могут предложить пройти повторный скрининг или сразу направят на консультацию к генетику. При необходимости он может назначить дополнительные анализы для постановки более точного диагноза (например, исследование околоплодных вод, биопсию ворсин хориона). Однако в связи с тем, что эти исследования не совсем безопасны и могут стать причиной различных осложнений течения беременности (риск выкидыша, развитие группового или резус-конфликта, инфицирование плода и др.) их назначают только в случае высокого риска патологии. Тем не менее подобные осложнения встречаются не так часто — в 12% случаев. И, разумеется, все исследования совершаются только с согласия будущей мамы.
Таким образом, первые два аргумента “против”, с точки зрения научной медицины, не являются убедительными, и скорее их стоит переформулировать так: пренатальные скрининги безопасны для будущей мамы и ее малыша, а все выводы делаются врачом с учетом целого комплекса индивидуальных факторов.
“Против” № 3: “У меня хорошая наследственность — мне не нужны скрининги”
Некоторые мамы не видят смысла проходить скрининги при беременности — все родственники здоровы, какие могут быть проблемы? Действительно, есть отдельные группы женщин, которым в первую очередь рекомендуется пройти исследование на выявление возможных патологий в развитии ребенка. Это женщины старше лет (так как после этого возраста риск развития отклонений у ребенка увеличивается в несколько раз) и будущие мамы с некоторыми заболеваниями (например, сахарный диабет). Конечно, группу риска составляют и те мамы, в семьях которых уже есть дети или родственники с генетическими заболеваниями. Однако большинство врачей (причем, не только в России, но и во многих странах Европы и Америке) придерживается мнения, что пренатальные скрининги необходимо проходить всем женщинам, особенно, если беременность первая.
“Против” № 4: “Боюсь услышать плохой диагноз”
Это, пожалуй, один из самых сильных аргументов “против” прохождения скринингов во время беременности. Будущих мам очень пугает вероятность услышать что-то плохое о развитии малыша. Кроме того, беспокоят и врачебные ошибки — иногда скрининги дают ложноположительный или ложноотрицательный результат. Известны случаи, когда маме говорили, что у ребенка подозревают синдром Дауна, а впоследствии рождался здоровый малыш. Конечно, что и говорить, такие известия сильно сказываются на эмоциональном состоянии мамы. После вынесения предварительного заключения женщина остаток беременности проводит в постоянных переживаниях, а ведь это тоже совсем неполезно для здоровья малыша.
Однако не стоит забывать, что результаты пренатальных скринингов ни в коей мере не служат основанием для постановки диагноза. Они лишь определяют вероятные риски. Поэтому, даже положительный результат скрининга не будет “приговором” ребенку. Это лишь повод получить профессиональную консультацию врача-генетика.
“Против” № 5: выявленные потенциально возможные отклонения в развитии ребенка невозможно скорректировать
Это действительно так — не существует способа вылечить или скорректировать хромосомные нарушения. Поэтому впечатлительные и ранимые мамы, а также женщины, которые настроены при любых обстоятельствах сохранить имеющуюся беременность, могут получить в результате пройденных скринингов только лишний повод для переживаний. Может быть, действительно, лучшим выходом в такой ситуации будет отказ от исследований, чтобы мама могла спокойно ждать рождения малыша.
И все-таки.
несомненным плюсом пренатальных скринингов является возможность на довольно ранних сроках беременности получить информацию о развитии ребенка, сходить на консультацию к генетику, пройти, если понадобится, все дополнительные обследования. Ведь обладая данными, будущая мама может уже вполне осознанно принять решение о дальнейшем развитии или прерывании беременности.
Самый главный аргумент “против”: плохое самочувствие будущей мамы на момент исследования
Любое, даже незначительное повышение температуры тела, простуда (ОРЗ, ОРВИ), любые другие вирусные и инфекционные заболевания и даже стресс являются однозначным противопоказанием для проведения скринингов. Ведь каждый из этих факторов может исказить данные анализов. Именно поэтому, прежде чем отправиться сдавать кровь, будущая мама должна обязательно пройти осмотр у гинеколога — доктор оценит ее общее состояние.
На сегодняшний день пренатальные скрининги не являются строго обязательными, однако большинство врачей уверены в необходимости данных исследований. Право принятия решения остается за беременной, так что, взвесив все “за” и “против”, каждая женщина сделает выбор — кому-то важно контролировать ситуацию и получать всю возможную информацию как можно раньше, а кому-то гораздо спокойнее обходиться лишь обязательным минимумом обследований, просто радоваться беременности и верить в лучшее.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Статья предоставлена журналом “Растим ребенка”, №10, 2012
https://www.7ya.ru/ Bauskas iela 58A – 7 Rīga LV-1004
Добрый день, помогите, пожалуйста, расшифровать результаты скрининга. Мне 36 лет, беременность первая, по данным УЗИ на сроке 11 нед. 4 дня (по УЗИ поставили срок 12 нед. 2 дня.) сердцебиение 143, КТР 57 мм, ТВП 1,3, носовая кость в наличии, КСК в венозном кровотоке -норма. Кости свода черепа, бабочка. позвоночник, передняя брюшная стенка, желудок, мочевой пузырь, кости конечностей осмотрены. Миоматозный узел 37*42 мм. В этот же день сдала кровь. Результаты: свободная бета-субъединица ХГЧ 79,40 МЕ/n 1,895 МоМ ; РАРР-А 0,641 МЕ/n 0,331 МоМ. Базовый риск Трисомия 21 1/185 индивидуальный риск 1/48 ; трисомия 18 базовый 1/444, индивидуальный 1/4226 ; трисомия 13 базовый 1/1397 индивидуальный 1/7113. Делала УЗИ на сроке 13 нед. 2 дня , все показатели в норме, замерили все, что было можно замерить. По УЗИ срок 13 нед. 6 дней. Подозрение на гипоплазию костей носа. ТВП 1,6, Визуализируются кости носа 1,9 мм.Кровоток в венозном протоке PI 0.87 На протяжении всей беременности отмечается гипертонус то по передней, то по задней стенге. Ставили угрозу, находилась на амбулаторном лечении принимала папаверин, магнезию, ношпу, пью до сих пор с 7 недели дюфастон по 1 таблетке 3 раза в день, перенесла грипп на сроке 7-8 недель (получала лечение : тамифлю, сультасин; была температура max 38,6 3-4 часа, потом сбили, на следующий день 38-38,2 на протяжении 3-4 часов; потом в течение суток периодически поднималась 37,0-37,5. Действительно ли так высок риск рождения ребенка с синдромом Дауна или на высокий ХГЧ и низкий РАРР-А могли повлиять гипертонус, дюфастон и грипп. Предлагают амниоцентез. Боюсь не сколько его, сколько его результатов. Беременность в 36 первая и крайне долгожданная. Помогите, пожалуйста, разобраться. Спасибо.
Лично я – противница этих скринингов. У меня первый скрининг показал повышенный риск по Синдрому Дауна, а второй скрининг – вообще высокий риск. Являясь натурой впечатлительной и нервной, я пережила такое, что врагу не пожелаешь, даже в больницу попала – сердце дало сбой. Врач моя очень настаивала на кордоцентезе – это анализ крови, которая берется из пуповины, для этого игла вводится в живот, прокалывается стенка матки, под контролем УЗИ находится пуповина и из нее берется кровь. Боялась очень. Записывалась на процедуру три раза, но как ехать туда – у меня или мазок плохой, или матка в тонусе. Когда ехала туда в третий раз, для себя решила, что если и в этот раз ничего мне не сделают, то откажусь от этого анализа, будь что будет. Так и вышло, делать мне эту процедуру не стали, сказали приезжать через неделю, но я сразу сказала, что больше не приеду. Потом врач в консультации долго наседала, что все-таки надо поехать и сделать, а акушерка моя потихоньку в коридоре шепнула: “Отказались, и правильно, очень часто при плохих скринингах детки здоровые рождаются, а когда в анализах все в порядке – больные.” Но все равно вся вторая половина беременности для меня была очень тяжелой морально: ведь не думать об этом невозможно. Девочки, малыш родился здоровый. Уже в роддоме, переполненная счастьем, я поняла, что если бы даже он был больной, то любила бы я его не меньше, никогда не отказалась бы от него. Я ни в коем случае не хочу никого отговаривать от этих процедур, это каждая мамочка должна решить сама. Просто не стоит очень сильно верить результатам этих скринингов. И потом, даже этот самый кордоцентез дает погрешность 2%.
Я возмущена и решила с вами поделиться. 👿
Уже ни раз сталкивалась с некомпетентностью врачей наших!
Сестра моя 9 лет не могла иметь детей, и вот, наконец-то ,благодаря ЭКО в возрасте 41г забеременела.Все были счастливы безумно. Врач в ЖК заявил с ходу -типо куда вам старой ребенка рожать.Плюс после 1 скрининга в пятницу-перед выходными,позвонила вечером и заявила что поздравляю -у вас родится Даун 👿 👿 👿 👿 Бедная все выходные проплакала,не могли успокоить, знакомые посоветовали пройти дородовый тест (да он стоил не мало -заплатили 29500р)но сказали что эффективно.И можно через 5-6 дней узнать точно есть патология или нет.
Вы даже не представляете что для нас были эти 5 дней .Сестренка на нервной почве попала в больницу с угрозой.во время доставили.
Через 5 дней пришел результат; малыш здоров -никаких патологий не выявлено.
Плод мужского пола .
Муж чуть этого врача в женской консультации не прибил.Хотел в суд подать на нее.
Дорогие будущие мамы , не надо вдаваться в панику из-за некомпетентных врачей.
После этой истории – я забеременев не стала сдавать скрининг.
Делала УЗИ.И собираюсь в пятницу идти на дородовый тест сразу. От греха подальше.
Здравствуйте. Я недавно пережила такой страх и истерику, что сейчас просто не могу не поделиться. В 11 недель сделала 1 скрининг. Результаты по крови ужасные: ХГЧ 3,36 МОМ, РАРР-0.27 МОМ. Индивидуальный риск синдрома Дауна 1:4 при возрастном 1:386. На УЗИ носовую кость не удалось осмотреть, но ТВП 1,9. Я была просто в истерике. Сделала инвазивную диагностику в 12 недель. И это при гипертонусе. Жила всю неделю в таком страхе, что трудно себе представить. Хорошо, что результаты через 4 дня уже были готовы -здоровый мальчик! Не отчаивайтесь даже при плохих анализах, это может быть и результат гипертонуса, и токсикоза, и приема препаратов. Если хотите точно знать – пройдите инвазивную диагностику. За 3 дня до этого я ставила свечи с папаверином для снятия гипертонуса и 3 дня после. Все прошло отлично! Не отчаивайтесь и просто все проверьте.
Если бы Вы внимательно прочитали бы, то узнали бы, что в семье детишки с синдромом дауна хорошо реабилитируются, и Даша пошла в школу. В Европе и Америке, а теперь и в России, люди с синдромом дауна успешно ходят в детский сад, в школу и даже работают, заводят семью и детей.
Кому интересно, тот найдет массу хороших примеров на сайте по ссылке.
Не надо судить о семьях со стороны со злостью. Мы счастливы. Наша дочка с синдромом дауна требует не больше и не меньше любви и заботы, чем другие дети. У них потрясающе обаятельная улыбка и чистый взгляд. И да, хорошие родители опекают разных детей до смерти, даже физиологичных, а плохие бросают и здоровых, и особенных.
Добрый вечер!Помогите пожалуйста, бьюсь в панике. Сделала 1-е УЗИ, никаких отклонений замечено не было. Акушерский срок 12,5недель. Дали направление на скрининг. причем сделали скрининг 2-го триместра, поставили срок 14,5недель. Пришли результаты: HCG 2.04MoM(92507), AFP 0.55MoM (16.3), uF3 0.35MoM(0.14). Риск Трисомии 21 >50. За 4-ре дня до сдачи анализа находилась на госпитализации, диагноз пиелонефрит,прошла курс лечения:цефтриаксон, но-шпа, канефрон.сейчас принимаю дюфастон, магнеВ6, емфетал. Скажите, на такой результат могло повлиять лечение или неправельно установлен срок? Спасибо большое!
Я для себя приняла тот факт, если у малыша синдром Дауна лучше знать об этом заранее. Это как раз было при моей первом скрининге. И еще неоспоримый факт, что в таких подозрительных случаях лучше узнать все заранее максимально точно, принять это, найти в себе силы чтобы принять это. Растить такого ребенка в будущем будет очень непросто. Пренетикс кстати, способен выявить подобную проблему (и многие другие) еще на ранних сроках, я делала у них, помню как все проходило. Безопасно и результаты быстрые. Слава богу, у нас хоть все в итоге оказалось в порядке.
Для чего нужен скрининг при беременности
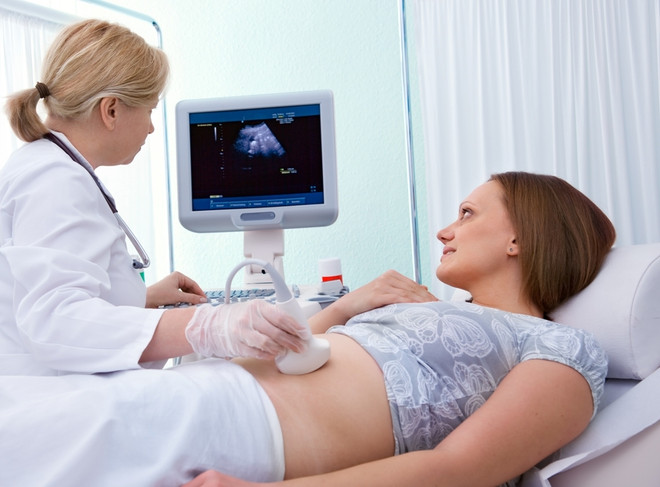
Скрининг при беременности – это комплекс медицинских исследований, позволяющий предположить наличие патологии у плода. Эти иследования очень важны, потому что помогают выявить группу повышенного риска по развитию хромосомных аномалий и иных отклонений. Скрининг проводится трижды, в разные триместры, и включает в себя УЗИ и биохимическое исследование плазмы крови на разные показатели.
Скрининг необходимо проходить всем беременным женщинам, чтобы вовремя выявить состояния, когда беременность и развитие плода идет неправильно.
Для чего делают скрининг
Зачатие и развитие плода представляет собой очень сложный биохимический процесс. Иногда, в силу фактора наследственности, генетического сбоя или других причин, развитие плода идет неправильно.
Скрининг при беременности включает в себя обязательную процедуру УЗИ
Скрининг предназначен для выявления врожденных или приобретенных в процессе внутриутробного развития отклонений. Исследования позволяют определить:
- высокий риск синдрома Дауна, синдрома Патау или синдрома Эвардса у ребенка;
- повышенный риск редких хромосомных аномалий: триплоидии или тетраплоидии;
- деформацию или недоразвитие внутренних органов и головного мозга;
- пороки развития скелета;
- дефекты нервной трубки.
Также на скрининге изучают состояние плаценты и определяют возможные проблемы, связанные с ее развитием: раннее старение, кровоизлияния, преждевременную отслойку.
В течение беременности скрининговые исследования проводят трижды: в 1, 2 и 3 триместре. Каждый из них решает свои задачи.
Скрининг не требует какой-либо специальной подготовки со стороны беременной. Достаточно выспаться и прийти на процедуру с хорошим самочувствием.
Скрининг 1 триместра
Сроки проведения первого исследования – 11-14 недель беременности. Комплекс исследований включает в себя две процедуры: проведение УЗИ и сдачу крови из вены.
Что оценивает врач при проведении УЗИ на первом скрининге:
- толщину воротникового пространства (у здоровых детей она не превышает 3 мм);
- наличие носовых костей;
- наличие и размер желточного мешочка;
- структуры головного мозга;
- контуры костей свода черепа.
В результате могут быть выявлены тяжелые патологии, несовместимые с жизнью:
- анэнцефалия – отсутствие полушарий головного мозга;
- гидроцефалия – аномальное расширение желудочков головного мозга;
- микроцефалия – недоразвитие мозговых структур;
- энцефалоцеле – мозговая грыжа, возникающая из-за нерасщепления нервной трубке на сроке 4-5 недель.
Эти отклонения – прямые показания к прерыванию беременности на раннем сроке. Плод с такими нарушениями не сможет продолжать свое развитие.
Также на основании результата УЗИ первого триместра удается максимально точно рассчитать дату родов.
При исследовании крови врачей интересуют два показателя – концентрация свободного хорионического гонадотропина и гормона РАРР-А. Эти цифры вводятся в специальную программу. Указываются и другие параметры: возраст и вес матери, точная длина носовых костей, копчико-теменной размер эмбриона.
В соответствии с полученными данными программа рассчитывает вероятность патологических состояний. Расшифровка результатов проводится врачом, ведущим беременность.
Скрининг 2 триместра
В 1, 2 и 3 триместре устанавливаются свои сроки проведения скрининга
Целью второго скрининга является обнаружение пороков развития плода, которые не удалось выявить при первом исследовании. Оптимальный срок его проведения – период с 18 по 22 неделю. Женщине снова нужно пройти две процедуры: УЗИ и сдачу крови.
Что интересует врача при проведении УЗИ во 2 триместре:
- фетометрические показатели плода: окружность головы и живота, длина трубчатых костей, точное расстояние между височными костями;
- состояние структур внутренних органов: почек, желудка, легких, кишечника;
- состояние плаценты: ее толщина, расположение, степень зрелости;
- объем амниотической жидкости.
Также определяется предполагаемая масса плода.
Могут быть обнаружены следующие отклонения:
- патология органов брюшной полости: гиперэхогенный кишечник, стеноз толстой кишки, кисты печени;
- пороки и аномалии мочевыделительной системы;
- скелетные дисплазии;
- аномалии нижней челюсти;
- пороки развития легких.
Кровь сдают для проведения тройного теста. Необходимо исследовать три параметра: уровень альфа-фетопротеина (АФП), хорионического гонадотропина и свободного эстриола.
Если полученные показатели отклоняются от нормы, это свидетельствует о возможных проблемах. Повышенный АФП встречается при почечной патологии и угрозе выкидыша, повышенный ХГЧ говорит о возможном синдроме Дауна, высокое содержание эстриола указывает на риск преждевременных родов. В то же время повышению ХГЧ способствуют причины, напрямую не связанные со здоровьем ребенка. Это может быть сильный токсикоз или прием препаратов синтетического прогестерона.
Итоговый риск рассчитывается при помощи специальной программы. Она учитывает значение каждого показателя и автоматически вычисляет вероятность той или иной патологии.
Специальная подготовка перед прохождением исследований не нужна.
Скрининг третьего триместра
В этот раз сдавать кровь уже не нужно. В третьем триместре проводят очередное УЗИ, также могут назначить кардиотокографию – процедуру, при которой специальный аппарат регистрирует частоту сердечных сокращений плода.
На что обращает внимание врач на УЗИ:
- фетометрия плода: окружность живота, длина трубчатых костей, бипариетальный и лобно-затылочный размеры головки. Важно, чтобы эти показатели соответствовали акушерскому сроку беременности. Если они значительно ниже нормы, можно предположить внутриутробную задержку развития плода. Слишком большие размеры головки могут говорить о том, что ребенок крупный, но также они косвенно свидетельствуют о возможных проблемах, например, о гидроцефалии;
- состояние плаценты. Плацента – это важнейший орган, именно через нее ребенок получает необходимые питательные вещества. С увеличением срока беременности она утолщается и выполняет свои функции немного хуже. Выделяют 3 степени созревания плаценты, для третьего триместра является нормой 2 и 3 степень;
- длина шейки матки. Все 40 недель шейка остается плотно закрытой, ее длина составляет 30-40 мм. Стремительное укорочение шейки служит признаком приближающихся родов.
Также нужно оценить количество околоплодных вод. Если их слишком мало, ребенок может чувствовать себя некомфортно.
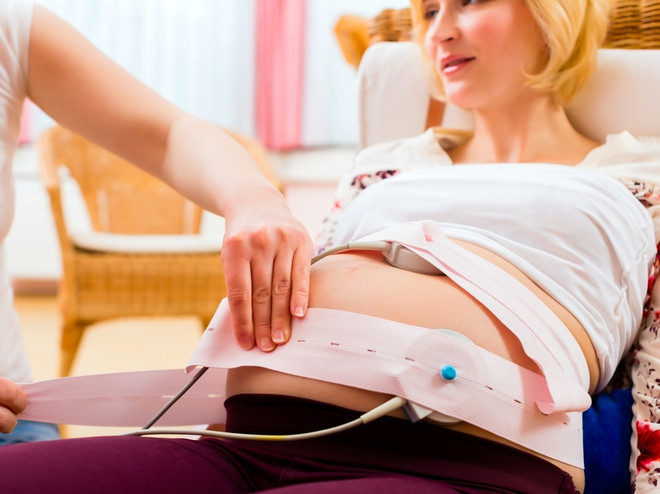
Процедура КТГ для женщины абсолютно безболезненна. На животе закрепляют два датчика, они регистрируют сердечные сокращения. Целью кардиотокографии является выяснить, как организм плода отзывается на нагрузку. Нагрузкой для него являются его собственные шевеления. Если после них сердечный ритм замедляется, возможно, ребенок страдает от недостатка кислорода. В этом случае врач назначит женщине препараты для стимуляции маточно-плацентарного кровотока. Это позволит без проблем доносить ребенка.
Что делать при плохих результатах скрининга
Специальная подготовка к скринингу не требуется, но врач может рекомендовать соблюдение диеты
Если по результатам скрининговых исследований обнаружен высокий риск хромосомных аномалий, женщине рекомендуют инвазивные методы диагностики.
- биопсию ворсин хориона;
- биопсию плаценты;
- амниоцентез – взятие околоплодных вод;
- кордоцентез – забор пуповинной крови плода.
Ткани хориона и плаценты, амниотическая жидкость и пуповинная кровь имеют ту же генетическую структуру, что и развивающийся плод, поэтому они являются пригодным материалом для проведения генетической диагностики.
Исследования называются инвазивными, поскольку для их проведения необходимо нарушить естественные внешние барьеры организма. Забор образцов плаценты, вод и пуповинной крови осуществляется с помощью прокола передней брюшной стенки.
Эти исследования не являются обязательными, беременная проходит их только по собственному желанию. Врачи могут лишь дать рекомендации, опираясь на результаты скрининга.
Существуют следующие противопоказания к проведению инвазивных процедур:
- угроза самопроизвольного прерывания беременности или преждевременных родов;
- отслойка плаценты;
- инфекционные болезни у женщины.
Результаты анализов, подтверждающих наличие хромосомных аномалий или другой тяжелой патологии, несовместимой с жизнью, является показанием к прерыванию беременности. При большом сроке гестации придется провести медицинский консилиум.
Если результаты проведенного скрининга вызывают вопросы или сомнения, стоит проконсультироваться с врачом-генетиком. Он оценит полученные риски и даст рекомендации по дальнейшей тактике ведения беременности.
Видео


* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Первые скрининги при беременности: УЗИ и биохимия крови
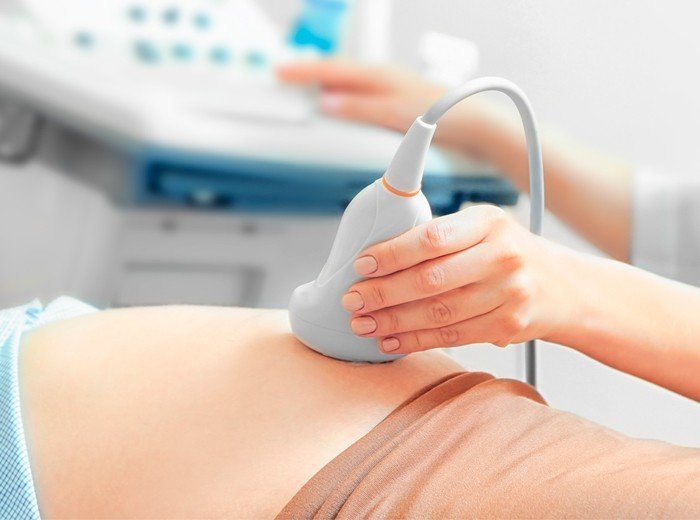
Первые скрининги при беременности: о чем «расскажут» УЗИ и биохимический анализ крови
Первые скрининги при беременности принято проводить, начиная с 11-й недели гестации. Если вы обратились к гинекологу вовремя, он обязательно назначит это стандартное для всех будущих мам обследование: оно необходимо для ранней диагностики возможных патологий развития плода.
Первый скрининг при беременности: для кого он особенно важен
Результаты первого скрининга волнуют большинство будущих мам. Но особенно важны они для тех категорий женщин, у которых существует повышенный риск возникновения патологий развития плода:
- у будущей мамы в возрасте +35;
- если в семьях близких родственников женщины случалось рождение малыша с синдромом Дауна и другими генетическими патологиями;
- если женщина уже переживала выкидыш;
- если у беременной уже рождались дети с генетическими патологиями;
- если уже в первые недели беременности женщина пережила вирусные или инфекционные заболевания.
В список обследований первого скрининга при беременности обязательно включают проведение УЗИ и биохимическое исследование крови. Результаты этих обследований врач сравнивает с показателями нормы и, обнаружив существенную разницу, обращает на них особое внимание. Однако даже существенные отклонения в результатах биохимии крови не дают жесткого основания делать окончательный вывод о патологиях у плода.
Как делают 1 скрининг при беременности
Как правило, первый скрининг проводится в женской консультации и обычно он проходит в течение одного часа. УЗИ-обследование абсолютно безболезненно, а анализ крови, возможно, доставит вам небольшие неприятности.
Чтобы результаты скрининга не были искажены, к процедуре желательно подготовиться накануне:
- не употреблять шоколад, морепродукты, жирное мясо;
- воздержаться от половых контактов.
Перед забором крови и проведением УЗИ гинеколог взвешивает беременную и просит ее либо совсем не пить воду, либо ограничить ее употребление половиной стакана.
Что увидит врач во время проведения УЗИ
Во время первого скрининга специалист УЗИ-диагностики уже может определить основные параметры плода, увидеть, как развиваются внутренние органы ребенка и насколько правильно расположены его конечности относительно тела. Не менее важным является обследование состояния плаценты.
Особенностями формирования плода в первом триместре являются копчико-теменное расстояние, размер носовой кости, толщина воротниковой зоны, частота сердечных сокращений, промежуток между краями теменных костей снаружи и изнутри (бипариетальный размер), состояние верхнечелюстной кости.
Каким должны быть эти показатели в норме?
- 34-50 мм — на сроке 11 недель беременности;
- 42-59 мм — на сроке 12 недель беременности;
- 51-75 мм — на сроке 13 недель беременности.
Размер носовой кости:
- кость различима, но размеры пока определять рано — на сроке 11 недель беременности;
- носовая кость уже явно видна и можно определить ее размер (норма: от 2 мм) — на сроке 12 недель беременности;
Толщина воротниковой зоны (области вокруг шеи):
- 0,8-2,2 мм — на сроке 11 недель беременности;
- 0,8-2,7 мм — на сроке 13 недель беременности;
Частота сердечных сокращений:
- 155-178 уд./мин – на сроке 11 недель беременности;
- 150-174 уд./мин – на сроке 12 недель беременности;
- 147-171 уд./мин – на сроке 13 недель беременности;
Промежуток между краями теменных костей снаружи и изнутри (бипариетальный размер):
- 13-21 мм — на сроке 11 недель беременности;
- 18-24 мм — на сроке 12 недель беременности;
- 20-28 мм — на сроке 13 недель беременности.
Состояние верхнечелюстной кости:
- на сроке беременности от 11 до 13 недель верхнечелюстная кость должна быть хорошо выражена.
Возможные риски, которое покажет первое УЗИ
Вышеперечисленные показатели очень важны уже на первых этапах скрининга, ведь очевидные расхождения с показателями нормы могут сообщить о наличии возможных патологий у плода:
- риск синдрома Дауна: если носовая кость плода плохо определяется на УЗИ, если ее размеры значительно ниже нормы и при этом лицевые контуры явно не выражены;
- риск синдрома Эдвардса: если носовая кость практически не видна или ее размеры очень малы; образована пуповинная грыжа; вместо двух пуповинных артерий присутствует только одна, частота сердечных сокращений крайне низка;
- риск синдрома Патау: если пуповинная грыжа явно просматривается на УЗИ; частота сердечных сокращений крайне высока; наблюдаются патологии развития плода.
Что покажет биохимический анализ крови
Первые скрининги при беременности также включают исследование показателей свободного бета-хорионического гонадотропина человека (ХГЧ) и протеина-А (РАРР-А) в анализе крови женщины. В норме количество ХГЧ в крови беременной должно быть повышено, поскольку именно в первые несколько недель после зачатия концентрация этого гормона быстро растет. На этот показатель часто ориентируются гинекологи, чтобы точно сообщить пациентке о благоприятном зачатии уже через неделю после сексуального контакта.
Однако уже с 12-й недели беременности концентрация ХГЧ снижается, и на протяжении второго триместра беременности этот показатель не меняется.
Показатель концентрации ХГЧ в норме:
- 17,4-130,4 нг/мл — на сроке 11 недель беременности;
- 13,4-128,5 нг/мл — на сроке 12 недель беременности;
- 14,2-114,7 нг/мл — на сроке 13 недель беременности.
Показатель содержания протеина-А (РАРР-А) в норме:
- 0,46-3,73 мЕд/мл — на сроке 11 недель беременности;
- 0,79-4,76 мЕд/мл — на сроке 12 недель беременности;
- 1,03-6,01 мЕд/мл — на сроке 13 недель беременности.
Что могут означать отклонения от нормы в биохимическом анализе крови?
- слишком высокий уровень свободного ХГЧ: сильный токсикоз, многоплодная беременность, риск синдрома Дауна;
- слишком низкий уровень свободного ХГЧ: синдром Эдвардса, риск прерывания беременности; нарушения развития у плода; замершая беременность;
- завышенное содержание РАРР-А: практически не имеет значения;
- заниженное содержание РАРР-А: риски синдромов: Дауна, Корнелии де Ланге, Эдвардса, Смита-Опица; замершая беременность; риск выкидыша или преждевременных родов; проблема формирования нервной трубки у плода; резус-конфликт у плода и беременной.
Если одна из вышеназванных патологий была обнаружена на УЗИ во время первого скрининга при беременности и результаты биохимического анализа крови ее подтвердили, статистика утверждает, что достоверность такого вывода будет верна на 90%.
Что касается только биохимического анализа крови, то после получения негативных результатов не стоит впадать в панику, поскольку на показатели крови могут влиять:
- неверно определенный срок беременности;
- сахарный диабет беременной;
- активное лечение препаратами прогестерона;
- состояние депрессии у беременной;
- многоплодная беременность;
- беременность в результате ЭКО;
- превышение массы тела, ожирение у беременной.
Что делать, если результаты первого скрининга неблагоприятны
Разумеется, врач обратит внимание на все показатели, которые были получены в период 1 скрининга при беременности, особенно — если они очевидно расходятся с нормой. Но даже в таком случае окончательные выводы делать будет пока рано. К тому же аналогичный скрининг беременной предстоит пройти в период второго триместра. Как правило, результаты УЗИ во втором триместре показывают достоверную картину, а вот неблагоприятный анализ крови часто бывает ошибочным.
В любом случае помните, что у вас всегда существует возможность пройти альтернативный скрининг в другой клинике, а также дополнительно провести детальное генетическое обследование, которое даст более точные результаты после хромосомного анализа.


