Когда назначают эзофагогастродуоденоскопию
Эзофагогастродуоденоскопия (ЭГДС) является востребованной методикой обследования. В рамках диагностики исследуется верхний отдел пищеварительного тракта. Методика дает возможности для оценки состояния пищевода, желудка и двенадцатиперстной кишки. Обследование является одним из самых информативных и подходит для выявления широкого спектра расстройств (в том числе на ранних стадиях развития).
При необходимости диагностику проводят во сне, под медикаментозным наркозом.
Показания к диагностике
Обследование ЭГДС назначают при подозрении на следующие заболевания и патологические состояния:
- гастрит
- дуоденит
- эзофагит
- язвенная болезнь
- эрозии
- новообразования
- аномалии строения органов
- полипы желудка
- варикозное расширение вен пищевода, желудка
- грыжи пищеводного отверстия диафрагмы
- внутреннее кровотечение и т. д.
Пройти обследование могут пациенты с подозрением на наличие инородных тел, травмы и ожоги пищевода и желудка. Также диагностика необходима при выявлении дивертикулов, гастроэзофагеального и билиарного рефлюкса, при стенозе пищевода и кардиального отдела желудка.
Обследование выполняют не только для постановки диагноза, но и для оценки качества терапии и повышения ее эффективности. Диагностика актуальна и для определения скорости прогрессирования болезни. Назначить ЭГДС врач может перед оперативным вмешательством и после него.
Методика является не только диагностической. Нередко процедура сочетается с лечебными манипуляциями. Во время ЭГДС врач может удалить полипы, остановить кровотечение, ввести медицинские препараты непосредственно в полость, извлечь инородные тела из пищевода или желудка.
Важно! Показания к обследованию всегда определяются врачом. Предварительно специалист выясняет состояние пациента, его индивидуальные особенности и другие факторы.
Противопоказания
Эзофагогастродуоденоскопия (ЭГДС) является относительно безопасной методикой, но инвазивной. По этой причине она имеет ряд противопоказаний. Большая часть из них является относительной. Это значит, что диагностика не отменяется, а откладывается на определенное время (до затихания симптомов и др.).
Не проводят обследование при:
- тяжелой дыхательной и сердечной недостаточности
- нарушениях свертываемости крови
- аневризме аорты
- острых психических расстройствах
- серьезных последствиях инсульта и иных патологиях (в том числе с нарушениями процесса глотания)
- воспалении органов средостения
Важно! Окончательное решение о выполнении диагностики принимается врачом. При этом специалист ориентируется на имеющиеся у пациента патологии и индивидуальные особенности.
Как подготовиться к эзофагогастродуоденоскопии?
Пациенту важно придерживаться целого ряда рекомендаций. От выполнения различных требований во многом зависит информативность обследования и точность его результатов.
Важно! Помимо стандартной подготовки к эзофагогастродуоденоскопии (ЭГДС) некоторым пациентам может потребоваться специальная. О ней расскажет врач.
Общие требования достаточно просты.
- За неделю до манипуляции пациенту необходимо пройти ряд обследований и сдать необходимые лабораторные анализы, которые назначил врач
- За 72 часа до ЭГДС пациенту нужно отказаться от тяжелой пищи (в том числе раздражающей). Лучше исключить из рациона копчености, маринады, острые и соленые блюда, а также алкоголь и газированные напитки
- За 10 часов до процедуры пациент полностью отказывается от еды. Это позволяет вывести ее остатки естественным путем
- За 3 часа до манипуляции отказываются и от курения, так как никотин, табак и другие вещества оказывают раздражающее воздействие на слизистые и могут изменить клиническую картину
Принимать какие‑то специальные препараты для подготовки не нужно. Не требуется и выполнение клизм.
Важно! Если пациент принимает противовоспалительные, обезболивающие и другие препараты, от них также отказываются. Если это невозможно, употребление медикаментов обязательно согласовывается с врачом. Заранее сообщите ему обо всех назначенных препаратах.
Как проводится ЭГДС?
При процедуре пациент располагается на левом боку. Сначала проводится премедикация. Она заключается в нанесении на слизистую глотки анестетика. Этот препарат тормозит развитие рвотного рефлекса и предотвращает нежелательные последствия процедуры.
В рот пациента помещается специальный загубник, предотвращающий смыкание зубов и повреждение гастроскопа. Во время прохождения трубки через глотку пациента просят активно заглатывать ее. При этом важно сохранять спокойствие и оставаться в расслабленном состоянии. Это обеспечивает высокую эффективность обследования и позволяет сократить его продолжительность.
Расшифровка результатов обследования выполняется сразу же. Врачам хорошо известны различные признаки многочисленных патологий. Например, истончение или утолщение слизистой оболочки характерно для гастродуоденита. Раковая опухоль желудка выглядит как вырост с неровными краями. Доброкачественные новообразования отличаются четкими контурами и правильной формой. Язва выглядит как дефект слизистой оболочки. В некоторых случаях она кровоточит. Определенные признаки имеются и у других заболеваний и патологических состояний.
Сразу же после окончания ЭГДС пациент может отправиться домой. Даже если диагностика выполнялась в состоянии медикаментозного сна, пациенту не придется оставаться в стационаре.
Возможные осложнения
К основным возможным осложнениям относят:
- Кровотечения из желудочно‑кишечного тракта. Обычно они возникают тогда, когда эзофагогастродуоденоскопия (ЭГДС) проводится с биопсией. Возможна перфорация стенок органов инструментом. Обычно симптомы осложнения развиваются во время манипуляций или сразу же после их завершения. Пациент получает нужную медицинскую помощь. При необходимости он направляется в стационар
- Дискомфорт в глотке. Этот побочный эффект возникает при повреждении эпителия во время проведения процедуры. Обычно он проходит самостоятельно и не требует медицинской помощи
Важно! Пациенту после процедуры следует внимательно отнестись к своему состоянию. О любых проявлениях осложнений и побочных эффектах (изжоге, тошноте, рвоте, выраженных болях в области живота) рекомендуется сообщить лечащему врачу. При необходимости он примет меры, позволяющие устранить дискомфорт и снизить риски серьезных осложнений.
Преимущества проведения в МЕДСИ
- Опытные эндоскописты. Наши специалисты обладают необходимыми знаниями и навыками для выполнения диагностики. Врачи постоянно повышают квалификацию в российских и иностранных центрах, осваивают новые методики проведения обследований
- Современное оборудование экспертного класса. Благодаря ему быстро выявляются даже незначительные изменения слизистых оболочек пищевода, желудка и двенадцатиперстной кишки на ранних стадиях. Это позволяет сократить время между первым обращением и назначением адекватной терапии
- Новейшие методики. ЭГДС с биопсией, например, позволяет обнаруживать даже ранние формы рака. Обследование в состоянии седации сокращает любой дискомфорт у пациента
- Возможности для проведения исследования в день обращения. Мы гарантируем отсутствие очередей и длительного ожидания
- Безопасное и комфортное обследование во сне. Оно проводится пациентам в любом возрасте
Чтобы пройти ЭГДС желудка, пищевода и двенадцатиперстной кишки в нашей клинике, уточнить его цену, стоимость консультации врача, достаточно позвонить нам Специалист ответит на все вопросы и подберет оптимальное время для посещения МЕДСИ. Также запись возможна через приложение SmartMed.
Что такое эзофагоскопия и как она проводится? Эзофагоскопия — что это такое и когда применяется
Показания для эзофагоскопии и оборудование для нее
а) Анатомия эзофагоскопии. Пищевод представляет собой мышечную трубку, которая продолжается от гортаноглотки до желудка. Он состоит всего лишь из четырех слоев, т.к. в брюшном отделе наружную адвентициальную оболочку замещает серозная. Мышечный слой, расположенный глубже слизистого и подслизистого слоев, в верхней трети представлен поперечно-полосатыми волокнами, а в нижней трети только гладкомышечными клетками (в средней трети имеются и те, и другие волокна). Верхний пищеводный сфинктер расположен на расстоянии около 16 см от резцов, на уровне шестого шейного позвонка; он находится в состоянии тонического сокращения.
При измерении расстояния от преддверия носа ко всем значениям следует прибавлять еще 3 см. Верхний пищеводный сфинктер имеет 2-4 см в длину, в его состав входит перстнеглоточная мышца, нижний констриктор глотки, верхняя часть пищевода, перстневидный и черпаловидный хрящи. В длину пищевод имеет 20-24 см и продолжается до нижнего пищеводного сфинктера. Нижний пищеводный сфинктер не является сфинктером в анатомическом понимании, скорее, он представляет собой 2-4 см область тонически сокращенной гладкой мускулатуры пищевода и диафрагмы. Нижний пищеводный сфинктер — это образование одновременно и анатомическое, и физиологическое, расположен он на расстоянии 39 см от резцов, на уровне XI грудного позвонка, вблизи кардии желудка. Складки желудка и гладкие стенки пищевода смыкаются друг с другом в области желудочно-пищеводного соединения.
Расположение этой области на 2 см выше диафрагмы характерно для диафрагмальной грыжи. В области желудочно-пищеводного соединения плоский эпителий пищевода переходит в цилиндрический эпителий желудка (Z-линия). Эта область находится на расстоянии 40 см от резцов, также здесь должен прекращаться ход продольных сосудов подслизистого слоя пищевода. Нарушение контуров Z-линии может быть признаком эзофагита или пищевода Барретта (плоскоклеточная метаплазия). Пищевод Барретта стоит заподозрить в том случае, когда ткани, напоминающие цилиндрический эпителий желудка, начинают мигрировать выше области желудочно-пищеводного соединения, распространяясь в область продольных сосудов пищевода. Желудочно-пищеводное соединение и область перехода плоского эпителия в цилиндрический должны располагаться на одном уровне, но, тем не менее, они представляют собой две разные сущности.
Также интерес представляют области сжатия пищевода другими анатомическими структурами, сверху вниз: аорта (пульсирующая область, примерно 23 см от резцов), левый главный бронх (примерно 27 см от резцов), отверстие диафрагмы (38 см от резцов).
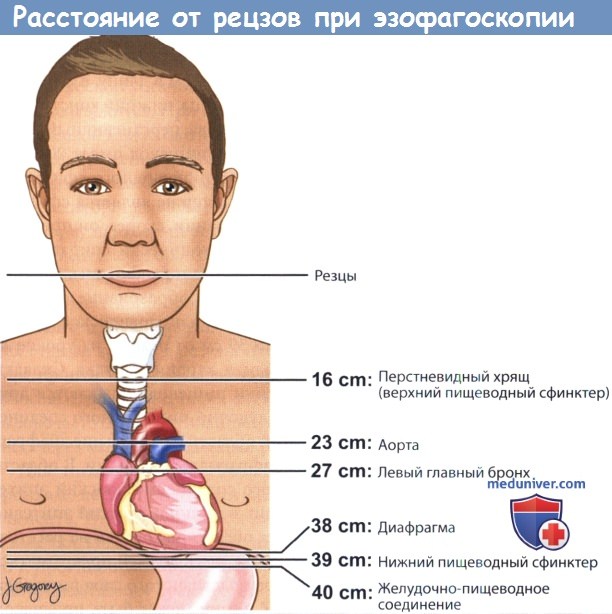
Расстояние от резцов до ориентиров,
которые обнаруживаются во время эзофагоскопии.
б) Показания и отбор пациентов для эзофагоскопии. Гибкая и жесткая эзофагоскопия могут выполняться и с лечебной, и с диагностической целью. При эзофагоскопии можно обнаружить опухоли, рубцы, инородные тела, изменения слизистой оболочки, вызванные инфекционными или воспалительными причинами. При необходимости выполняется диагностическая биопсия. При помощи эзофагоскопии невозможно оценить перистальтику, поскольку само присутствие инструмента в просвете пищевода вызывает нарушение его нормальной функции. Часто эзофагоскопия используются для получения доступа, необходимого для проведения различных медицинских вмешательств, обычно введения баллонов для дилатации, захватов, лазерного волокна, устройств для рассечения или радиочастотной абляции тканей. Также эзофагоскопия полезна при выполнении трахеопищеводной пункции после ларингэктомии.
Решение о проведении эзофагоскопии должно основываться на данных анамнеза, эффективности консервативного лечения, результатах других методов диагностики. Инородное тело можно обнаружить при рентгенографии грудной клетки или контрастной эзофагографии с барием; эндоскопический осмотр может понадобиться при анатомических аномалиях (стриктуры, рубцы, дивертикулы), при подозрении на ахалазию. Показания к эзофагоскопии у пациентов с ларингофарингеальным рефлюксом разработаны плохо.
Согласно последним данным, у пациентов с симптомами ларингофарингеальной рефлюксной болезни (ЛФРБ), но с отсутствием признаков ГЭРБ, может быть повышен риск развития аденокарциномы желудка. Следовательно, наличие ЛФРБ само по себе может быть показанием к проведению эзофагоскопии с целью исключения пищевода Барретта, эрозивного эзофагита или аденокарциномы. Также эзофагоскопию необходимо выполнять при пищеводной дисфагии неясной этиологии, потере веса, кровохарканье, рвоте кровью, боли в горле и регургитации пищи.
Если жалобы со стороны пищевода развились у пациента с раком головы и шеи любой локализации, эзофагоскопия необходима для исключения метастатического поражения пищевода и других патологических состояний.

в) Оборудование для эзофагоскопии. Существуют и жесткие, и гибкие эзофагоскопы, и те, и другие имеют свои достоинства и недостатки. Жесткая эзофагоскопия проводится исключительно в условиях операционной, в то время как гибкую эзофагоскопию можно провести в амбулаторных условиях без какой-либо седации.
1. Оборудование для жесткой эзофагоскопии. Жесткий эзофагоскоп представляет собой полую металлическую трубку цилиндрической формы, которая имеет тупой, расширенный конец с «килем», который облегчает ориентацию и проведение манипуляций. Эзофагоскопы бывают различной длины и диаметров. В отличие от жестких бронхоскопов, в жестких эзофагоскопах обычно отсутствует отдельный порт для эндоскопа и адаптер для инструментов. Свет доставляется через длинный тонкий проводник, который заводится в небольшой отдельный порт и выводится на дистальный конец инструмента. И визуализация (как непосредственная, так и эндоскопами по Hopkins), и работа инструментами осуществляются через отверстие на проксимальном конце инструмента.
Жесткая эзофагоскопия лучше подходит для визуализации шейного отдела пищевода, поскольку позволяет избежать сложностей, связанных с нарушениями дыхания и ограничением визуализации при оценке верхнего пищеводного сфинктера. Также жесткая эзофагоскопия рекомендуется в случаях, когда требуется использование мощных аспираторов, либо необходим забор большого объема материала для биопсии.

2. Оборудование для гибкой эзофагоскопии. Существует два основных типа гибких эзофагоскопов. Трансназальные эзофагоскопы используются для проведения исследования без какой-либо седации в амбулаторных условиях. Гибкие эзофагоскопы применяют для трансоральной эзофагоскопии, во время которой пациент должен быть седирован, чаще всего процедура проводится либо в операционной, либо в эндоскопическом отделении. Оба типа имеют дистальный чип, имеются системы доставки воды и воздуха для лучшей визуализации, рабочие каналы диаметром как минимум 2 мм для аспиратора и инструментов (биопсийные щипчики и пр.). Длина и диаметр могут быть различными. Чаще всего трансназальный эзофагоскоп имеет 4,5 мм в диаметре, в то время как диаметр трансоральных эзофагоскопов может варьировать от 9 до 12 мм, а оборудование, необходимое для его работы, более громоздкое.
У трансназальных эндоскопов обычно есть только один рабочий рычаг, который позволяет сгибать эндоскоп в одной плоскости; трансоральные эндоскопы оснащаются двумя рычагами, позволяющиими изгибать инструмент в двух перпендикулярных плоскостях.
Общая анестезия для гибкой эзофагоскопии не требуется, на проведение не влияют анатомические особенности шейного отдела позвоночника. С ее помощью проще оценить пищеводно-желудочное соединение и область перехода одного эпителия в другой, также эти области можно осмотреть со стороны желудка, изогнув эндоскоп в обратном направлении. Трансназальная эзофагоскопия позволяет избежать седации и связанных с ней рисков, после проведения процедуры пациент может вернуться к своей обычной деятельности, а саму манипуляцию можно провести с использованием только местного сосудосуживающего препарата и местного анестетика. Процедура, за исключением времени нанесения анестетика, длится 5-10 минут.
Гибкая трансоральная эзофагоскопия с седацией обычно показана при заборе нескольких образцов для биопсии и более длительной процедуре. Если у пациента имеются жалобы на боль в желудке, тошноту или рвоту, возможно, требуется одновременное исследование пищевода и/или двенадцатиперстной кишки, эндоскопию нужно проводить с седацией и с соответствующим эндоскопом.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
ЭГДС: что такое, показания, как проходит
Одним из наиболее информативных методов диагностики заболеваний верхних отделов желудочно-кишечного тракта является эзофагогастродуоденоскопия (ЭГДС, или просто гастроскопия).
Эзофагогастродуоденоскопия – это эндоскопическое исследование слизистой пищевода, желудка и двенадцатиперстной кишки, которое позволяет выявить очаги воспаления, новообразования различной этиологии и другие отклонения, в том числе на ранних стадиях.
Рассмотрим подробнее, что такое ЭГДС, как проходит обследование и для чего это делают.
Гастроскопия в Эндоскопическом центре Боткинской больницы – это:
Бесплатный приём врача-терапевта перед процедурой
Возможность пройти исследования в день обращения
Врачи-эндоскописты и врачи-анестезиологи Боткинской больницы с опытом большим работы
Исследования без боли и неприятных ощущений
Максимальное пребывание пациента в центре – 1,5 часа
Готовность результатов исследования по окончанию процедуры
Порядок проведения ЭГДС
Чтобы диагностическая эзофагогастродуоденоскопия прошла максимально эффективно, важно правильно подготовиться к процедуре (в том числе психологически) и соблюдать рекомендации врачей на всех этапах обследования.
Подготовка к процедуре
Информативность ЭГДС во многом зависит от подготовки пищевода и желудка к обследованию. Именно поэтому планировать лечебно-диагностическую процедуру лучше заранее (как минимум за 3 дня). Какие ограничения стоит соблюдать в этот период?
ЗА 3 ДНЯ
- Соблюдать облегченную диету, отказавшись от приема жирной и жареной пищи.
- Не употреблять алкогольные и слабоалкогольные напитки.
ЗА 1 ДЕНЬ
- Исключить из меню крупы, макаронные изделия, мучное, сладости, помидоры, любые фрукты и соусы, а также слишком острые, холодные или, наоборот, горячие блюда, раздражающие слизистую пищевода и желудка.
- Если гастроскопия назначена на утро, в качестве ужина выбрать легкоусвояемую пищу – овсяную кашу без добавок, бульоны и т.д.
В ДЕНЬ ПРОЦЕДУРЫ
- ЭГДС делают строго натощак. Если процедура проводится с утра, после пробуждения запрещено употреблять любую еду и напитки, включая воду.
- Если гастроскопия назначена на вторую половину дня, разрешается легкий завтрак, например, овсяная каша на воде.
Важно понимать, что от соблюдения диеты перед обследованием желудка напрямую зависит диагностическая точность ЭГДС!
Кроме того, за 5-10 минут до начала гастроскопии пациенту может быть рекомендован прием пеногасителей.
Время подготовки заключения
Результаты проведения процедуры
Как проводится ЭГДС
Эндоскопическое обследование верхних отделов ЖКТ проводится с помощью гибкого оптического прибора – гастроскопа. Современные аппараты для эзофагогастродуоденоскопии оснащены качественной микровидеокамерой, которая передает на широкий экран четкое изображение и позволяет рассмотреть малейшие изменения слизистой.
Зная, что такое эзофагогастродуоденоскопия и как ее проводят, пациенту проще психологически подготовиться к процедуре и пройти ее с минимальным дискомфортом. Как правило, ЭГДС делается по следующему алгоритму:
ПОДГОТОВКА ПАЦИЕНТА.
Перед началом ЭГДС проводится местная анестезия корня языка с помощью спрея – это позволяет уменьшить неприятные ощущения, связанные с эндоскопическим исследованием.
Важно! Если у вас есть аллергия на лидокаин и другие анестетики, обязательно сообщите об этом врачу до начала процедуры.
ОБСЛЕДОВАНИЕ.
Гастроскоп вводится пациенту через рот и постепенно продвигается глубже, по пищеводу к желудку и двенадцатиперстной кишке. В ходе обследования специалист тщательно осматривает состояние слизистой, выявляя даже незначительные отклонения.
Совет! Если во время введения эндоскопа у вас появился рвотный рефлекс, не пугайтесь – такая реакция абсолютно нормальна. Постарайтесь расслабиться, дышите спокойно и выполняйте все рекомендации врача – и неприятные ощущения очень быстро уменьшатся.
ДОПОЛНИТЕЛЬНЫЕ МАНИПУЛЯЦИИ.
По мере необходимости процедура ЭГДС может быть дополнена:
1. тестом на бактерию Helicobacter pylori (хеликобактер пилори);
2. биопсией образца тканей для гистологического исследования;
3. удалением выявленных новообразований небольшого размера;
4. введением лекарственных препаратов для местного лечения (например, при язвенной болезни).
РЕЗУЛЬТАТЫ.
После проведения гастроскопии пациенту на руки выдается ее расшифровка с заключением врача. Если проводилась ЭГДС с биопсией, результаты гистологии впоследствии направляются на электронную почту.
Фотогалерея отделения

Эзофагогастродуоденоскопия с седацией
Проведение ЭГДС с внутривенной седацией позволяет избежать неприятных ощущений, неизбежно связанных с эндоскопией. Современные препараты переносятся намного легче классического наркоза: они мягко погружают пациента в состояние «сна» и не вызывают побочных эффектов после пробуждения.
Процедура ЭГДС под седацией проходит комфортнее и для врача, и для пациента. Эндоскопист получает возможность спокойно и тщательно провести исследование, а пациент не испытывает стресса, вызванного процедурой.
Важно понимать, что седация не несет каких-либо дополнительных рисков! ЭГДС проходит под тщательным контролем анестезиологов, которые могут корректировать объем вводимого препарата непосредственно в ходе процедуры.
Наша команда специалистов
Показания и противопоказания
✔ Проведение диагностической эзофагогастродуоденоскопии (ЭГДС) может быть рекомендовано при наличии показаний:
- частые боли или дискомфорт в области желудка;
- приступы изжоги, затяжная тошнота и/или рвота;
- ухудшение аппетита, необъяснимая потеря веса;
- анемия невыясненной этиологии;
- любые заболевания верхних отделов ЖКТ (сначала для дифференциальной диагностики, а затем – для оценки эффективности лечения).
Кроме того, ЭГДС может быть назначена профилактически, если у пациента есть повышенный риск развития новообразований ЖКТ.
✖ В список абсолютных противопоказаний к проведению ЭГДС входят:
- бронхиальная астма в стадии обострения;
- стеноз или выраженное смещение пищевода;
- увеличение щитовидной железы высокой степени;
- инфаркт миокарда, инсульт в острой стадии.
✖ Кроме того, гастроскопию придется отложить, если у пациента выявлены относительные противопоказания:
Эзофагоскопия

Эзофагоскопия пищевода проводится с помощью специального гибкого оптического прибора, который в медицине называется фиброскоп. Прибор вводится через ротовую полость, не доставляя пациенту неприятных ощущений. Цель эзофагоскопии – проведение дифференциальной диагностики, установление заболеваний пищевода, выявление причин развития патологий, их устранение. Процедуру проводят планово и экстренно.
Второй вариант предусматривает экстренную манипуляцию, которая позволит пациенту избавиться от резкой боли и устранить осложнения. Такая процедура осуществляется незамедлительно по назначению врача. Плановая манипуляция направлена на диагностику заболеваний пищевода, обнаружение опухоли, дивертикулы, рубцовой деформации, варикозного расширения вен, функционального стеноза. Диагностическая процедура проводится также для взятия биопсии. Эзофагоскопия направлена для лечения или лечебной диагностики заболеваний пищевода. Применяется при удалении опухоли небольшого размера, остановки внутреннего кровотечения, бужирования.
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Цены на эзофагоскопию
| Описание | Цена, руб. |
|---|---|
| Эзофагогастродуоденоскопия | 3400 рублей |
| Эзофагогастродуоденоскопия с консультацией | 5400 рублей |
| Эзофагоскопия | 2400 рублей |
Показания для проведения эзофагоскопии
Данная процедура позволяет квалифицированному специалисту в Москве верно диагностировать болезнь и подобрать эффективный метод лечения. Эзофагоскопия назначается при:
- воспалении пищевода;
- аномалии в развитии трубки пищевода;
- образованиях неизвестного характера на стенках пищевода; ;
- получении термических или химических ожогов в данной области;
- сращение рубцового типа;
- наличии язв;
- ахалазии; ;
- попадании постороннего предмета внутрь пищевода;
- неудачной биопсии;
- варикозном расширении вен.
Показаниями для проведения лечебной эзофагоскопии являются:
- назначение процедуры бужирования;
- извлечение посторонних предметов из пищеводной трубки;
- электрокоагуляция, остановка внутреннего кровотечения с помощью наложения клипс;
- нейтрализация венозного кровотечения путем введения склерозирующих препаратов.
Введение общего наркоза назначается в результате:
- извлечения постороннего предмета большого размера;
- маленького возраста пациента (ребенок);
- подозрения на врастание инородного предмета в пищеводную стенку;
- проявления нарушения слуховой функции, затруднение речи;
- психических заболеваний у больного;
- болезни сердца.
Мусьяков Михаил Маратович
Главрач, врач-терапевт высшей квалификации, кардиолог, кандидат медицинских наук, доцент
Рождественская Татьяна Юрьевна
Широкопояс Александр Сергеевич
Врач-эндоскопист первой категории, гастроэнтеролог, колопроктолог, хирург первой категории, терапевт, кандидат медицинских наук
Алиева Эльмира Хизриевна
Ларионова Наталья Владимировна
Опалейчук Ирина Владимировна
Врач-эндоскопист высшей категории
Слуцкий Евгений Михайлович
Эндоскопист высшей категории
Тюрин Жан Геннадьевич
Эндоскопист 2 категории
Противопоказания
Перед тем, как сделать эзофагоскопию пациенту необходимо посоветоваться с врачом на предмет возможных противопоказаний. В данном случае больной обязан предоставить всю информацию касательно врожденных и приобретенных заболеваний, а также других фактов, которые могут повлиять на благоприятный исход процедуры. Перечень противопоказаний направлен на предотвращение развития осложнений.
В медицине известны следующие случаи, при которых стоит воздержаться от проведения исследования:
- тяжелое, нездоровое состояние больного;
- наличие острых инфекционных заболеваний; ;
- врожденные патологии;
- нарушение ритма работы сердца;
- получение черепно-мозговых травм;
- отечность легких;
- серьезные заболевания позвоночника;
- получение химического ожога;
- аппендицит;
- непроходимость в кишечнике;
- инфаркт миокарда;
- инсульт;
- тяжелые неврологические болезни;
- хроническая сердечная недостаточность.
Перед назначением процедуры врач проводит осмотр пациента. С учетом его индивидуальных особенностей устанавливает возможность и целесообразность проведения манипуляции. При наличии противопоказаний специалистом назначается альтернативный метод терапии.
Подготовка к эзофагоскопии
Готовить организм следует с вечера. Врач выписывает седативные препараты. Чтобы снизить рвотные позывы и чувство тошноты, специалисты рекомендуют не есть с вечера и ограничиться меньшим количеством употребляемой жидкости. Данное исследование проводится утром натощак. Перед введением фиброскопа пациенту делается инъекция атропина примерно за полчаса до начала процесса. Дозировка соответствует возрасту больного.
Этапы проведения исследования
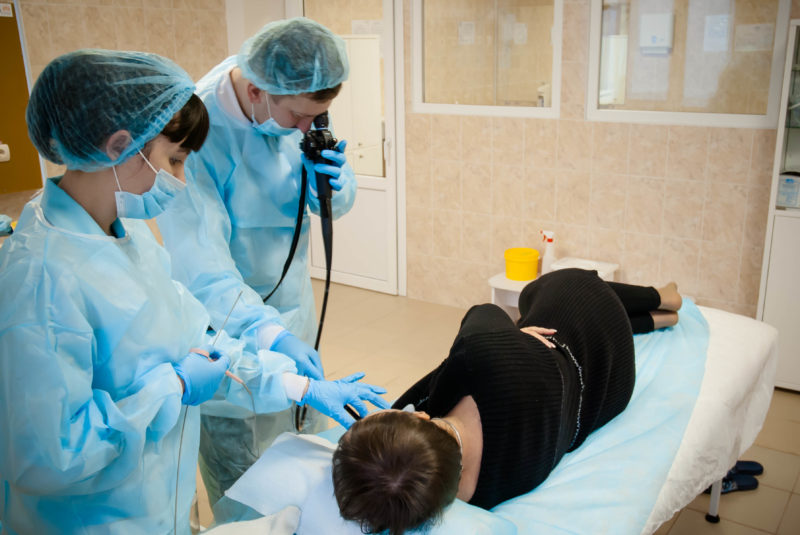
Врачи “Клиники ABC” в Москве для обработки ротоглотки и языка применяют раствор “Дикаина”. Его действие направлено на снижение чувствительности, что позволяет избавиться от рвотных позывов и чувства дискомфорта. Следующий этап – введение эндоскопа через рот. Прибор поворачивается вниз и через гортань попадает в пищевод. Чтобы зонд легче прошел, больному следует сделать глотательные движения. Данный процесс не занимает много времени, а благодаря слаженной работе врача и пациента, эндоскоп без труда проникает в пораженную область.
С помощью оптического прибора специалист осматривает стенки и внутренние полости. Современное оборудование устроено таким образом, что вся информация исследования выводится на монитор и сохраняется после завершения обследования. Результаты осмотра известны в этот же день. Если обследование было плановым и серьезных осложнений не выявлено, обследуемый может отправляться домой. В ином случае проводится госпитализация и назначается безотлагательное лечение. Цена на проведение эзофагоскопии в Москве остается приемлемой.
Исследование не займет больше 20 минут. Чувство дискомфорта присутствует у больного во время эзофагоскопии, может присутствовать ощущение удушья, тошноты, кашля. Свести подобные чувства к минимуму можно, если следовать рекомендациям врача, расслабиться и пытаться делать меньше движений во время осмотра. После проведения процедуры у обследуемого может появится кашель и зуд, которые должны в течении суток пройти.
Не стоит отлаживать визит к доктору, если неприятные ощущения после процедуры не проходят по истечению 24 часов. При введении анестетиков человек засыпает на время исследования, при этом ощущения после пробуждения будут походить на стандартные: кашель, зуд.
Расшифровка результатов
Расшифровка результатов с описанием состояния слизистой предоставляется пациенту после проведения эзофагоскопии пищевода. В норме его стенки окрашены в розовый цвет, поверхность – блестящая. Количество складок увеличивается при переходе в желудок. Здоровое состояние человека также определяется поочередным сокращением мышц. При наличии патологий либо осложнений на расшифровке должна быть указана вся информация. Отклонениями может быть наличие кровотечения, инородного тела и другое. На расшифровке указывается количество и расположение отклонения от нормы.
Возможные осложнения
Возникновение осложнений после проведения процедуры встречается крайне редко. К ним относится перфорация стенок, аллергия, кровотечение, вызванное повреждением стенок. Реже наблюдается нарушение дыхания и работы сердца. Чтобы предотвратить возможные осложнения, перед манипуляцией производится сбор информации о перенесенных аллергических реакциях. Эзофагоскоп вводится плавно и мягко.
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Вступление
Эзофагоскопия – это процедура, при которой гибкий эндоскоп вводится через рот или, реже, через ноздри в пищевод. Процедура позволяет визуализировать слизистую оболочку пищевода от верхнего сфинктера пищевода до пищеводно-желудочного перехода (EGJ).
Эта процедура является одной из нескольких процедур, которые подпадают под категорию верхней эндоскопии, включая гастроскопию, эзофагогастродуоденоскопию (EGD) и энтероскопию. Сама по себе эзофагоскопия встречается редко: она обычно выполняется как часть более полной эндоскопической процедуры, при которой эндоскопически исследуются пищевод, желудок и части тонкой кишки.
В Соединенных Штатах эзофагоскопия обычно выполняется с умеренным седативным эффектом, который достигается комбинированным введением наркотического средства и бензодиазепина. Однако в Европе и Азии процедура обычно проводится без седативных средств. Иногда применяется местная анестезия для улучшения переносимости и комфорта пациента.
Основное внимание в этой статье уделяется трансоральной эзофагоскопии.
Показания
Эзофагоскопия обычно выполняется в амбулаторных условиях, хотя при лечении желудочно-кишечных заболеваний в стационаре и отделениях неотложной помощи часто требуется срочная стационарная эндоскопия верхних отделов, включая, помимо прочего, эзофагоскопию. Более того, при определенных состояниях требуется рутинное эндоскопическое наблюдение пищевода и лечение. В таких случаях процедура может ограничиваться только исследованием пищевода. Показания к эзофагоскопии следующие:
- Пищевой комок или попадание постороннего предмета
- Оценка и лечение гастроэзофагеальной рефлюксной болезни (ГЭРБ), включая некардиальную боль в груди.
- Скрининг и наблюдение пищевода Барретта (см. Видео ниже)
- Лечение и наблюдение за варикозным расширением вен пищевода
- Оценка и лечение дисфагии, включая расширение стриктур пищевода
- Оценка и лечение одинофагии
- Оценка и лечение рака пищевода, включая установку пищеводных стентов
- Оценка пищевода после аномальных находок при исследованиях
Видео 1 : Это видео, снятое с помощью эзофагоскопии, показывает длинный окружной сегмент пищевода Барретта . Видео любезно предоставлено Dawn Sears, MD, и Dan C Cohen, MD, Отделение гастроэнтерологии, Scott & White Healthcare.
Противопоказания
Эзофагоскопия считается безопасной процедурой с риском осложнений примерно 1 на 1000 процедур.
К абсолютным противопоказаниям относятся:
- Гемодинамическая нестабильность
- Неполучение согласия
- Возможность перфорации
К относительным противопоказаниям к эзофагоскопии относятся:
- Антикоагулянтная терапия в соответствующих условиях (например, расширение пищевода)
- Хирургия головы и шеи
- Дивертикул глотки
- История непереносимости процедуры
Технические соображения
Американское общество эндоскопии желудочно-кишечного тракта (ASGE) рекомендует понимать показания, ограничения, противопоказания, альтернативы, принципы сознательной седации и правильную интерпретацию результатов эндоскопии для достижения компетентности при выполнении эндоскопических процедур верхних отделов.
Кроме того, ASGE определила, что врачам требуется как минимум 100 эндоскопических процедур верхних отделов ЖКТ, чтобы они могли получить квалификацию в диагностической эндоскопии верхних отделов.
Обучение и согласие пациентов
Перед процедурой необходимо получить информированное согласие. Риски, преимущества, осложнения и альтернативные методы лечения должны быть согласованы с пациентом.
Предпроцедурное планирование
Перед процедурой у пациента должен быть получен полный анамнез, а также все предыдущие и текущие медицинские записи. Следует провести полный медицинский осмотр, уделяя особое внимание ротовой полости и глотке. При подозрении на рак пищевода следует пальпировать щитовидную и паращитовидную железы, а также пальпировать шейные и надключичные лимфатические узлы. Необходимо документально подтвердить наличие плохого прикуса.
Подготовка пациента
Пациент находится в положении лежа на левом боку. Затем достигается умеренная седация с помощью комбинации наркотика и бензодиазепина, которые вводятся внутривенно в возрастающих дозах.
Стандартный подход
После правильного расположения пациента и выполнения седации эндоскоп вводится в ротоглотку с визуализацией надгортанника и голосовых связок. Затем прицел продвигается через синусы грушевидной мышцы в просвет пищевода. Воздух нагнетается, чтобы расширить просвет пищевода. Затем проводится тщательный осмотр пищевода, и результаты документируются.
На видео ниже показан пример детской эзофагоскопии.
Видео 2 : Эзофагоскопия ребенку 3 лет . Эзофагоскоп вводится через рот. Когда зонд входит во входное отверстие пищевода, вы можете увидеть гортань с эндотрахеальной трубкой, проходящей через голосовые складки. Эзофагоскоп встречает некоторое сопротивление, когда проходит через верхний сфинктер пищевода. Затем его вводят в пищевод и оценивают слизистую оболочку пищевода. Затем эндоскоп проходит через нижний сфинктер пищевода и попадает в желудок. Сначала визуализируется привратник, затем прицел поворачивается на 180 ° и визуализируется нижний сфинктер пищевода. Вы можете увидеть, как ендоскоп проходит через нижний сфинктер пищевода. Видео любезно предоставлено Равиндхрой Дж. Эллуру, доктором медицины.
Диагностические и терапевтические применения эзофагоскопии включают следующее:
- Проведение биопсии
- Бандажирование варикозного расширения вен пищевода
- Извлечение пищевого комка или инородных предметов с помощью сетей, корзин, щипцов и ловушек
- Прижигание и развертывание эндоскопического зажима
- Расширение с использованием баллонных или острых расширителей
- Выполнение инъекций
- Установка стентов
- Резекция и / или абляция слизистой оболочки
Видео 3 : Биопсия пищевода. Видео любезно предоставлено Dawn Sears, MD, и Dan C Cohen, MD, Отделение гастроэнтерологии, Scott & White Healthcare.
Видео 4 : Бандажирование варикозного расширения вен пищевода. Видео любезно предоставлено Dawn Sears, MD, и Dan C Cohen, MD, Отделение гастроэнтерологии, Scott & White Healthcare.
Видео 5 : Бандажирование варикозного расширения вен пищевода. На одном из варикозных расширений виден красный симптом, который является признаком недавнего кровотечения. Видео любезно предоставлено Dawn Sears, MD, и Dan C Cohen, MD, Отделение гастроэнтерологии, Scott & White Healthcare.
Видео 6 : Бандажирование варикозного расширения вен пищевода. Видео любезно предоставлено Dawn Sears, MD, и Dan C Cohen, MD, Отделение гастроэнтерологии, Scott & White Healthcare.
Видео 7 : Баллонная дилатация дистального отдела пищевода. Видео любезно предоставлено Dawn Sears, MD, и Dan C Cohen, MD, Отделение гастроэнтерологии, Scott & White Healthcare.
Видео 8 : Периферический пищевод Барретта . Устройство HALO 360 находится в просвете пищевода и готово к радиочастотной абляции.Видео любезно предоставлено Dawn Sears, MD, и Dan C Cohen, MD, Отделение гастроэнтерологии, Scott & White Healthcare.
Видео 9 : Эзофагоскопия показывает использование устройства HALO 360 для выполнения радиочастотной абляции пищевода Барретта. Видео любезно предоставлено Dawn Sears, MD, и Dan C Cohen, MD, Отделение гастроэнтерологии, Scott & White Healthcare.
Видео 10 : На видео показан п ищевод Барретта после того, как он прошел курс радиочастотной абляции с помощью HALO 360. Видео любезно предоставлено Dawn Sears, MD, и Dan C Cohen, MD, Отделение гастроэнтерологии, Scott & White Healthcare.
Видео 11 : Стент, который успешно установлен в просвет пищевода у пациента с перфорацией. Видео любезно предоставлено Dawn Sears, MD, и Dan C Cohen, MD, Отделение гастроэнтерологии, Scott & White Healthcare.
Видео 12 : Нормальное пищеводно-желудочное соединение (EGJ). Здесь плоская слизистая оболочка пищевода встречается с цилиндрической слизистой оболочкой желудка. Видео любезно предоставлено Dawn Sears, MD, и Dan C Cohen, MD, Отделение гастроэнтерологии, Scott & White Healthcare.
Видео 13 : Нормальная эзофагоскопия. Видео любезно предоставлено Dawn Sears, MD, и Dan C Cohen, MD, Отделение гастроэнтерологии, Scott & White Healthcare.
Видео 14 : Нормальная эзофагоскопия. Видео любезно предоставлено Dawn Sears, MD, и Dan C Cohen, MD, Отделение гастроэнтерологии, Scott & White Healthcare.
Видео 15 : Нормальная эзофагоскопия. Видео любезно предоставлено Dawn Sears, MD, и Dan C Cohen, MD, Отделение гастроэнтерологии, Scott & White Healthcare.
После завершения процедуры эндоскоп убирается, и пациент находится под наблюдением после процедуры на предмет возможных осложнений и ему дают возможность восстановиться после седации. Если процедура проводилась в амбулаторных условиях, пациента выписывают из отделения эндоскопии с сопровождением примерно через 1 час.
Альтернативные подходы
Трансназальная эзофагоскопия – это процедура, при которой ультратонкий гибкий эндоскоп диаметром 4 мм вводится в пищевод через ноздри. Это безопасная и хорошо переносимая процедура, которую можно выполнять без седативных средств.
Показано, что трансназальная эзофагоскопия дает хорошие результаты в визуализации слизистой оболочки пищевода; однако ее основное ограничение проистекает из небольшого калибра канала, через который невозможно пропустить многие инструменты, необходимые для выполнения терапевтических вмешательств.
Капсульная эндоскопия пищевода – это процедура, при которой пациент проглатывает капсулу размером и формой с таблетку с крошечной камерой. Затем для просмотра получают несколько изображений пищевода. Процедура не требует седации и поэтому безопаснее для пациента, чем традиционная эзофагоскопия.
Кроме того, было показано, что она улучшает переносимость пациентом и, следовательно, может иметь значение в отношении готовности пациента продолжить эндоскопический скрининг и наблюдение. Это особенно было изучено при варикозном расширении вен пищевода. Многочисленные исследования показали, что эта процедура помогает обнаружить варикозное расширение вен пищевода.
Осложнения
Эзофагоскопия считается безопасной процедурой с риском осложнений примерно 1 на 1000 процедур. Смертность находится в пределах 0,5–3 смертей на 10 000 процедур.
Общие осложнения включают следующее:
- Кровотечение
- Инфекционное заболевание
- Перфорация
- Сердечно-легочные проблемы
- Побочная реакция на лекарства
Аспирация, чрезмерная седация, гиповентиляция и обструкция дыхательных путей составляют более 50% серьезных осложнений, связанных с эндоскопией верхних отделов ЖКТ.
Пациентам: Эндоскопия желудка: подготовка к обследованию, как делают
Чтобы поставить точный диагноз при заболевании ЖКТ, когда клиническое обследование, анализы, УЗИ и рентгенография не дают полной картины, применяется гастроскопия (или эндоскопия) желудка.
У пациентов, которым впервые назначено данное обследование, может возникнуть вопрос: «Что это за процедура-эндоскопия желудка?»
Полный текст статьи:
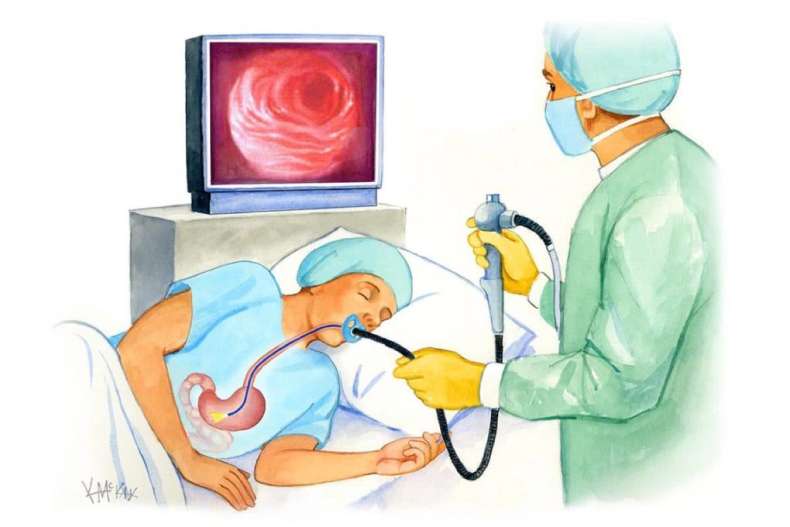
Эзофагогастроскопия (от латино-греческого, где oesophagus-пищевод gaster-желудок, duodenum 12-перстная кишка, skopeo-смотреть) – вид эндоскопического узкоспециализированного исследования верхнего отдела желудочно-кишечного тракта (пищевод, желудок, 12п.кишка) с помощью гибкого эндоскопа. Эндоскопия проводится в диагностических и лечебных целях. Уникальные оптические возможности прибора позволяют не только рассмотреть все участки слизистой больного органа, рассмотреть ямочный и сосудистый рисунок, а также сделать его фото и видео.
Данная процедура позволяет за один прием осуществить изучить состояние органов верхнего отдела желудочно-кишечного тракта, а при необходимости даёт возможность провести дополнительные диагностические (проведение теста на “хеликобактер пилори”, хромоскопию, определение кислотности, манометрию) и лечебные манипуляции (остановить кровотечение, выполнить забор кусочка ткани для гистологического изучения и удалить новообразования).
Как выполняется гастроскопия (эзофагогастродуоденоскопия)?
Чтобы провести обследование с наибольшей информативностью, важно знать, как подготовиться к процедуре эндоскопии желудка:
- Чтобы уменьшить проявления рвотного рефлекса, ротовую полость и глотку пациента обрабатывают раствором для местной анестезии (как правило это лидокаин-спрей 10%). В исключительных случаях необходим наркоз;
- Пациент должен лечь в положении на левом боку и согнуть колени и расслабиться;
- Удалить протезы из ротовой полости, снять пирсинг
- Медсестра установит специальный загубникнаправитель, который Вы зажмете зубами или деснами, он нужен, чтобы Вам было легче “не закрыть” рот во время процедуры и обезопасит дорогостоящий эндоскоп от повреждения во время исследования
- Для лучшей визуализации и разглаживания все складок, через эндоскоп вводится небольшое количество воздуха или углекислого газа
Как проходит процедура эндоскопии?
Во время эзофагогастродуоденоскопии тонкую гибкую трубку эндоскопа с оптической системой ( видеокамерой) на конце поэтапно ведут от устья пищевода до начальных отделов тонкой кишки. Эндоскопы, оснащенные волоконно – оптической системой и объективом, транслируют изображение на монитор онлайн, что позволяет доктору сразу диагностировать состояние обследуемого. Затем аккуратно извлекают аппарат.
Капсульная гастроскопия отличается тем, что вместо зонда пациент глотает пластиковую капсулу, в которой находится видеокамера (через 8 – 15 часов она выводится из организма естественным путем при акте дефекации).
Длительность процедуры определяется индивидуально. При местной анестезии время проведения манипуляций занимает 7-10 мин. При общем наркозе обследование длится около 30 мин.
ВАЖНО! После эндоскопии пищевода и желудка не рекомендуется 30 минут пить и принимать пищу. После наркозаседации в этот день воздержаться от управления автомобилем.
Как готовиться к гастроскопии?
Перед тем как пройти гастроскопию, необходимо выполнить некоторые рекомендации. Желательно, прежде всего, пройти консультацию у специалиста (врача – гастроэнтэролога):
- На основании анамнеза, он определит показания или противопоказания к эндоскопии желудка. Если понадобится, то назначит дополнительные анализы для ФГДС;
- Определит вид анестезии, основываясь на реакции пациента на те или иные медикаменты;
- Доктор выяснит вредные привычки, которые могут повлиять на исход эндоскопии;
- Назначит диету до срока процедуры;
- Доктор предупредит о симптомах, которые могут возникнуть после проведения процедуры;
- Ответит на все интересующие вопросы (например, больно ли это).
За два-три дня до манипуляции не следует принимать острую пищу, копчености и жареные блюда. А вот нежирное мясо, приготовленное на пару, легкие супы на овощных отварах и каши, наоборот приветствуются. Хлеб должен быть слегка подсушен.
В день проведения гастроскопии, если процедура назначена на первую часть дня, принимать пищу нельзя. А если на вторую половину дня, то можно позволить себе легкий завтрак (оптимально для этого хорошо проваренная каша или творог), но не позже, чем за 8-10 часов до исследования.
Особое внимание нужно уделить питьевому режиму! До обследования пить запрещено. А во время подготовки исключаются алкоголь, газировку и кофе.
Что ожидать во время гастроскопии?
Благодаря анестезии человек не кашляет и не испытывает позывов к рвоте. Дыхание не затруднено и приступы удушья исключены, так как эндоскоп не перекрывает дыхательные пути.
Главное, морально настроиться, тогда спокойное состояние не приведет к спазму мышц желудочно-кишечного тракта, и исследование будет легче как для пациента, так и для врача.
Что ожидать после гастроскопии?
Если гастроскопию проводят грамотно, то, как показали годы практики, после процедуры пациент не испытывает неприятных ощущений. Единственно, может ощущаться некоторый дискомфорт в горле и легкое першение. Но и эти симптомы исчезают в течение суток.
Каковы возможные осложнения гастроскопии?
Если Вам гастроскопию назначал Врач, то он проанализировал состояние Вашего здоровья и считает, что с Вашим состоянием здоровья риски осложнений минимальны (т.е. исключены инфаркт, инсульт, и прочее серьезные “общие” негативные проявления, которые могут быть спровоцированы за счет исследования)
Непосредственно у самой процедуры осложнения крайне редки, к возможным осложнениям при проведении эндоскопии желудка и двенадцатиперстной кишки можно отнести прободение (перфорацию) стенок органов и вызванные травмой кровотечения. Но такие побочные явления случаются крайне редко и если Вы правильно подоготовились, не срыгиваете, выполняете все требования и команды врача-эндоскописта, то риски минимальны.
Как правило, гастроскопию назначают при осмотре Врача-специалиста, если есть жалобы на ЖКТ т.е. “по требованию”. некоторые вынуждены проходить “профилактическую гастроскопию” 2 раза в год в периоды обострения заболеваний и в рамках “диспансеризации” если этот пункт отмечен для Вашего возраста. Но если обнаружены патологии, то гастроэнтеролог или лечащий врач назначает данное обследование индивидуально, в зависимости от степени тяжести заболевания.
Если Вы заботитесь о сохранении своего здоровья, то рекомендуем проходить гастроскопию и колоноскопию раз в 4-5 лет, при отсутствии патологии. Спросите у Вашего эндоскописта, какой интервал рекомендует он именно Вам!


