Ринит
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ринит: причины появления, симптомы, диагностика и способы лечения.
Определение
Ринитом называют воспаление слизистой оболочки носовых ходов, которое проявляется заложенностью носа, чиханием, обильными слизистыми выделениями из полости носа и, как следствие, «синдромом постназального затекания» – когда отделяемое из полости носа стекает по задней стенке глотки, вызывая кашель.
Причины возникновения ринита
Риниты подразделяют на аллергический, инфекционный и неаллергический. Кроме того, воспаление слизистой оболочки носовых ходов может быть частью системных расстройств (иммунодефицитных состояний, синдрома Юнга и т.д.).
Аллергическим ринитом (АР) по разным оценкам регулярно болеет от 20 до 30% взрослых и до 40% детей. АР возникает в результате реакции организма на вдыхаемый аллерген.
Причинами аллергического ринита могут стать:
- Пыльца растений – в этом случае АР называют поллинозом, или сенной лихорадкой. Для средней полосы России выделяют три основных периода цветения аллергенных растений: апрель-май (береза, ольха, орешник, дуб и др.), июнь – середина июля (злаковые и луговые травы (овсяница, рожь и др.)), середина июля – сентябрь (подсолнечник, полынь, крапива, лебеда и др.).
- Пылевые клещи.
- Другие аллергены домашней пыли (библиотечная пыль).
- Животные (кошки, собаки, лошади). Шерсть животных сама по себе не является аллергеном, но на ней скапливается белок слюны, мочи и других выделений животного, который и вызывает аллергические реакции.
- Споры плесневых грибов.
- Профессиональные аллергены – у лиц, контактирующих с аллергенами по роду своей деятельности (с медикаментами, пухом, пером, древесиной и т.д.).
- Пищевые аллергены (чаще в сочетании с другими симптомами аллергии).
Пищевые аллергены могут вызывать перекрестные реакции с пыльцевыми аллергенами, поэтому у пациентов с поллинозом может развиться аллергическая реакции на продукты растительного происхождения – фрукты, овощи, орехи, семена.
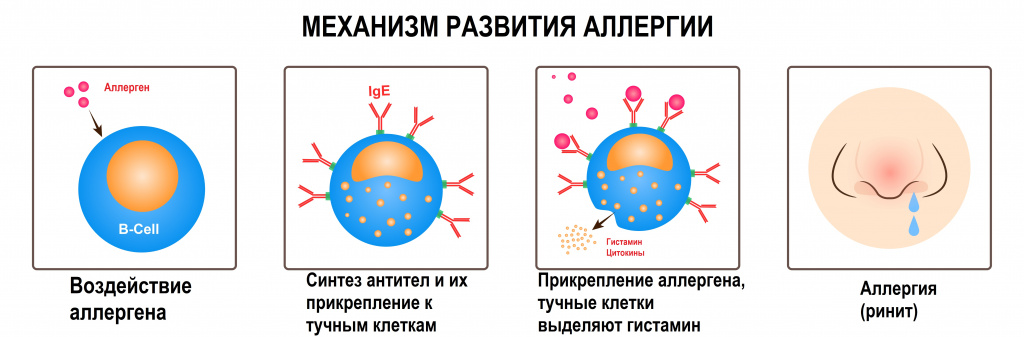
АР часто сочетается с другими аллергическими заболеваниями, такими как аллергический конъюнктивит, атопический дерматит, бронхиальная астма.
Отдельно выделяют локальный аллергический ринит (ЛАР), при котором отмечается местная характерная аллергическая реакция слизистой оболочки носа и есть четкая связь с контактом с аллергеном при отрицательных результатах аллергодиагностики.
Причиной инфекционного ринита в 80% случаев являются риновирусы. Кроме того, к возбудителям ринита относятся коронавирусы, вирусы гриппа и парагриппа, энтеровирусы и др. Помимо вирусов, острое воспаление слизистой оболочки носа могут вызывать бактерии, например, пневмококк, стрептококк, гемофильная палочка, которые присутствуют в носоглотке у 1/3 взрослых и 2/3 детей даже в здоровой популяции.
К неаллергическим ринитам (НАР) относят: вазомоторный ринит; ринит, вызванный лекарствами (например, ингибиторами АПФ); гормональный ринит (связанный с беременностью или менструальным циклом); профессиональный неаллергический ринит (при работе с химическими веществами); ринит, ставший следствием длительного применения местных назальных противоотечных препаратов; ринит, возникающий при воздействии холодного воздуха; ринит пожилых людей и др.
Классификация ринита
Выделяют персистирующий, или стойкий ринит, если симптомы отмечаются более 4 дней в неделю и более 4 недель в году, и интермиттирующий (перемежающийся) ринит – симптомы беспокоят менее 4 дней в неделю или менее 4 недель в году.
Аллергический ринит может быть сезонным (например, при аллергии на пыльцу) или круглогодичным (при реакции на пылевых клещей, животных).
По степени тяжести ринит подразделяют на ринит легкой, средней и тяжелой степени.
При легкой степени присутствуют слабовыраженные симптомы, которые не нарушают дневную активность и сон пациента. При средней – симптомы мешают работе, учебе, занятиям спортом, нарушают сон. Тяжелая степень сопровождается значительным снижением качества жизни, когда при отсутствии лечения пациент не может нормально учиться, работать, заниматься спортом, нарушен ночной сон и возникает дневная сонливость.
Симптомы ринита
Помимо заложенности носа, чихания, зуда и ринореи (обильных выделений из носа) при рините могут возникать слезотечение, снижение обоняния (на поздних стадиях), раздражение, отечность и покраснение кожи над верхней губой и у крыльев носа, носовые кровотечения из-за частого сморкания и травматичной гигиены носа, головная боль. Заложенность носа приводит к характерному дыханию ртом, сопению, храпу, изменению голоса.

Диагностика ринита
На первом этапе определяют тип ринита – аллергический, неаллергический, инфекционный или сопутствующий другим заболеваниям. Проводится тщательный сбор анамнеза, врач оценивает связь симптомов с контактом с аллергеном, уточняет профессиональный анамнез пациента.
При подозрении на АР необходимо аллергологическое обследование:
- общий анализ крови (в период обострения АР);
Клинический анализ крови – одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови с подсчетом процентного содержания разновидностей лейкоцитов (определение общего количества лейкоцитов и процентного соотношения основных субпопуляций лейкоцитов: нейтрофилов, лимфоцитов, моноцитов, эозинофилов и базофилов) и определение скорости оседания эритроцитов.
Ринорея или насморк
Ринорея – это медицинский термин для, всем известного, насморка. Причины этого симптома – от простуды или аллергии до тяжелой травмы головы. В зависимости от причин существует множество способов лечения острой ринореи.
Что такое ринорея?
Термин ринорея происходит от греческого названия и описывается как – носовые выделения. Соответственно, ринореей обычно называется выделение жидкости из носа.
Это общий симптом аллергии и простуды или гриппа. Тем не менее, это также отличительный признак синдрома отмены некоторых препаратов. Но главное ринорея в основном вызывается воспалением тканей и сосудов в полости носа.
В разговорной речи ринорея чаще упоминается просто как насморк. Однако кроме аллергических причин или простуды, она также может быть связана с повреждения церебральной ткани – обычно это результат перелома костей черепа.
Причины
Ринорея имеет не одну, а множество причин. К ним относятся:
- Аллергия. Пациенты с этим диагнозом достаточно хорошо знакомы с насморком. Основные аллергены, такие как шерсть животных, соя, латекс, злаки и др., могут вызывать местную гиперактивную реакцию. В этом случае речь идет об аллергической ринорее или поллинозе.
- Инфекция. Как вирусные, так и бактериальные инфекции могут вызывать ринорею – чаще респираторные.
- Острый бронхиолит – вирусная инфекция легких, которая так же является частой причиной возникновения ринореи, особенно у детей.
- Синуситы. Частое осложнение при простудных заболеваниях, которое приводит к воспалению и отечности слизистой поверхности околоносовых пазух.
- Острая пища. Острые блюда или некоторые определенные продукты (например, лук или чеснок) временно увеличивают выделения из носа у большинства людей.
- Травмы головы. В случае тяжелых повреждений свода, основания и других участков черепа возникает выделение спинномозговой жидкости или ликвора. Часто это первичный внешний симптом ЧМТ.
Симптомы, жалобы и признаки
Ринорея проявляется в первую очередь обильными выделениями из носа пациента. Которые, в зависимости от причинного расстройства, могут быть прозрачными и водянистыми или желтыми и густыми. Ринорея может быть связана с покраснением преддверия носа. В зависимости от триггера, к насморку могут быть добавлены дополнительные симптомы.
Если насморк вызван ОРВИ, то это может так же вызвать охриплость, потрескавшиеся губы и головную боль. Если причиной является грипп, могут возникнуть боли в мышцах и конечностях , а также серьезные проблемы с дыханием. Если симптомы связаны с аллергией, могут возникнуть типичные симптомы: затруднение дыхания, раздражение глаз, покраснение кожи и др.
Насморк так же может возникнуть внезапно, когда человек выходит на улицу или входит в помещение. Спусковым механизмом является временное усиление притока крови в слизистой полости носа. Соответственно возникает сопутствующий перегрев или вазомоторный фактор. Большая часть случаев такой ринореи проходит через несколько минут самостоятельно.
Но например, при ОРВИ насморк может сохраняться в течение нескольких дней. В течение этого периода меняются цвет и консистенция выделений.
Диагностика при ринорее
Специфические сопутствующие симптомы ринореи являются показателем их причины. Медицинский осмотр включает исследование носовой и ротовой полости, а так же области придаточных пазух носа. При синусите, даже небольшое давление на воспаленные участки может вызвать боль у пациентов.
Цвет и консистенция выделений из носа также включаются в диагноз. Которые могут быть проанализированы в лаборатории, для определения возбудителя или сторонних включений.
Пациентам с синуситами, искривленной перегородкой или иммунными расстройствами может потребоваться компьютерная томография или эндоскопия лор органов, для более точной диагностики и контроля эффективности лечения.
Осложнения
В большинстве случаев не вызывает особых осложнений. Ринорея в основном возникает во время сезонных простудных заболеваний, и является одним из распространенных симптомов. Даже после острого периода насморк может сохраниться и усложнить повседневную жизнь. Как правило, осложнения возникают только в том случае, если этот симптом сохраняется в течение длительного периода времени.
Достаточно частыми осложнениями являются синуситы, отиты. Дальнейшее прогноз зависит от лечения основного заболевания, а не просто насморка.
Когда следует обращаться к врачу?
Если насморк протекает в хронической форме, это может быть связано с серьезными заболеваниями. Посещение врача рекомендуется:
- Если ринорея связана с полипами носа или синуситами.
- Если симптомы появляются после вдыхания раздражающих веществ, таких как пыль или химические вещества.
- Другие триггеры включают кластерные головные боли, носовые или синусовые опухоли и аллергию.
Лица находящиеся в группе риска должны периодически консультироваться со специалистом, особенно если насморк связан с другими симптомами, такими как одышка или болезненность в области обонятельных органов.
Ринорея (насморк) прежде всего лечится ЛОР-специалистом или оториноларингологом. Если это происходит своевременно, распространение воспаления и другие осложнения не возникают.
Лечение или терапия насморка
Лечение ринореи (насморка) зависит от ее причины. Обычно симптоматического лечения достаточно. Если только это не симптом серьезной неврологической или ЛОР патологии.
Консервативное лечение, включает:
- Антигистаминные препараты.
- Противоотечные средства, оказывающие местное аналогичное действие.
- В дополнение к противоотечным и антигистаминным препаратам показаны симпатомиметики (чаще сосудосуживающие препараты).
Использование назальных сосудосуживающих спреев является проверенным средством от острой ринореи. Но не следует их использовать длительно, так как в противном случае это приведет к отрицательным последствиям.
Спреи и антигистаминные препараты, как правило, отпускаются без рецепта, но их следует принимать по согласованию с врачом для эффективности лечения.
Вымывание выделений из полости носа так же ускоряет выздоровление. Которое производится путем регулярного назального орошения слабым солевым раствором.
Профилактика
Возможная профилактика ринореи зависит от конкретных причин. Так например, пациентам, страдающим аллергией, рекомендуется избегать причинных аллергенов.
Вирусные и бактериальные инфекции труднее предотвратить. В данном случае, особенно в сезонные пики, может помочь повышенное внимание к личной гигиене и избегание контактов с больными. Восприимчивость к простудным заболеваниям, и связанная с ним ринорея, снижаются благодаря нормализации питания и физического здоровья.
Наблюдение за пациентом
Последующее наблюдение при ринорее базируется на основном заболевании. Если выделения связаны с острым ринитом, обширный последующий уход не требуется. Ринорея прекращается, как только ринит будет вылечен. В рамках последующего наблюдения необходимо обсудить с врачом дальнейшее использование предписанных препаратов, например, антибиотиков.
Кроме того, врач, при необходимости, проведет дополнительное обследование для выявления риносинусита или других патологий горла, носа и ушей. Последующее наблюдение направлено на контроль симптомов и предотвращение рецидива после исчезновения ринореи.
Для отдельных форм, например как риноликворея, терапия и последующее наблюдение рассматриваются индивидуально.
Можно ли вылечить насморк быстро? 7 советов оториноларинголога
Насморк кажется несерьезной проблемой, в то же время он существенно влияет на общее самочувствие и снижает личную эффективность.
Будьте готовы пройти все стадии
Насморк — это одно из проявлений вирусного заболевания, которое обладает определенной стадийностью (аутохтонностью). Когда вы заразились, организм должен пройти все стадии воспаления, последняя из которых — выздоровление. Верно говорят: «Если лечить насморк, то он пройдет в течение семи дней, а если не лечить, то через неделю». Поэтому нет средств, которые позволяют быстрее избавиться или «вылечиться» от насморка. Более того, насморк не всегда возникает при вирусных инфекциях. Он также наблюдается при аллергических ринитах или синуситах, поэтому, если ваш насморк имеет более длительный характер, рекомендую не оставлять его без внимания и обратиться к врачу.
Используйте проверенные средства
Народная медицина, которая когда-то была чуть ли не основой для врачей различных специальностей, уходит в прошлое. Научные исследования позволяют оценить истинные эффекты тех или иных средств для лечения разных патологий. Так, например, было установлено, что употребление чеснока, возможно, и позволяет оказать полезный эффект в профилактике простудных заболеваний, но научных подтверждений этому мало. Поэтому я призываю относиться с настороженностью к народным средствам, так как большая часть из них не была проверена научными исследованиями либо было доказано, что они не эффективны.
Какие народные средства помогают при насморке
Если все-таки хочется использовать подтвержденные методы народной медицины, то стоит обратить внимание на те средства, которые обладают незначительной эффективностью. Например, употребление большого количества жидкости позволяет эффективно разжижать слизь, которая при простудном насморке вырабатывается в большом количестве. Пейте горячий чай, он поможет облегчить симптомы простуды за счет паров с высокой температурой. Добавьте в него природные деконгестанты (средства, снимающие отек слизистой оболочки): мяту, ментол и ромашку. Эти лекарственные растения помогут облегчить носовое дыхание. Раньше считалось, что местное согревание (горячий душ или вдыхание горячих паров) может эффективно снизить заложенность носа и насморк, но современные научные данные показали слабую эффективность этой практики.
Соль — лучшее средство от насморка
Солевые растворы — это одно из древнейших средств, которое использовалось человечеством для борьбы с насморком. Первые упоминания о таком методе лечения датируются III веком до нашей эры, когда племена хинду разработали специальные чайнички для носа, в которые добавляли морскую воду. Солевые растворы обладают целым рядом полезных свойств и способствуют снижению отека, а также облегчают отхождение слизи. Уменьшение количества выделений происходит за счет повышения защитных свойств слизистой оболочки и ее способности к самоочищению. Солевые растворы можно применять с самого раннего возраста, они выпускаются в форме спреев или специальных флаконов для промывания.
Осторожнее с сосудосуживающими спреями и каплями
Данный класс лекарств не особо эффективен при снижении отека слизистой оболочки и помогает лишь временно сократить количество выделений. Следует придерживаться основных правил и ограничений в их использовании. Согласно современным научным данным сосудосуживающие средства могут быть использованы около 3-5 дней, но более длительное использование может вызвать привыкание к ним. Это в прямом смысле зависимость от капель — серьезная проблема в современной ЛОР практике. Более того, их использование не рекомендуется в детской практике или у пациентов с глазными (глаукома) или сердечно-сосудистыми патологиями (гипертоническая болезнь) из-за нежелательных побочных эффектов.
Чем лучше не лечить насморк?
Разумеется, помимо описанных выше препаратов, могут быть рекомендованы и другие средства. Среди них антигистаминные и местные антибактериальные препараты, спреи с коллоидным серебром, медикаменты, разжижающие слизь. Однако ученые говорят о слабой эффективности данных классов лекарств при лечении простудного насморка. Например: в обзорном исследовании показано, что антигистаминные препараты оказывают незначительный эффект на симптомы ОРВИ в первый и второй день лечения, но не влияют на насморк или заложенность носа. Поэтому лучше уточнять у доктора, для какой цели назначены антигистаминные препараты. И, если для лечения насморка, то лучше их не использовать.
Если насморк не проходит — идите к врачу
Как уже говорилось, наиболее частая причина насморка — это ОРВИ и прочие простудные заболевания. Но не только они могут вызывать насморк. Перечень причин достаточно большой, самое главное понимать — простудный насморк не длится более семи-десяти дней. Если насморк наблюдается больше десяти дней, меняется цвет выделений и появляются другие жалобы (боль в лице, выраженная заложенность носа, головная боль) или воспаление идет с одной стороны — следует обратиться к врачу. Иногда за банальным насморком могут скрываться серьезные заболевания, которые требуют консультации специалиста.
Ринорея у взрослых и детей: признаки, как лечить препаратами?
Острый ринит (он же насморк), пожалуй, самая распространенная болезнь на планете. Каждому знакомы симптомы этой, на первый взгляд, пустяковой хвори: заложенность носа, чихание, головная боль, а также постоянный поиск носового платка в кармане. При этом тактика лечения насморка колеблется от принципа “само пройдет” до назначения целой батареи капель, микстур и таблеток, без которых вполне можно было бы обойтись.
И такой разброс понятен: если серьезную болезнь можно доверить лишь специалисту, то рецептом по лечению насморка с вами поделится кто угодно – от доктора физ.-мат. наук до старушки в аптеке. Вот мы и попробуем с позиций врача-оториноларинголога разобрать самые распространенные заблуждения, касающиеся проблемы насморка.
Заблуждение первое: если насморк лечить, то он пройдет за неделю, а если не лечить – за 7 дней
Это утверждение не было бы столь популярным, если бы не имело под собой никаких основании. Действительно, большинство острых ринитов, которые служат проявлением острой респираторной вирусной инфекции (ОРВИ) разрешаются самостоятельно. Однако насморк все-таки нуждается в лечении – хотя бы для того, чтобы улучшить самочувствие пациента. Но главное, затем чтобы предотвратить, развитие вторичной бактериальной инфекции – бактериального синусита (воспаления придаточных пазух носа), острого среднего отита (воспаления полости среднего уха) и других серьезных заболеваний, которые могут осложняться опасными для жизни состояниями – менингитом, абсцессом мозга и т.д. Поэтому стратегической целью лечения банального насморка является устранение условий, подходящих для бурного размножения патогенных бактерий, – отека и нарушения вентиляции околоносовых пазух, а также дисфункции слуховой (евстахиевой) трубы.
Заблуждение второе: промывание носа вредно и приводит к отитам
Это утверждение правдиво лишь наполовину. «Назальный душ» во всем мире признан первоочередным лечебным методом при остром рините. Именно механическое очищение слизистой оболочки носа предотвращает ее заселение бактериями и дает возможность контактировать с ней другим лекарственным средствам, применяемым местно. Вред может нанести раздражение слизистой оболочки носа раствором, который сильно отличается от нее по осмотическому давлению, поэтому рекомендуется использовать изотонические солевые растворы (в том числе морской воды), в изобилии представленные в аптеках. Риск возникновения острого среднего отита при промывании носа действительно существует, но его сводит к минимуму применение спреев с мелкодисперсным распылением (a не с направленной струей, которая может попасть в устье евстахиевой трубы). Кроме того, раствор не следует распылять по направлению к устью слуховой трубы (то есть не надо отклоняться вбок от средней линии).
Заблуждение третье: сосудосуживающие капли опасны
Небезосновательное утверждение, но разумное использование капель и спреев, уменьшающих отек слизистой оболочки носа, является основным и даже безальтернативным способом устранить заложенность носа и предупредить осложнения, описанные выше. Именно сосудосуживающие препараты (деконгестанты) быстро устраняют отек носовых раковин за счет сужения их сосудов, тем самым не только давая возможность дышать носом, но и поддерживая проходимость соустий околоносовых пазух и евстахиевой трубы.
Заблуждение четвертое: сосудосуживающие капли абсолютно безопасны
И это, к сожалению, не так. Будучи сходными с адреналином, деконгестанты в той или иной мере способны всасываться в кровоток и оказывать системное действие: повышать артериальное и внутриглазное давление, а у детей, особенно раннего возраста, вызывать тяжелые токсические реакции. Крайнюю осторожность при использовании этих лекарств должны соблюдать люди с артериальной гипертензией, глаукомой и повышенной функцией щитовидной железы. Концентрации препаратов следует применять в соответствии с возрастом пациента (большинство из них представлены в двух или трех концентрациях – «взрослой» и «детских»). Кроме того, следует помнить, что кратность применения большинства деконгестантов составляет от 2 до 4 раз в сутки.
Длительное, более 5-7 дней, применение местных сосудосуживающих средств несет в себе риск развития тахифилаксии (привыкания), когда эффективность препарата снижается, а потребность в его использовании возрастает и становится постоянной. В связи с этим продолжительность применения сосудосуживающих капель должна быть минимально необходимой (обычно 3-4 дня). Если требуется более длительное лечение, то большинство врачей рекомендуют через 5-7 дней сменить препарат, причем новый препарат должен отличаться от старого не фирмой-производителем и не формой выпуска, а международным непатентованным названием.
Заблуждение пятое: сохранение симптомов ОРВИ и насморка более 3 дней требует назначения антибиотиков
Длительность течения большинства случаев ОРВИ составляет от 5 до 10 дней, но иногда достигает и месяца. Системная антибактериальная терапия должна назначаться только врачом при наличии убедительных признаков бактериальной инфекции. О развитии бактериального риносинусита, при котором надо назначать антибиотики, можно судить по следующим ориентировочным критериям: нарастание симптоматики к 5-му дню заболевания или сохранение выраженных жалоб после 10-го дня. Необоснованное назначение антибиотиков при ОРВИ не только не уменьшает риск бактериальных осложнений, но и приводит к отбору и размножению нечувствительных микробов, что может создать серьезные проблемы при выборе антибактериального препарата в будущем.
Использование местных антибиотиков и антисептиков вполне обосновано при появлении гнойного или слизисто-гнойного отделяемого из носа, что обычно связано с локализованной активацией условно-патогенных бактерий.
Заблуждение шестое: если при насморке в мазке из носа обнаружен золотистый стафилококк – срочно нужен антибиотик
Взятие матка износа для микробиологического исследования в большинстве случаев – бессмысленное занятие. С одной стороны, все мы постоянно носим в себе множество видов условно-патогенных бактерий, поэтому в мазке из носа нестерильной зоны дыхательных путей – практически всегда будет обнаружен тот или иной «нехороший» микроб, хотя далеко не факт, что именно он является причиной воспаления в носу. С другой стороны, показанием для назначения антибактериальной терапии служит не анализ, а клиническая картина. Таким образом, результат микробиологического исследования мазка из носа – лишь повод для врача задуматься, но никак не основание для срочного лечения.
Заблуждение седьмое: назначение противоаллергических препаратов ускоряет выздоровление от насморка
У пациента с аллергическим ринитом (круглогодичным или сезонным) любая инфекция в полости носа ведет в той или иной мере к обострению аллергического воспаления. В этом случае назначение противоаллергических (прежде всего антигистаминных) препаратов при остром инфекционном насморке представляется разумным. Однако рутинное назначение антигистаминных препаратов всем пациентам с острым ринитом не обосновано. Антигистаминные препараты 1 поколения (димедрол, супрастин, тавегил и др.) увеличивают вязкость отделяемого, что способствует развитию осложнений, и обладают седативным действием, усиливая и без того имеющуюся повышенную утомляемость и сонливость. Если назначение антигистаминных препаратов все-таки необходимо (у больных с аллергическим ринитом), то предпочтение следует отдавать современным препаратам, которые практически лишены подобных нежелательных эффектов.
Заблуждение восьмое (но далеко не последнее): при рецидивирующем насморке нужно лечить иммунную систему
К сожалению, желание “основательно полечить” острый насморк, особенно если он случается не впервые, зачастую приводит к приему препаратов “повышающих иммунитет”. Между тем подобный подход противоречит главному принципу медицины: «не навреди». Редкий фармацевт и даже врач (за исключением иммунолога) может внятно объяснить, на какие звенья иммунного ответа влияет тот или иной иммуностимулятор. Большинство препаратов, действующих на иммунную систему, назначают лишь по результатам специального иммунологического обследования, которое, в свою очередь, показано небольшой группе пациентов с обоснованным подозрением на иммунодефицит.
Подводя итог сказанному, нужно отметить, что принципы лечения неосложненного острого ринита очень просты. Лечение складывается из механического очищения полости носа, разумного использования сосудосуживающих препаратов и в ряде случаев местных антисептических и антибактериальных средств. Целесообразность иных лечебных мероприятии следует обсудить с врачом.
Ринит острый – симптомы и лечение
Что такое ринит острый? Причины возникновения, диагностику и методы лечения разберем в статье доктора Голаевой Надежды Александровны, врача общей практики со стажем в 14 лет.
Над статьей доктора Голаевой Надежды Александровны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Острый ринит (насморк) — это заболевание, характеризующееся отёком и воспалением слизистой носоглотки и носовых ходов. Начинается с заложенности носа и появления отделяемого из носовых ходов. Позже, н а 2-3 день болезни, присоединяется подкашливание [3] .
Распространённость острого ринита среди взрослого населения составляет более 45 %, среди детей младшего возраста — порядка 90 % [17] .
Чаще всего данное заболевание встречается у детей 3-7 лет и пожилых людей. В обоих случаях частота заболеваемости связана с несовершенной работой иммунной системы в этом возрасте. Кроме того, на частоту заболеваемости влияет наличие сопутствующей хронической патологии, прежде всего, воспалительного характера [16] .
Наиболее частая причина острого ринита — попадание микроорганизмов на слизистую носовых ходов (бактерий, вирусов и др.) .
К вирусным причинам относится воздействие аденовирусной, гриппозной , парагриппозной инфекции, репираторно-синцитиального вируса, риновируса, пикорнавируса и реовируса [4] .
К бактериальным причинам острого воспаления относится пневмококковая и стрептококковая инфекция, а также воздействие гемофильной палочки. Причинами хронического ринита является клебсиелла, эпидермальный и золотистый стафилококк.
При иммунодефицитных состояниях возбудителями ринита могут стать грибковые или бактериально-грибковые инфекции [9] .
Кроме того, острый ринит может иметь аллергическую природу . При этом воспаление и отёк возникают в ответ на раздражитель, который организм воспринимает как аллерген. В таком случае в основе механизма развития острого ринита лежит взаимодействие слизистой носоглотки с особыми соединениями — так называемыми циркулирующими иммунными комплексами. Они повреждают слизистую, тем самым вызывая воспалительную реакцию, как компенсаторный механизм.
Похожий процесс приводит к развитию острых ринитов в результате взаимодействия слизистой носоглотки с агрессивными агентами , такими как различные химические соединения, в том числе в виде аэрозоля или мелкодисперсной пыли.
Помимо этого, развитие острого ринита возможно при механическом повреждении слизистой носоглотки. В ответ на травму возникает воспалительный процесс, как механизм компенсации. С его помощью организм пытается ускорить процесс регенерации и восстановить повреждённые ткани.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы острого ринита
Острому риниту часто предшествует переохлаждение или контакт с людьми, которые болеют острым респираторным заболеванием.
Основными симптомами ринита являются :
- заложенность носа, ухудшение носового дыхания;
- появление отделяемого из носовых ходов (чаще всего обильного и прозрачного);
- сухость и жжение слизистой носа;
- общая слабость [4] .
Болезнь, как правило, начинается резко, сопровождается значительным ухудшением общего самочувствия, резким подъёмом температуры. Кроме того, из-за отёчности слизистой ухудшается носовое дыхание, а при воспалении участка слизистой, содержащего обонятельные рецепторы, часто ухудшается обоняние.
Помимо этого, в носовых ходах может ощущаться дискомфорт в виде чувства саднения и зуда. Вслед за этим усиливается работа желёз, продуцирующих слизь, за счёт чего в носовой полости появляется отделяемое. Оно может выделяться как в умеренных, так и в обильных количествах, что часто приводит к раздражению, покраснению и болезненности кожи вокруг ноздрей и над верхней губой.

Часто процесс сопровождается слезотечением. Оно возникает как рефлекторная реакция на раздражение чувствительных зон слизистой носа.
Из-за отёка слизистой также может нарушаться проходимость слуховых труб. Это способствует активизации условно-патогенных бактерий, что создаёт предпосылки для последующего присоединения к воспалению бактериальной инфекции. При этом отделяемое носовых ходов приобретает жёлтую или зеленоватую окраску, а иногда и неприятный запах [3] .
Через несколько дней острого периода отмечается положительная динамика общего самочувствия: носовое дыхание становится свободнее, исчезают неприятные ощущения саднения и зуда в носу, уменьшается общая слабость и головная боль.
В среднем острый ринит продолжается от 7 до 14 дней, но минимальные и максимальные сроки заболевания могут быть разными. Если иммунитет ослаблен или очаги хронической инфекции присутствуют в других органах, воспаление носоглотки затягивается до 3-4 недель [4] .
Патогенез острого ринита
Дыхательная система человека состоит из нескольких отделов. Первым из них в контакт с окружающей средой вступает нос. Он выполняет несколько важных функций:
- дыхательную,
- обонятельную;
- защитную.
Успешное выполнение носом дыхательной функции во многом зависит от проходимости носовых ходов, которая в свою очередь зависит от состояния слизистой оболочки носа [3] . На качество слизистой носовых ходов могут повлиять различные факторы, действующие извне: некомфортная температура вдыхаемого воздуха, аллергены, патогенные микроорганизмы, травмы и даже приём алкоголя.
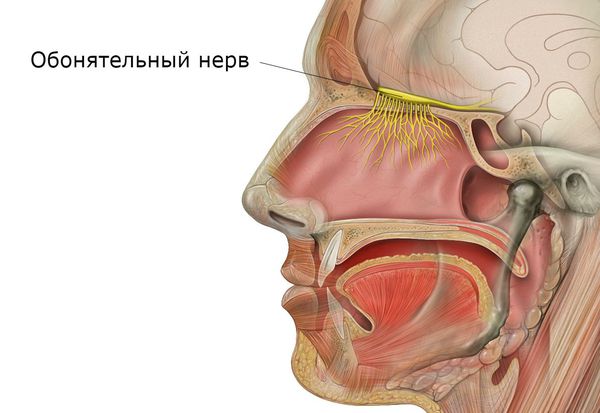
Обонятельная функция заключается в распознавании запахов. Она осуществляется за счёт раздражения специальных рецепторов обонятельного нерва веществами, попадающими во время вдоха. Причём каждая конкретная группа нейронов отвечает за распознавание определённых пахучих веществ.
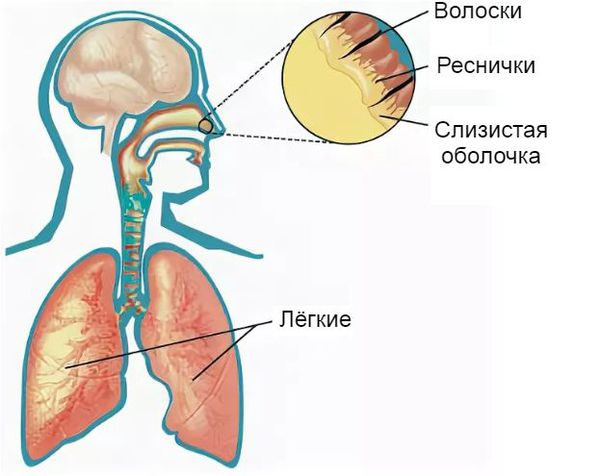
Защитная функция носа заключается в согревании и увлажнении воздуха, очищении его от пыли, микроорганизмов, грибков и частиц аэрозоля при вдохе. Она осуществляется за счёт колебательного движения микроскопических образований в виде тоненьких ресничек. Они расположены на клетках эпителия (внешнего слоя) слизистой оболочки. Благодаря их движению (примерно 16-17 раз в минуту) вместе со слизью выводятся микроорганизмы, частицы пыли, различные химические соединения и аэрозоли, попавшие в нос вместе с воздухом.
Фильтрации чужеродных частиц способствует секрет, который вырабатывает слизистая оболочка носа. Его состав постоянно обновляется. Он включает в себя специальные соединения: муцины, гликопротеиды, липиды и иммуноглобулины. Последние вещества препятствуют прикреплению бактерий к клеткам слизистой оболочки, что снижает риск развития бактериальных инфекций.
Помимо этого, в состав секрета слизистой оболочки органов дыхательной системы входят:
- фермент лизоцим — противостоит бактериям и грибкам за счёт разрушения их клеточных стенок;
- белок лактоферрин — связывает ионы железа, тем самым блокирует его использование железозависимыми бактериями, не давая патогенным микроорганизмам размножаться;
- белок фибронектин — препятствует прикреплению бактерий к тканям слизистой оболочки;
- интерфероны — уничтожают вирусную инфекцию.
Также существуют определённые подвиды антигенов, которые препятствуют размножению вирусов. Это происходит за счёт соединения с чужеродными белками и удаления их из системы циркуляции крови [6] .
При нарушении защитной функции в носовую полость проникают вирусы и бактерии. Взаимодействуя со слизистой оболочкой носоглотки, они способствуют развитию воспаления. Данный процесс сопровождается отёком слизистой, наиболее выраженным в области носовых раковин. Причём он затрагивает обе половины носа.
Нарушение защитной функции в дальнейшем ведёт к нарушению дыхания и обоняния. Так, при отёке и воспалении слизистой затрудняется прохождение потока вдыхаемого воздуха, нарушается цикл носового дыхания, временно блокируется процесс распознавания запахов. П роявляется одышкой, хрипами, отхождением вязкой мокроты из носа, нарушением обоняния и иногда кашлем.
Классификация и стадии развития острого ринита
Согласно современной классификации ринитов, выделяю четыре типа заболевания:
- инфекционный ринит; ;
- неаллергический ( вазомоторный ) ринит;
- ринит как часть системных заболеваний, например искривления носовой перегородки , полипозного риносинусита, муковисцидоза, синдрома Картагенера ( синдрома неподвижных ресничек ) и др. [1][3]
Инфекционный ринит подразделяют на две формы:
- Острый:
- вирусный;
- бактериальный;
- травматический.
- Хронический:
- специфический;
- неспецифический [18] .
Как правило, для острого ринита характерны три стадии:
- Первая стадия — продромальная. Обычно начинается после переохлаждения. Длится несколько часов. Возникают такие симптомы, как сухость, чувство саднения и жжения в носу и носоглотке, затруднение дыхания и чихание. Одновременно с этим наблюдается общее недомогание, озноб, слабость, тяжесть и боль в голове, покраснение слизистой оболочки носа. Часто температура поднимается до 37 °С и выше.
- Вторая стадия — катаральная, или серозная. Длится около 2-3 дней. Характеризуется появлением обильного прозрачного отделяемого. У пациента закладывает нос и уши, ухудшается обоняние, иногда голос становится гнусавым. Слизистая оболочка носа при этом визуально влажная, ярко-красной окраски.
- Третья стадия . Развивается с 4-5 дня от начала заболевания. Для неё характерно присоединение бактериальной инфекции. Причём общее самочувствие пациента иногда улучшается, носовое дыхание становится более свободным, восстанавливается обоняние. Однако выделения из носа становятся густыми, приобретают желтоватую или зеленоватую окраску. Визуально в носовых ходах определяется обильное отделяемое [4][6] .
Осложнения острого ринита
При общем ослаблении иммунитета, истощении организма, наличии хронической сопутствующей патологии, врождённых или приобретённых аномалий строения носовой перегородки острый ринит может приобретать затяжной характер (2-3 недели) [4] .
Основными осложнениями острого ринита являются:
- Хронический ринит . Развивается примерно в 20 % случаев в результате неправильного или недостаточного лечения [16] . Периодически возможны обострения хронического процесса с переходом заболевания в активную стадию со всеми характерными для острого ринита симптомами.
- Отит . Возникает в связи с распространением инфекции по слизистой слуховых труб. Проявляется чаще всего ощущением заложенности ушей, снижением слуха, а также ушными болями тупого, ноющего или острого, стреляющего характера.
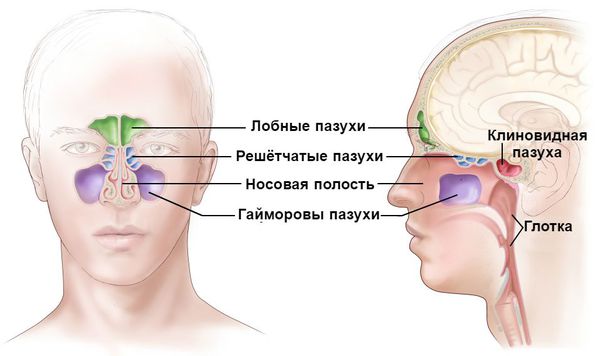
- Синусит . Представляет собой воспаление придаточных пазух: лобных, клиновидных и гайморовых. Сопровождается болью в области лба и проекции носовых пазух, насморком, заложенностью носа, потерей обоняния. Опасен распространением инфекции на внутренние структуры головного мозга (например, развитием менингита ). ифарингит . Нелеченный или неправильно леченный острый ринит часто приводит к воспалению слизистой глотки и гортани. Наблюдается зуд, першение и боль в горле, осиплость голоса, лающий кашель, одышка. . Возникает при переходе воспаления со слизистой носовых ходов на слизистую протоков слёзных желёз. Сопровождается болезненной припухлостью в области слёзного мешка и постоянным слезотечением. Опасен переходом воспаления на структуры глазного аппарата. Лечится, как правило, параллельно с ринофарингитом.
- Трахеит ибронхит . Возникают в результате перехода воспаления со слизистой носоглотки на слизистую трахеи и бронхов. Для них характерны такие симптомы, как кашель, затруднённое дыхание, боль в горле и грудной клетке [4] .
Особенно опасен острый ринит для новорождённых из-за особенностей строения и работы центральной нервной системы. За счёт узости носовых ходов у маленьких детей, начиная с первых дней жизни, даже незначительная отёчность слизистой оболочки носа затрудняет носовое дыхание. В результате ребёнок становится беспокойным, у него нарушается сон, ухудшается аппетит, снижается вес. Из-за заложенности носа он часто заглатывает воздух, который может попасть в желудок. Это вызывает у ребёнка резкую боль во время кормления или спустя некоторое время после него. Воздушный пузырь в желудке не даёт ему получить обычную порцию молока, несмотря на упорядоченное кормление [2] .
Диагностика острого ринита
Диагностика острого ринита проводится на основе жалоб пациента и данных объективного осмотра.
Осмотр носовых ходов осуществляется врачом при помощи риноскопа или отражающего свет рефлектора. При этом врач визуально оценивает слизистую оболочку носовых ходов: её окраску, степень отёчности, наличие повреждений, количество и характер отделяемого.
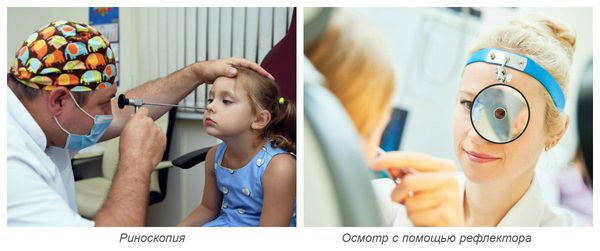
Диагностика различных видов ринита имеет свои характерные особенности:
- При вирусном рините отделяемое прозрачное, часто обильное, без гнойного компонента [13] .
- Бактериальный острый ринит, как правило, протекает более тяжело, чем вирусный. Отделяемое практически сразу после выделения из носовых ходов приобретает желтовато-зеленоватую окраску, часто становится гнойным или слизисто-гнойным [11][12] . Температура тела может повышаться до 38-39 °С, но иногда такой симптом может встречаться при вирусной инфекции.
При подозрении на острый ринит проводится дифференциальная диагностика :
- с острым синуситом — развивается при распространении инфекции на придаточные пазухи носа;
- с вазомоторным ринитом — отмечается отёчность носовых ходов и наличие отделяемого из носа, не связанное с инфекционными агентами;
- с синдромом рефлекторного назального затёка — возникает при заболеваниях пищеварительного тракта, таких как гастроэзофагеальная рефлюксная болезнь (ГЭРБ), грыжа пищеводного отверстия диафрагмы и др.
Важно верно определить причину патологических изменений в области носоглотки. Это позволит правильно спланировать комплекс лечебных мероприятий.
Лечение острого ринита
Лечение острого ринита во многом зависит от его формы и направлено на следующие цели:
- удаление микроорганизмов, явившихся причиной развития болезни;
- уменьшение локального воспаления;
- восстановление воздухообмена в пазухах носа, уменьшение количества отделяемой слизи из носовых ходов;
- ускорение заживления эпителия и восстановление защитного барьера слизистой оболочки [11] .
Для терапии острого ринита используют различные группы препаратов:
- средства местного действия на слизистую носовых ходов, устраняющие её отёк и воспаление, сужающие сосуды;
- противомикробные средства;
- препараты, влияющие на выработку и свойства назальной слизи: муколитики, мукокинетики и мукорегуляторы [10] ;
- комбинированные препараты, сочетающие в себе несколько компонентов из описанных выше групп;
- препараты на растительной основе (не имеют международной доказательной базы) [13] .
Для симптоматической терапии используются жаропонижающие средства (например, аспирин или парацетамол ). В ряде случаев для снятия отёка носовых ходов применяются витамины и противоаллергические препараты .
При обострении хронического ринита показаны вяжущие или прижигающие средства местного действия (например, 1-1,5 % раствор протаргола или 2-5 % раствор нитрата серебра) [12] .
При гипертрофическом хроническом рините, который сопровождается утолщением слизистой носовых ходов, иногда проводят склерозирующую терапию . Для этого в утолщённую слизистую оболочку вводят до 10 мл 40 % раствора глюкозы, изотонического раствора хлорида натрия или глицерина. Курс лечения состоит из 4-5 инъекций. Их нужно выполнять с интервалом в одну неделю [8] .
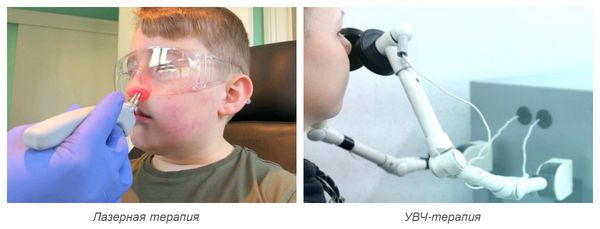
Также для лечения острого ринита используют физиотерапевтическое лечение :
- УФ-терапия — излучение ультрафиолетового спектра. Проводится при остром инфекционном рините или обострении хронического ринита один раз в сутки, курсом по 2-3 процедуры. Длительность воздействия начинается с 0,5 минут и постепенно увеличивается [14] .
- УВЧ-терапия — воздействие высокочастотного электромагнитного поля. Используется и при остром, и при хроническом рините. Минимальный курс — 3-5 процедур [15] .
- Лазерная терапия — воздействие лазером на слизистую носовых ходов. Может потребоваться при остром рините и обострении хронического ринита. Курс составляет от 3-5 до 7-10 процедур [10] .
Прогноз. Профилактика
При своевременной диагностике и вовремя начатом лечении острого ринита заболевание регрессирует полностью, не давая осложнений и не приводя к хронизации процесса.
Риновирусная инфекция у взрослых
Риновирусную инфекцию еще называют «заразным насморком». Впервые о нем начали говорить в 1914 году. А вот возбудителя выделили только в 1953-м, свое же название риновирусная инфекция получила лишь семь лет спустя



Что такое риновирусная инфекция
Это одна из разновидностей ОРВИ, которая поражает верхние отделы дыхательного тракта – нос и носоглотку. Протекает она в виде ринита и фарингита. Подхватить риновирусную инфекцию можно круглый год, но обычно эпидподъем наблюдается осенью и весной, когда наш иммунитет максимально ослаблен. За год человек может переболеть не один раз.
Организм отличается высокой восприимчивостью к риновирусной инфекции. Поэтому она быстро набирает обороты эпидемии. Вспышки фиксируются в коллективах – среди военных, студентов, школьников. В группе особого риска – дети, а также пожилые, ослабленные, истощенные люди.
Причины риновирусной инфекции у взрослых
Возбудители болезни – мелкие риновирусы без внешней оболочки. Они малоустойчивы во внешней среде и быстро погибают при воздействии неблагоприятных факторов.
Источник инфекции – носители вируса или больные, которые становятся заразными за сутки до появления признаков заболевания и остаются такими в последующие 5 – 10 дней (пока не прекратится насморк).
Способ передачи – воздушно-капельный. Бациллы распространяются с частичками слюны и отделяемого носоглотки инфицированного человека. Микробы проникают в здоровый организм через полости носа и рта, слизистую глаз. Риск заболеть сильно зависит от состояния вашего иммунитета, а также от того, насколько долго и близко вы находились рядом с зараженным. Шансы заболеть увеличиваются от переохлаждения, пребывания в общественных местах.
Симптомы риновирусной инфекции у взрослых
Первые симптомы заболевания проявляются после небольшого скрытого периода, который длится от 1 до 5 дней. Очаг инфекции формируется в носовой полости.
Риновирусная инфекция характеризуется:
- заложенностью носа;
- чиханием;
- обильным насморком;
- температурой (до 38 °С);
- ощущением озноба;
- першением в горле, покашливанием;
- общим недомоганием.
Из-за насморка и постоянного использования салфеток или носового платка может покраснеть и начать шелушиться кожа в области носа. Иногда возникает герпес на губах и под носом. Могут отмечаться светобоязнь, слезотечение, покраснение век.
При наступлении осложнений к вышеперечисленным симптомам добавляются болезненные ощущения в переносице, потеря нюха и вкуса, боль в одном или обоих ушах, снижение слуха.
Лечение риновирусной инфекции у взрослых
Как правило, риновирусная инфекция развивается в течение 5 – 7 дней, протекает достаточно легко и заканчивается полным выздоровлением.
Диагностика
Чаще всего риновирусную инфекцию диагностируют по клинической картине, также учитывается эпидемиологическая обстановка в окружении больного.
Для уточнения диагноза применяются специфические исследования:
Вирусологическое исследование отделяемого из носа. Его берут не позднее 5 дня с начала заболевания. Цель – обнаружить в образце риновирус.
Серодиагностика. Реакция, которая позволяет обнаружить в крови пациента антитела или антигены возбудителя инфекции.
Экспресс-диагностика – ПЦР. Определяет наличие риновируса в выдыхаемом воздухе.
При наступлении осложнений больного могут направить на осмотр к лору или пульмонологу.
Современные методы лечения
Лечение риновируса заключается в основном в симптоматической терапии. Чтобы скорее поправиться, придерживайтесь следующих рекомендаций:
- больше пейте – чая, соков, морсов, обычной воды;
- правильно питайтесь – рацион должен быть сбалансированным, включать продукты, содержащие много витаминов и микроэлементов;
- ограничьте физические нагрузки, в случае необходимости лежите в постели;
- делайте горячие ванны для ног;
- промывайте нос слабым раствором соли, для облегчения дыхания используйте сосудосуживающие препараты, для повышения местного иммунитета – Интерферон;
- принимайте противовоспалительные и антигистаминные средства;
- если появился кашель, добавьте медикаменты от кашля.
Простудой обычно называют острые воспалительные заболевания верхних дыхательных путей, которые сопровождаются насморком, болью и першением в горле, а иногда и температурой. «Комсомолка» рассказывает как обычно протекает это заболевание у взрослых
Профилактика риновирусной инфекции у взрослых в домашних условиях
Прививки от этой инфекции нет. Разработать вакцину невозможно, так как типов риновируса очень много.
Избежать заражения поможет соблюдение общих правил профилактики:
- если в доме больной – по возможности изолируйте его в отдельную комнату;
- проветривайте помещение, делайте влажную уборку с дезинфицирующими средствами;
- выделите заболевшему отдельный набор столовых приборов и посуды;
- в сезон эпидемий ОРВИ питайтесь полноценно, пейте витамины;
- не пренебрегайте правилами личной гигиены;
- возвращаясь с улицы, промывайте нос солевым раствором;
- избегайте людных мест в период эпидемий ОРВИ.
Популярные вопросы и ответы
На вопросы о риновирусной инфекции мы попросили ответить врача-терапевта, профпатолога Светлану Бурнацкую.
Какие могут быть осложнения при риновирусной инфекции?
Если на 7 – 9 день выделения из носа не прекратились, пропало обоняние, или выделения стали гнойными или даже с примесью крови, – это свидетельствует о возможном осложнении. Самыми распространенным осложнениями риновирусной инфекции являются синуситы и этмоидиты. В этом случае врач соберет все необходимые анализы, проведет рентген-диагностику и назначит лечение.
Когда вызывать врача на дом при риновирусной инфекции?
Как правило, риновирусная инфекция лечится за 7 дней, и 14 дней, если она сопровождается осложнениями в виде повышения температуры и выраженными катаральными проявлениями. Если инфекция сопровождается головной болью, высокой температурой и выраженным слезотечением – нужно вызвать врача.
Можно ли лечить риновирусную инфекцию народными средствами?
Риновирус – один из многочисленных вирусов, который передается воздушно-капельным путем. Он поражает преимущественно слизистую носовой полости, а затем проникает в ротоглотку. Инкубационный период заболевания, как правило, длится 1 – 4 дня. Инфекция появляется с выраженных катаральных явлений в виде выделения слизи из носа, чихания и слезотечения, может сопровождаться невысокой температурой. Отличительная особенность этого вида вирусной инфекции от других – более мягкое течение.
При риновирусной инфекции медикаментозное лечение, как правило, не требуется. Достаточно промывать нос Аквамарисом или минеральной водой, рекомендовано также обильное питье. При затрудненном дыхании можно использовать сосудосуживающие препараты, если наблюдается отек носоглотки – противоотечные средства.
Если мир привычных запахов вокруг перестает существовать, невозможно свободно дышать, а нос красный и хлюпает, то лучше не ждать, пока насморк пройдет самостоятельно, а быстро и эффективно вылечить его в домашних условиях


