Боремся с инсультами. Подготовка к каротидной эндартерэктомии
Суть проблемы. 40-60% всех инсультов связано с наличием атеросклеротической бляшки в развилке общей сонной артерии, расположенной на шее. Ее ветвь – внутренняя сонная артерия в среднем, каждая (правая и левая примерно в равной степени) по 40 % обеспечивает кровью головной мозг.
По результатам исследований Вам, из-за наличия атеросклеротической бляшки в сосудах, питающих кровью головной мозг показано выполнение сложного хирургического вмешательства на сонных артериях – каротидной эндартерэктомии.
При разрушении этой бляшки и/или развитии тромба на ее поверхности этот кровоток в течение нескольких минут прекращается – итог – инфаркт мозга (инсульт).
У пациентов со стенозом ВСА менее 80%, риск возникновения инсульта составляет около 2% в год и увеличивался до 9,8 и 14,4% у пациентов со стенозами 80-89% и 90-99% соответственно.
В острый период инсульта летальность достигает 35%, а к концу первого года заболевания увеличиваясь еще на 20%; к прежней работе возвращаются не более 20% больных. Через пять лет после инсульта в живых остается только 43% больных. После перенесенного инсульта риск развития повторного нарушения в течение первых 30 дней составляет 2-3%, в первые шесть месяцев после заболевания 9%, а в течение первого года достигает 10-16%.
У 80% пациентов после нарушения мозгового кровообращения сохраняются последствия: через 6 месяцев 18% пациентов испытывают речевые нарушения (не могут говорить или понимать речь), 22% не способны самостоятельно ходить (прикованы к постели), 53% нуждаются в посторонней помощи в быту (инвалидность 1 группы).
В России инсульт занимает второе место как причина смерти после заболеваний сердечно – сосудистой системы, первое место как причина стойкой утраты трудоспособности. К сожалению, эти показатели не только являются одними из самых высоких в мире, но и имеют тенденцию к росту.
Решение проблемы
Каротидная эндартерэктомия – хирургическая операция, в результате которой из просвета артерий удаляется причина развития ишемического инсульта – атеросклеротическая бляшка. На настоящий момент эта операция имеет ДОКАЗАННЫЙ (в том числе на основании международных многоцентровых исследований), ПРОДОЛЖИТЕЛЬНЫЙ эффект в плане профилактики развития ИШЕМИЧЕСКОГО инсульта (геморрагический инсульт – «кровоизлияние в мозг» имеет другие причины и методы лечения).
Например в работе А. В. Покровского (советский и российский хирург, доктор медицинских наук, профессор, академик Российской академии медицинских наук (1997) и Российской академии наук (2013)) показано, что у 94% пациентов после каротидной эндартерэктомии в сроки до 16 лет не отмечается неврологической симптоматики в бассейне оперированной артерии.
Что это за операция?
Минимально необходимым разрезом на передней поверхности шеи, выделяется сонная артерия, после осмотра сосудов ангионеврологм принимается решение о методе операции, далее сосуды пережимаются специальными «нежными» зажимами, сосуд рассекается, из него удаляется атеросклеротическая бляшка, затем с использованием микрохирургического оборудования восстанавливается целостность сосуда и производится наложение швов на ранее выполненный разрез.
Почему это надо делать у нас?
В нашем центре данная операция выполняется в 95% случаев без использования общего наркоза – под местной анестезией («замораживание»). Плюсы этого метода – сохраняется контакт с больным во время операции и надежно контролируется степень нарушения кровотока в головном мозге после пережатия сонных артерии, исключаются осложнения, связанные с общей анестезией и искусственной вентиляцией легких (особенно актуально в период пандемии!), снижается риск операции для пациентов с ишемической болезнью сердца, с сахарным диабетом, ранее перенесенными инсультами, пациентов старше 80 лет, с другой серьезной сопутствующей патологией (требуется уточнение при консультации).
Расширяются возможности хирургической коррекции у пациентов, которые по тем или иным причинам имеют повышенный риск общей анестезии. В послеоперационном периоде пациент наблюдается высокопрофессиональной командой врачей, незамедлительно реагирующих на любые возможные проблемы пациента в необходимом объеме.
Если я попаду в те 5%, кому нужна общая анестезия?
Риск возможной общей анестезии оценивается у всех пациентов заранее (именно поэтому и нужно такое количество обследований перед операцией). Если риски возможной общей анестезии высокие, решение о выполнении операции в нашем центре будет приниматься консилиумом высокопрофессиональной команды врачей, настроенных помочь Вам.
Мы способны оказать помощь при самых сложных случаях, но самое главное для нас – Ваше здоровье и жизнь! Современная общая анестезия, выполненная при необходимости и по показаниям в тех случаях, когда она показана – у нас безопасна и управляема.
Какие риски операции?
По результатам международных исследований, доля возможных осложнений после данной операции, включая фатальные, не должна превышать 3% (смотрите суть проблемы).
Кто мне будет делать операцию?
Операцию будет выполнять команда врачей клиники НТ-Медицина и медсестер во главе с сердечно-сосудистым хирургом Сергеем Вячеславовичем Теребиновым.
Каков опыт врача?
Опыт сердечно – сосудистой хирургии с 2010 года. Операций на сонных артериях под местной анестезией выполнено более 200, процент перехода на общую анестезию при наличии показаний менее 2%, летальность – 0%, процент инсультов после операции – 1,0%.
В число этих более 200 пациентов входит 36 пациентов с ранее перенесенными инсультами, вы том числе с «большими» кистами мозга 3, 12 случаев после ОНМК менее 7 дней от его развития, 3 случая после транзиторной ишемической атаки, 1 случай двусторонней каротидной эндартерэктомии с периодом между операциями в 7 дней, 2 операции при «перегибе» (кинкинг – синдром) внутренней сонной артерии.
В данную группу не входят пациенты, которым сосудистый хирург Сергей Вячеславович Теребинов, помимо удаления атеросклеротических бляшек из сонных артерий, одновременно делал операцию на сердце – коронарное шунтирование (15 пациентов, из них двое – коронарное шунтирование на бьющемся сердце) или операции по восстановлению кровотока в артериях нижних конечностей – 11 случаев.
В чем минусы операции под местной анестезией?
Помимо вышеперечисленных плюсов, местная анестезия на шее имеет и ряд понятных, но контролируемых недостатков: многие пациенты не хотят «присутствовать» на операции.
Нам понятно Ваше волнение и переживания во время процесса удаления атеросклеротической бляшки – Вы будете слышать «как проходит» операция, однако, все эти неприятные для Вас моменты, компенсируются значительным повышением безопасности хирургического вмешательства, чего добивается наша команда, и чего, я уверен, хотите и Вы!
Во время операции могут возникать болезненные ощущения в области операционной раны. О большинстве из них на том или ином этапе операции оперирующий хирург знает заранее и заранее добавит обезболивающего раствора, нельзя забывать об индивидуальных особенностях организма – если возникает дискомфорт во время операции – сообщите – наша команда немедленно отреагирует.
Как протекает послеоперационный период?
В послеоперационном периоде Вы будете доставлены в реанимацию, где проведете время до стабилизации Вашего состояния и отслеживания возможных осложнений. В области раны будет установлен дренаж (трубка), который будет удален на следующее утро.
Пить и питаться Вам можно будет в ближайшие часы после операции при отсутствии противопоказаний. Боли в области раны будут устранены с помощью аналгетиков.
Вам назначат лечение, направленное на снижение свертываемости крови.
После перевода из реанимации пациент находится в 1-2-х местных палатах, более напоминающих номера отличного отеля, но с медицинской спецификой (кнопка вызова, функциональные кровати, круглосуточное наблюдение, палаты для пациентов с ограниченными возможностями).
Когда я буду дома?
После удаления дренажа и перевода в палату Вы будете настойчиво возвращаться к обычному Вашему образу жизни. После контроля необходимых анализов и контроля результата операции с помощью УЗИ, Вы будете выписаны с подробными рекомендациями в письменной форме.
Что делать дальше?
При выписке Вам будет назначен день контрольного осмотра с необходимыми обследованиями. Дальнейшая тактика по результатам осмотра
У бессимптомных больных с подозрением на наличие стеноза сонных артерий рекомендуется выполнение уль.

Врач-сердечно-сосудистый хирург, первая квалификационная категория по специальности «сердечно-сосудистая хирургия»
Сергей Теребинов – хирург от Бога. (это знаю не я один) Мне 65 лет, оперировал Вячеславович в 2016 году, три шунта вмонтировал. Он же и…
Хочу выразить огромную благодарность Сергею Вячеславовичу Теребинову – хирургу «золотые руки». Мне 60 лет, оперировал он меня в июле 2021 года,…
О ЦЕНТРЕ
УСЛУГИ
- Адреса и телефоны
- Адреса и телефоны
- Адреса и телефоны
Сайт носит информационный характер. Не является публичной офертой.
Всю необходимую информацию уточняйте в регистратуре.
Операция на сонных артериях – каротидная эндартерэктомия
Операция на сонных артериях – каротидная эндартерэктомия
Атеросклероз сонных артерий как причина инсульта
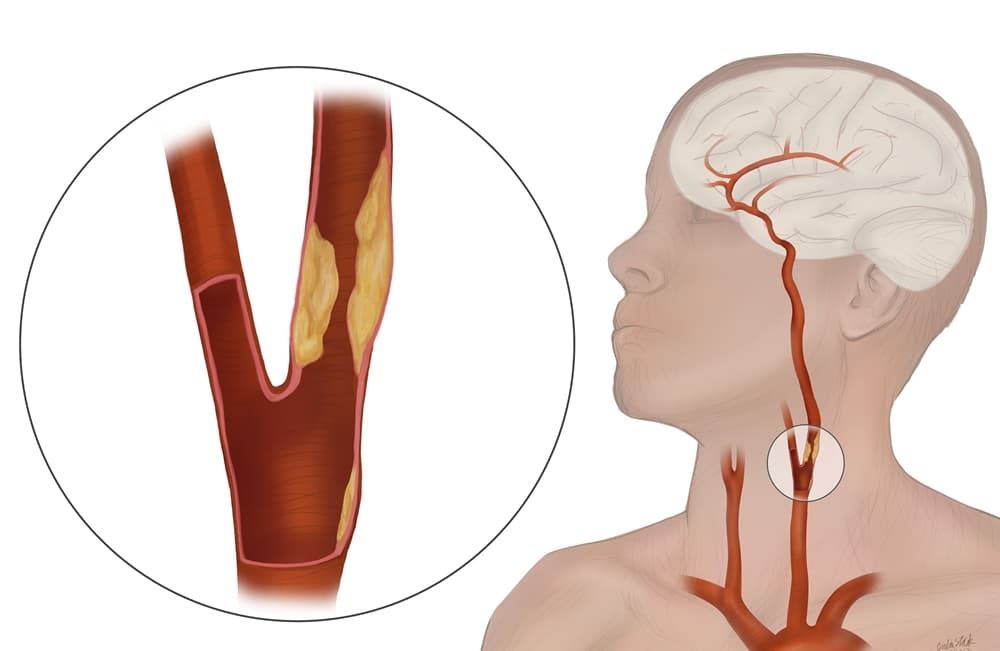
Атеросклероз — поражение артерий, при котором на внутренней их стенке появляются плотные разрастания (атеросклеротические бляшки), которые сужают просвет артерии и ухудшают кровоток по ней. Заболевание обычно развивается после 40 лет, особенно у пациентов с высоким уровнем холестерина в крови, а также у курильщиков. Сонные артерии не являются исключением. При развитии атеросклероза в них также появляются бляшки, просвет сосуда сужается (это называется стенозом), и при стенозе более 60% высок риск развития такого грозного осложнения, как инсульт.
При атеросклерозе сонных артерий и повышении артериального давления бляшки могут отрываться от стенки сосуда и с потоком крови попадать в мозговые сосуды. При закупорке крупных сосудов прекращается кровоснабжение определенного участка мозга и развивается ишемический инсульт. При закупорке мелких сосудов происходит микроинсульт (его еще называют транзиторной ишемической атакой).
При небольших, менее 50% просвета сосуда, стенозах возможно проведение консервативной терапии, направленной на понижение уровня холестерина в крови, улучшение мозгового кровообращения, улучшение обменных процессов в мозговой ткани. При более значительных стенозах, а особенно при наличии неврологической симптоматики, консервативной терапии недостаточно, и, чтобы избежать инсульта, требуется хирургическое лечение — каротидная эндартерэктомия или эндоваскулярные вмешательства.
Каротидная эндартерэктомия
Каротидная эндартерэктомия – это операция, при которой удаляется внутренняя оболочка артерии вместе с атеросклеротическими бляшками. Кровоток по сосуду полностью восстанавливается, что служит надежной профилактикой инсульта.
Показания к операции
Данное вмешательство показано пациентам со стенозом просвета сонной артерии 60 — 70% и более.
Стоимость
Цена каротидной эндартерэктомии 40 000 рублей (включая нахождение в стационаре, предоперационное обследование в стационаре и др.).
Обследование перед каротидной эндартерэктомией
Перед госпитализацией пациенту нужно иметь при себе следующие результаты лабораторных и инструментальных обследований:
- Клинический анализ крови
- Общий анализ мочи
- Биохимия крови (АСТ, АЛТ, билирубин общий, билирубин прямой, мочевина, креатинин, общий белок)
- Анализ крови на гепатиты В, С, ВИЧ, сифилис.
- Рентген грудной клетки или флюорография
- ЭКГ
- Уже в стационаре перед операцией пациенту выполняют:
- Дуплексное ультразвуковое ангиосканирование
- Компьютерную томографию головного мозга
- Ангиографию
Эти обследования помогают выяснить, насколько сужен просвет сосуда, размер и локализацию атеросклеротических бляшек, скоростные характеристики кровотока по сонным артериям, особенности мозгового кровотока.
Осложнения
Наиболее серьезным осложнением операции является инсульт, но частота его не превышает 3%. Риск развития инсульта немного выше у пациентов, у которых он уже был ранее. Но если операцию не делать, то вероятность развития инсульта несравнимо больше — до 80% в течение ближайших 2 — 3 лет.
Техника проведения каротидной эндартерэктомии
По своей сути операция представляет собой удаление атеросклеротической бляшки из сонной артерии.
Операцию в Москве делают под местным обезболиванием, но возможен и наркоз. Предпочтительнее местная анестезия при которой бывает меньше осложнений, а реабилитация проходит быстрее.
При операции производится небольшой разрез артерии с «выскабливанием» ее внутренней стенки вместе с атеросклеротическими бляшками. На стенку сосуда накладывают шов, кровоток восстанавливается. В некоторых случаях требуется замещение поврежденной стенки сосуда, которое выполняется из фрагмента вены, взятой у пациента.
Некоторые моменты операции показаны на фото ниже:
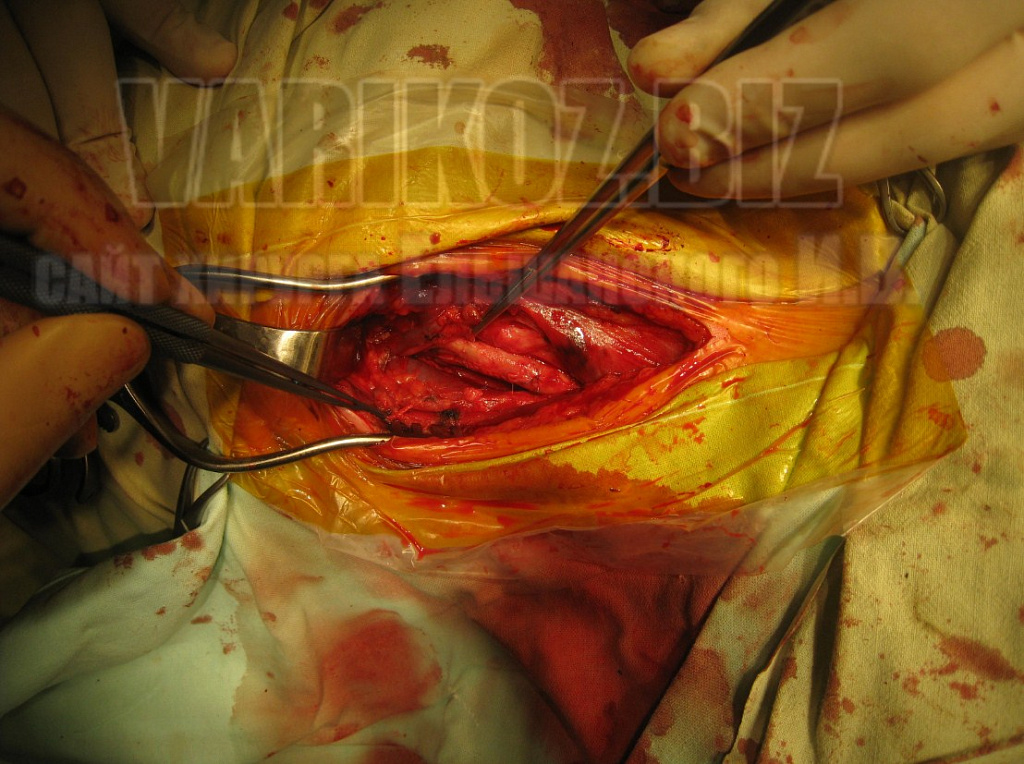
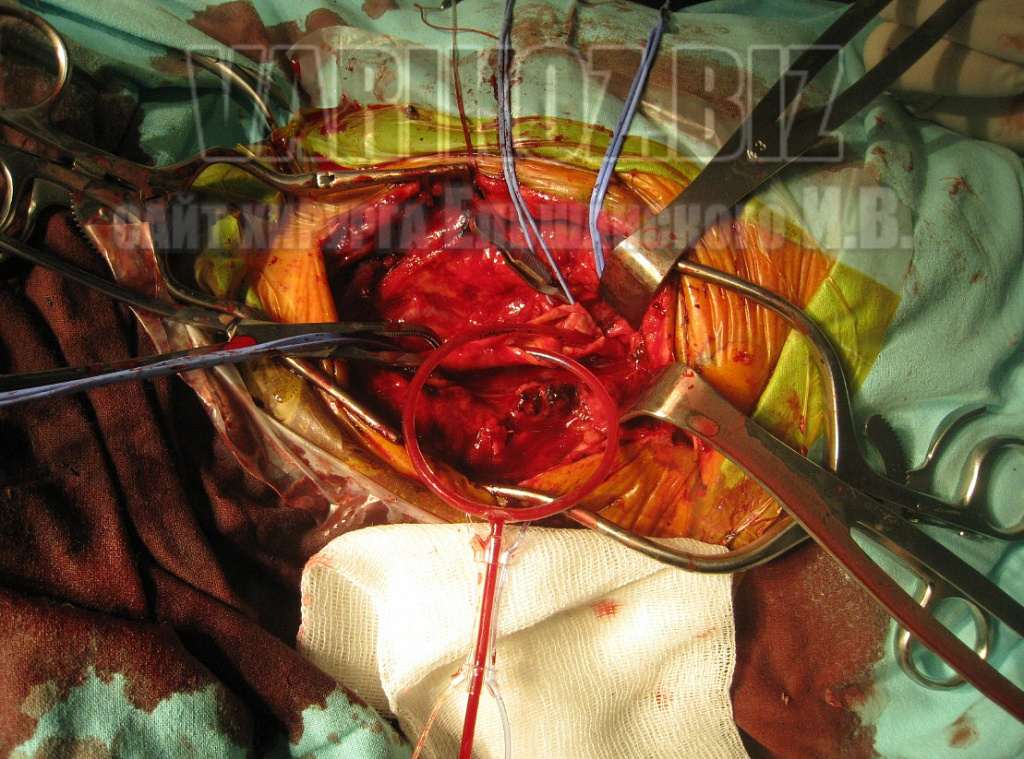
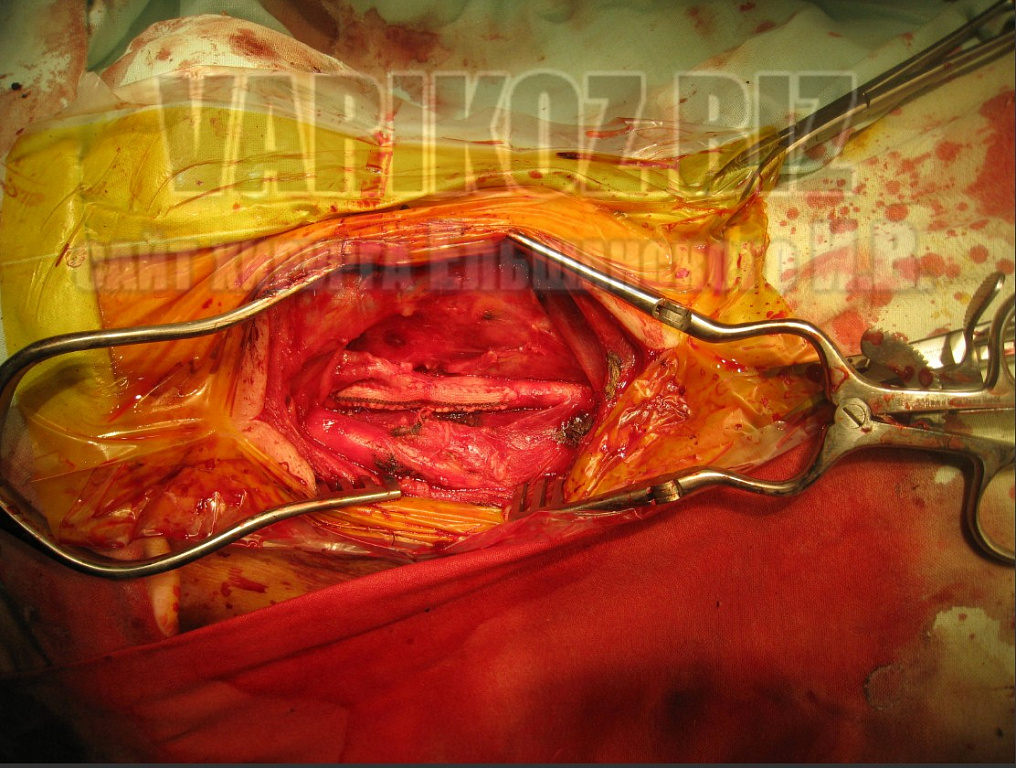
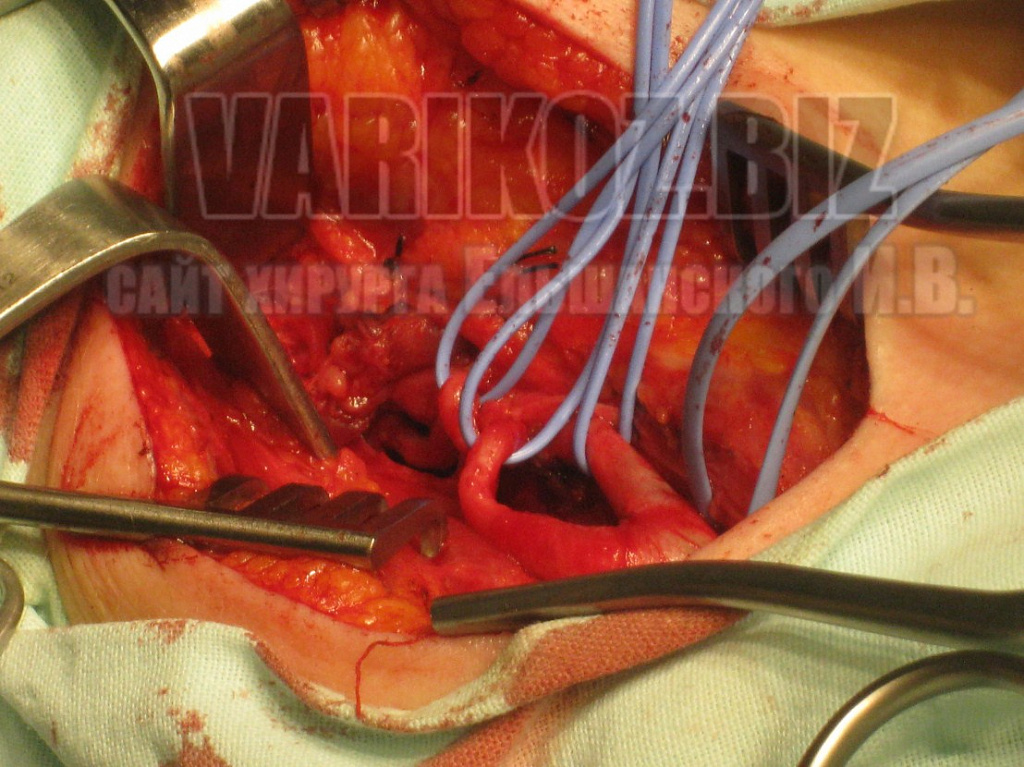
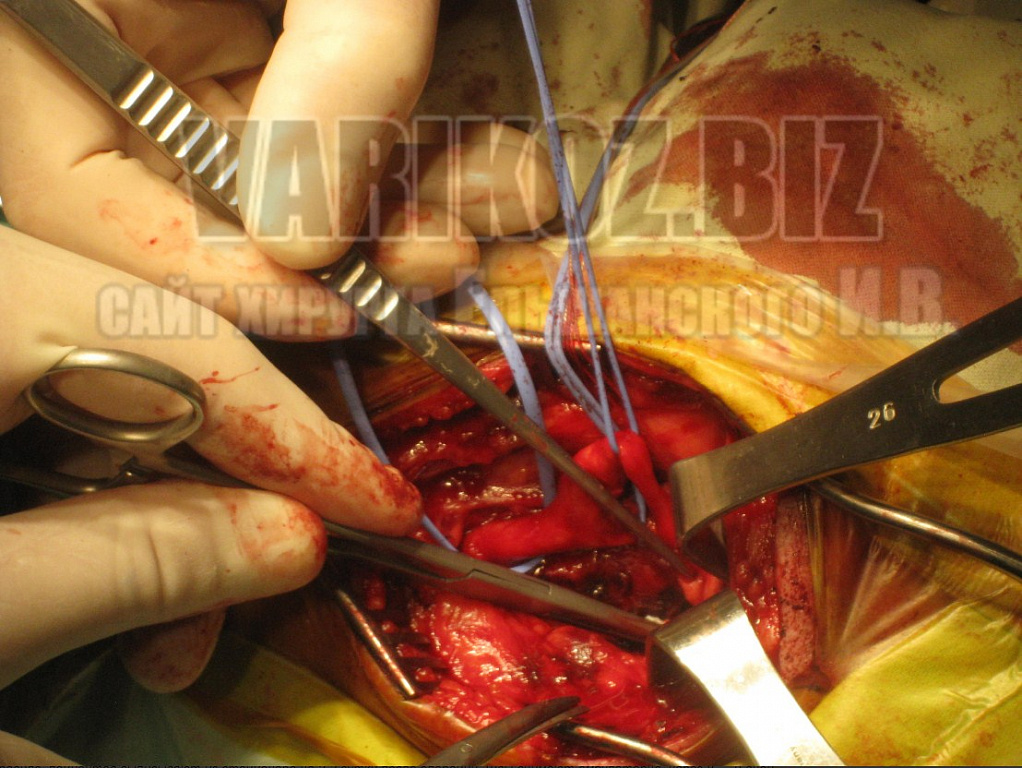
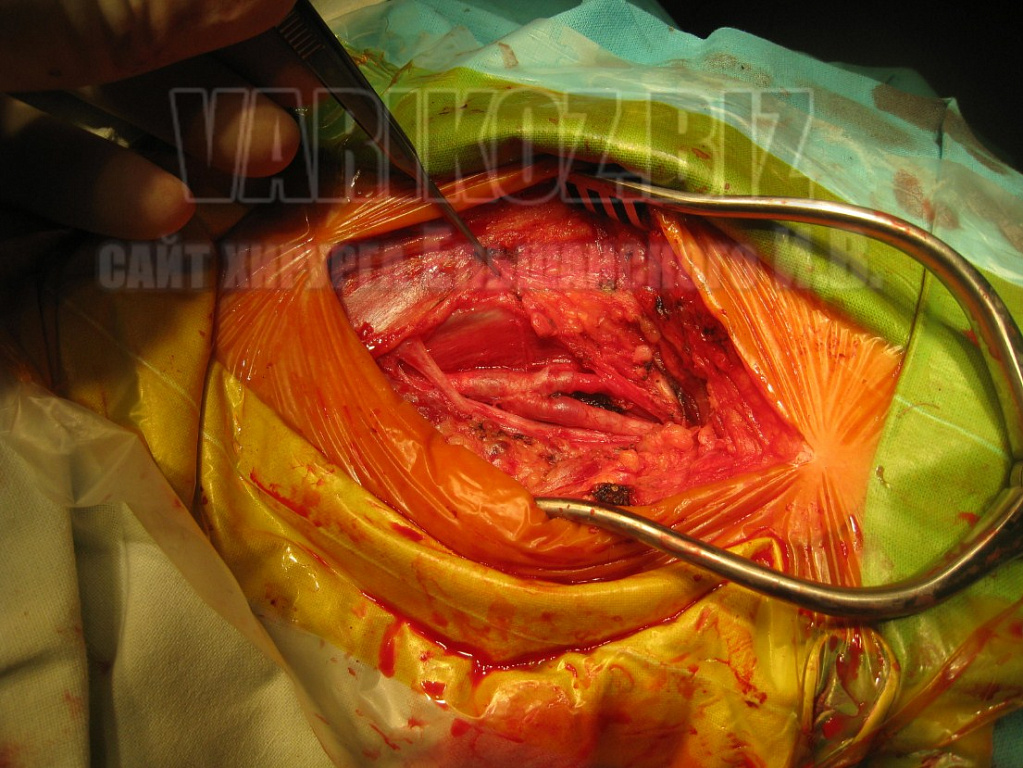
Реабилитация после операции
Как правило, пациентов выписывают из стационара на 2-3 сутки после операции. Швы снимают амбулаторно, через 8 — 9 дней после вмешательства, после чего пациента наблюдает невропатолог.
Эндоваскулярные вмешательства на сонных артериях
К таким манипуляциям относят баллонную ангиоплатику и стентирование. При баллонной ангиопластике просвет сосуда расширяют изнутри с помощью специального катетера, вводимого через подключичную артерию. При стентировании в просвет сосуда в зоне стеноза ставят специальный металлический стент, который расширяет просвет сосуда и не дает ему сужаться.
Данные вмешательства применяют у пациентов с тяжелой сопутствующей патологией, которым невозможно провести стандартную каротидную эндартерэктомию. Это связано с тем, что при баллонной ангиопластике высок риск разрыва сосуда, а при стентировании срок службы стента обычно составляет не более 5 лет, после чего требуется более сложная операция.
Каротидная эндартерэктомия

Инсульт считается одной из самых опасных патологий, связанных с сердечно-сосудистой деятельностью. Острое нарушение кровоснабжения головного мозга сопровождается гибелью нейронов и нарушением функций центральной нервной системой. Тем не менее экстренная каротидная эндартерэктомия может уменьшить объем повреждений в головном мозге. Это оперативное вмешательство проводится для возобновления кровоснабжения головного мозга. Перед лечением атеросклероза рекомендуется узнать как можно больше о такой процедуре, как каротидная эндартерэктомия: отзывы, стоимость и эффективность.
Что это за операция?
В хирургии каротидной эндартерэктомией называют оперативное вмешательство, направленное на восстановление кровотока в сонной артерии при атеросклеротических изменениях сосуда. Такая операция предотвращает дальнейшее развитие стеноза общей сонной или внутренней сонной артерии. Для этого хирурги удаляют образовавшиеся в сосуде жировые бляшки.
Клеткам головного мозга требуется постоянный приток крови для работы. Это объясняется тем, что нейроны не способны хранить достаточное количество глюкозы и кислорода для автономного существования. Так, крупные артерии шеи постоянно доставляют кровь к тканям головного мозга. Сужение сонной артерии, кровоснабжающей нейроны, может спровоцировать ишемию и даже смерть клеток. Как правило, это атеросклеротическое сужение сосуда, вызванное нарушением липидного баланса крови.
Жировые бляшки обычно формируются на стенке сонной артерии в области разделения на внутреннюю и внешнюю ветви. Постепенный рост бляшки сужает просвет сосуда и уменьшает кровоток. Такие процессы обуславливают прогрессирующую ишемию головного мозга. Еще более опасным осложнением является отрыв бляшки от стенки сосуда и полное закупоривание ветви сонной артерии, в результате чего возникает ишемический инсульт.
Эффективная операция, каротидная эндартерэктомия ежегодно спасает десятки тысяч пациентов. Удаление бляшки и восстановление кровотока может быть выполнено превентивно для профилактики ишемической болезни головного мозга или инсульта. К сожалению, атеросклеротические изменения в сонной артерии могут не проявляться никакими симптомами, поэтому не всегда удается вовремя устранить такой опасный дефект.
Показания к операции
Каротидная эндартерэктомия может быть проведена как в экстренном, так и в плановом порядке. Основным показанием к такому оперативному вмешательству является сужение просвета сонной артерии и уменьшение кровенаполнения тканей головного мозга. Это состояние может быть обусловлено разными патологиями.
- Атеросклеротическая болезнь – отложение жировых бляшек на внутренней стенке сосудов. Как правило, эта патология возникает из-за избытка жирной пищи в рационе, ожирения, высокого кровяного давления и сидячего образа жизни. В норме в крови должен быть соблюден баланс между липопротеидами высокой плотности (полезным холестерином) и липопротеидами низкой плотности (вредным холестерином). Нарушение этого баланса и влияние дополнительных негативных факторов обуславливает рост бляшек в сосудах и гемодинамические нарушения.
- Ишемический инсульт – резкое прекращение кровоснабжения тканей головного мозга. Основной причиной такого состояния является тромбоз. Так, например, атеросклеротический нарост может оторваться от стенки, мигрировать в область сосуда меньшего диаметра и вызвать полную закупорку. При этом каротидная эндартерэктомия является основным методом предотвращения инсульта.
- Хроническая ишемия головного мозга – неполное прекращение кровоснабжения нейронов мозга, формирующееся из-за постепенного сужения сонной артерии. Причина состояния может быть связана с атеросклерозом, анатомическим дефектом артерий или нарушением регуляции сосудистого тонуса. Болезнь может прогрессировать в течение нескольких лет.
Пациенты, которым требуется каротидная эндартерэктомия, часто обращаются к врачам со следующими жалобами:
- Головокружение и головная боль.
- Различные степени нарушения сознания.
- Тревога и бессонница.
- Слабость.
- Нарушение зрения.
- Изменение мимики лица.
- Частичный паралич мышц.
- Нарушение речи.
- Когнитивные расстройства.
- Изменение походки.
К важным критериям, определяющим необходимость оперативного вмешательства, относят сердечную недостаточность, высокое кровяное давление, перенесенный инсульт и значительное сужение сонной артерии. Каротидная эндартерэктомия может быть проведена только после определения места сужения.
Предварительная диагностика
Перед проведением оперативного вмешательства требуется консультация невролога, кардиолога и нейрохирурга. Врачи узнают жалобы пациента, изучают анамнез на предмет факторов риска атеросклероза и проводят физическое обследование. Во время осмотра врачи зачастую выявляют признаки перенесенного инсульта или хронической ишемии головного мозга: нарушение интеллекта, несвязную речь, ухудшение остроты зрения, тугоухость и изменение рефлексов. Наличие сахарного диабета, артериальной гипертензии и заболеваний сердца в анамнезе также важно для постановки диагноза.
Каротидная эндартерэктомия назначается только после инструментально-лабораторного подтверждения наличия бляшек в сонной артерии, препятствующих адекватному кровоснабжению головного мозга. Для этого проводят следующие исследования:
- Лабораторный анализ крови на липидный профиль для выявления высокой концентрации липопротеидов низкой плотности.
- Ультразвуковое исследование сонной артерии – визуализация сосудов с помощью высокочастотных звуковых волн. Врач направляет волны в область сосудов с помощью датчиков и получает изображение на мониторе. Такое исследование позволяет оценить степень сужение артерий, а также определить особенности кровотока.
- Компьютерная томография – метод сканирования, используемый для получения изображений органов в высоком разрешении. Для получения снимков применяется рентгеновское излучение. Предварительное введение контрастных веществ позволяет определить место сужения и степень нарушения кровотока.
- Магнитно-резонансная томография – процедура сканирования, позволяющая получать трехмерные изображения разных анатомических структур. В таком исследовании задействовано сильное магнитное поле.
- Электрокардиография – регистрация биоэлектрической активности сердца. Для этого на тело пациента помещают специальные датчики, соединенные с устройством записи кардиограммы. По результатам теста можно судить о первопричинах нарушения кровотока.
- Артериография – визуальное исследование ветвей сонной артерии, недоступных при обычном рентгенографическом методе. МРТ-ангиография является наиболее эффективным способом поиска места сужения. Предварительно в сосуды вводят красящие вещества через катетер.

Высокая точность предварительной диагностики увеличивает эффективность оперативного вмешательства. Также перечисленные исследования проводятся и после каротидной эндартерэктомии для оценки результатов хирургии.
Метод проведения операции
Хирургическая коррекция сонной артерии может осуществляться в течение нескольких часов. Пациенту предварительно вводят успокоительное средство. Операция чаще всего проводится под общим наркозом. В редких случаях используется местное обезболивание в области шеи.
Этапы проведения операции:
- Антисептическая обработка области оперативного вмешательства.
- Разрез шеи в области прохождения сонной артерии.
- Выделение сосуда и наложение зажима для временной остановки кровотока. Головной мозг при этом кровоснабжается сонной артерией с другой стороны. В редких случаях требуется искусственное внедрение обходного кровотока.
- Разрез пораженной артерии и удаление жировой бляшки.
- Пластика артерии с использованием искусственных материалов при необходимости.
- Восстановление целостности сосуда и наложение шва.
- Наложение повязки.
Непосредственное очищение внутренней оболочки сонной артерии может быть проведено разными методами. Так, эверсионная каротидная эндартерэктомия предполагает выворачивание кровеносного сосуда наизнанку для более тщательного устранения бляшек.
Противопоказания к операции
Хирургическая коррекция атеросклеротических изменений в сонной артерии будет противопоказана в следующих случаях:
- Полная внутренняя непроходимость сонной артерии.
- Непереносимость наркоза.
- Возраст больше 85 лет.
- Застойная сердечная недостаточность в терминальной стадии.
- Недавно перенесенный инфаркт миокарда.
- Тяжелые заболевания легких и почек.
- Окклюзия противоположной сонной артерии.
- Наличие трахеостомы.
Выполнение операции в этом случае чревато опасными осложнениями и даже смертью пациента.
Восстановление
Период восстановления после коррекции сонной артерии может занимать от нескольких месяцев до года. Перед выпиской врач должен убедиться в отсутствии кровотечений. Полная адаптация кровотока к новым условиям происходит уже в первые часы после вмешательства.
Для профилактики образования сгустков крови после операции врач может назначить антикоагулянты. Для ускорения полного восстановления могут потребоваться профилактические мероприятия. Пациенту необходимо периодически проходить обследования для оценки кровотока в сонных артериях.
Важно понимать, что каротидная эндартерэктомия, стоимость которой может быть значительной, не потребуется при правильном образе жизни. Отказ от жирной пищи и вредных привычек, контроль массы тела и лечение первичных заболеваний являются основными методы профилактики атеросклероза.
Ближайшие результаты различных способов эверсионных каротидных эндартерэктомий
Введение. Острые нарушения мозгового кровообращения (ОНМК) остаются современной медико-социальной проблемой. В настоящее время каротидная эндартерэктомия (КЭАЭ) является самым эффективным способом предотвращения ишемического инсульта (ИИ) у больных определенных групп. Эффективность КЭАЭ в профилактике ИИ по сравнению с консервативным лечением доказана несколькими многоцентровыми рандоминизированными исследованиями: NASCET, ECST, ACAS [2,3,4,5]. В настоящее время в мировой ангиохирургической практике лечения атеросклероза сонных артерий (СА) лидирующее место завоевывают методики классической каротидной эндартерэктомии с пластикой заплатой и эверсионной КЭАЭ (ЭКЭАЭ) [8]. По данным некоторых исследователей ЭКЭАЭ является методом реконструкции СА, которая связана с меньшим риском развития рестенозов, окклюзий СА и ИИ послеоперационном периоде [6,7]. Сторонники ЭКЭАЭ указывают на ее преимущества: сохранение ангиоархитектоники СА, адекватная коррекция кровотока без использования инородного материала, снижение риска возникновения турбуленции кровотока, оптимальные условия гемодинамики [3]. В арсенале хирурга имеются несколько способов выполнения данного вида реконструкции: Kieny R., De Bakey М.E., Chevalie J. Способ De Bakey М.E. применим только при очень коротких бляшках ВСА и в настоящее время имеет только историческую ценность. Способ Chevalie J. имеет те же недостатки, что и предыдущий, но используется при лучшей визуализации области бифуркации. Этот способ более трудоемкий и увеличивает время пережатия СА. Недостатками способа Kieny R. является частая необходимость дополнительной эндартерэктомии из общей сонной артерии (ОСА), которая приводит к образованию «порога» и частичному отслоению интимы проксимальнее зоны эндартерэктомии, что является причиной турбуленции кровотока и адгезии тромбоцитов, увеличивает время пережатия СА. А без проведения эндартерэктомии из ОСА повышается риск развития тромбозов и окклюзий внутренней сонной артерии (ВСА) [1]. Основной задачей современной ангиохирургии является разработка способа реконструкции, задачей которого является дальнейшее улучшение результатов данной операции. В настоящее время нами предложен новый модифицированный способ ЭКЭАЭ [1].
Цель. Изучить результаты нового способа реконструкции сонных артерий и показать его безопастность.
Материалы и методы. Проведен ретроспективный анализ историй болезни 142 пациентов, которым была выполнена ЭКЭАЭ по поводу атеросклеторического поражения СА. Оперативные вмешательства выполнены в отделении сосудистой хирургии Городской клинической больницы №13 за период с 2009 по 2014 г. Все больные поступили в отделение в плановом порядке. Показаниями к КЭАЭ в нашем исследовании для симптомных пациентов служила степень стеноза ВСА более 60%, при наличии нестабильной бляшки – более 50%. В случае асимптомного поражения ВСА операцию выполняли при стенозе ВСА на 70% и более. Все больные были разделены на две группы. В первую группу вошли 60 пациентов, которым была выполнена ЭКЭАЭ по оригинальному способу [8].
Этот способ является дальнейшим совершенствованием ЭКЭАЭ. Данный способ выполняется следующим образом. Производится разрез кожи, подкожной клетчатки и m. platysma вдоль m. sternocleidomastoideus. Выделяется бифуркация ОСА, начальный отдел наружной сонной артерией (НСА) с a. thyroidea superior и ВСА. Затем осторожной пальпацией ВСА в области бифуркации устанавливается границы бляшки. Далее скальпелем отсекается ВСА от зоны бифуркации с широким захватом передней и боковых стенок ОСА в пределах неизмененной артерии с оставлением узкой полоски задней стенки ОСА около 3-5 мм в виде мостика (рис. 1).
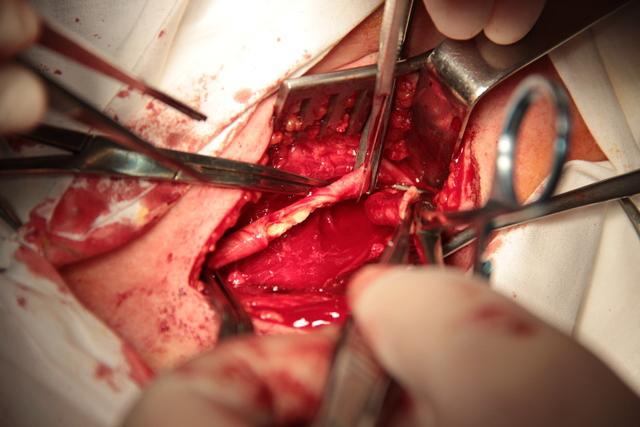
Рис 1. Отсечение a. carotis interna от a. carotis communis с широким захватом (интраоперационное фото).
Затем производится эверсия отсеченной ВСА с удалением бляшки (рис. 2). Таким образом, одновременно освобождается от бляшки и ВСА, и ОСА. При необходимости выполнения эндартерэктомии из НСА лопаточкой для эндартерэктомии отслаивается интимальную оболочку по середине «мостика» задней стенки ОСА. В некоторых случаях для увеличения возможности эверсии ВСА рассекается на 5-6 мм в краниальном направлении.
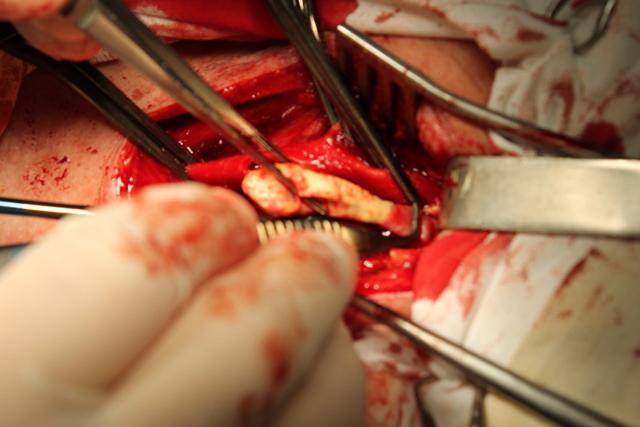
Рис. 2. Эверсия a. carotis interna с отделением бляшки длинной 4,5 см (интраоперационное фото).
После тщательной ревизии внутренней поверхности сосуда и удаления флотирующих остатков интимы и бляшки в дальнейшем начинается наложение анастомоза (рис. 3).
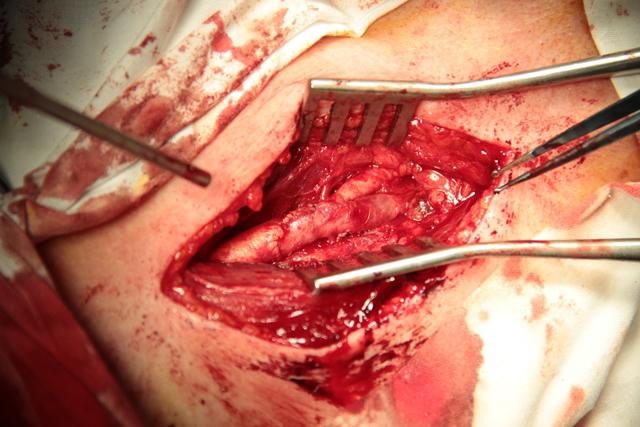
Рис. 3. Окончательный вид анастомоза между a. carotis interna и a. carotis communis.
Предлагаемый способ имеет ряд преимуществ:
- Возможность одномоментного удаления бляшки, переходящей на ОСА, без необходимости отдельной эндартерэктомии из ОСА,
- Отсутствует «порог», неминуемо возникающий при эндартерэктомии из ОСА. Если выполняется эндартерэктомия из задней стенки ОСА, «порог» нивелируется швами анастомоза вследствие близкого расположения рядов швов медиальной и латеральной губ анастомоза,
- Возможность эндартерэктомии при пролонгированной бляшках (>2,5 см, рис. 2),
- Формирование широкого анастомоза.
Во вторую группу вошли 82 пациента, которым была выполнена ЭКЭАЭ по способу Kieny R. В группу сравнения была выбран этот способ, так как он в настоящее время является самым распространенным способом реконструкции сонных артерий [1-4].
В предоперационном периоде всем пациентам проводилось стандартное обследование: лабораторное исследование крови и мочи, системы гемостаза, электрокардиографию, рентгенография грудной клетки, УЗДС брахиоцефальных артерий (БЦА), рентгенконтрастная ангиография (РКА) (рис. 4), мультиспиральная компьтерно-томографическая ангиография (МСКТ-ангиография) БЦА. Степень стеноза ВСА рассчитывали согласно рекомендациям NASCET.
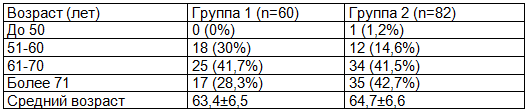
Распределение пациентов по полу и возрасту представлено в табл. 1, 2.
Таблица 1. Распределение пациентов по полу
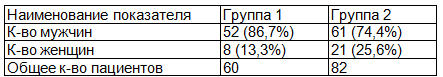
Таблица 2. Сравнительный анализ распределения пациентов по возрасту в исследуемых группах
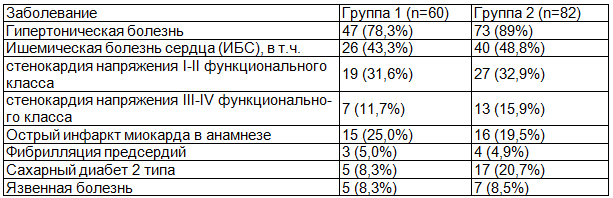
Проводилась оценка сопутствующей патологии, что представлено в табл. 3.
Таблица 3. Оценка сопутствующей патологии
Проводилась оценка неврологической симптоматики пациентов (по Покровскому А.В.), что представлено в табл. 4.
Таблица 4. Сравнительный анализ пациентов по неврологической симптоматике

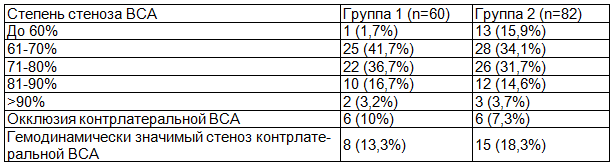
Распределение пациентов по степени стеноза ВСА, представлено в табл. 5.
Таблица 5. Распределение пациентов по степени стеноза внутренней сонной артерии
На операции во время пережатия СА с целью защиты головного мозга использовали управляемую артериальную гипертензию, системную гепаринизацию, внутривенное введение глиатилина или церебролизина, фармакологическую депрессию мозга фентанилом и тиопенталом. Уровень мозгового кровотока оценивали церебральной оксиметрией, ТКДГ (транскраниальной допплерографией) и ЭЭГ (электроэнцефалографией). Все пациенты в послеоперационном периоде в течение 24 часов находились на лечении в отделении реанимации и интенсивной терапии. При неосложненном течении послеоперационного периода пациенты переводились для дальнейшего лечения в отделение.
Результаты. Летальность в первой группе составило 1,7% (один пациент умер от геморрагического инсульта). Нелетальный ИИ на стороне операции был зафиксирован у одного пациента (1,7%). Инфаркт миокарда был зарегистрирован у одного пациента (1,7%). Преходящее нарушение мозгового кровообращения по типу ТИА с полным регрессом неврологической симптоматики в течение 24 часов от начала заболевания было зарегистрировано у одного (1,7%) пациента. Повреждение черепно-мозговых нервов (ЧМН) было зафиксировано у одного больного (1,7%). В данном случае произошло повреждение возвратного гортанного нерва (ветвь блуждающего нерва). Послеоперационные гематомы шеи были зафиксированы у трех пациентов (5%), что потребовало проведения повторного оперативного вмешательства. Протяженность эндартерэктомии в данной группе была 3-3,5 см. Койко-день в данной группе пациентов составил от 10 до 43 (в среднем 21,3±5,5).
Госпитальная летальность во второй группе составило 3,7 %- трое пациентов скончались от ИИ на стороне операции. Нелетальный ИИ на стороне операции развился у одного больного (1,2%). Преходящие нарушения мозгового кровообращения по типу ТИА зафиксированы у двоих пациентов (2,4%). Неврологическая симптоматика у них регрессировала в течение 24 часов от начала симптомов. Повреждение ЧМН было диагностировано у троих (3,7%) больных. В одном случае произошло повреждение возвратного гортанного нерва, в двух лицевого нерва. Послеоперационная гематома шеи была зафиксирована у одного пациента (1,2%), что потребовало проведение повторного оперативного вмешательства. Протяженность эндартерэктомии в данной группе была 1,5-2 см. Койко-день в данной группе составил от 9 до 44 (в среднем 20,8±7,4).
Обсуждение. Полученные результаты подвергались статистической обработке. Обработка полученных данных производилась на персональном компьютере на базе операционной системы Windows XP с использованием прикладных программ Statistica 6.0. Для сравнительного анализа клинических показателей в номинативной шкале измерения использовали многофункциональный непараметрический критерий Фишера.
Одним из самым важных моментов КЭАЭ служит адекватность и полнота эндартерэктомии. Основным преимуществом нашего способа является возможность одномоментного удаления бляшки, переходящей на ОСА, без отдельного проведения эндартерэктомии из ОСА. Ведь нерадикальная эндартерэктомия в послеоперационном периоде может явиться причиной эмболии и ОНМК [2]. Данный способ позволит провести радикальную эндартерэктомию. Также этот способ, возможно, применить при пролонгированных бляшках (> 2,5 см) (рис. 2), что является противопоказанием к другим способам ЭКЭАЭ [2, 3].
По данным некоторых авторов, в послеоперационном периоде одной из причин развития рестеноза является интимальная гиперплазия, которая развивается непосредственно в зоне линии швов и обусловлена реакцией на механическое повреждение и инородный материал [3, 8]. При предложенном нами способе происходит формирование широкого анастомоза, что предотвращает сужение просвета артерий и снижает риск развития окклюзий, тромбозов и рестенозов ВСА.
При новом способе ЭКЭАЭ происходит формирование луковицы ВСА физиологических размеров, тогда как в других способах реконструкции не всегда есть возможность сформировать луковицу прежних размеров (рис. 3). В отдаленном послеоперационном периоде это может стать причиной развития турбуленции кровотока и рестеноза ВСА.
Для оценки качества и эффективности выполнения КЭАЭ Покровский А.В. предлагает использовать суммарный показатель «инсульт + летальность от инсульта», и он в ближайшем послеоперационном периоде не должен превышать 5% [2,3]. Указанный показатель в первой группе составил 3,4%, а во второй группе был близок к «потолку» и составил 4,9% (p>0,05). Летальность в первой группе составила 1,7%, во второй 3,7% (p>0,05). ИИ реже встречался в первой группе – 1,7 % против 4,9% (p>0,05). В отношении преходящих нарушений мозгового кровообращения по типу ТИА: чаще они возникали во второй группе – 2,4% против 1,7% (p>0,05). Таким образом, говоря о результатах ЭКЭАЭ выполненных по оригинальному способу и Kieny R., с позиции статистической достоверности не влияет на непосредственные исходы операций. По результатам в ближайшем послеоперационном периоде эти способы сопоставимы между собой. Следовательно, предложенный нами способ реваскуляризации головного мозга имеет более широкие показания к его применению и является безопастным. Для полной оценки эффективности данного способа реконструкции необходимо изучение его отдаленных результатов. В данном направлении мы проводим наше исследование.
Каротидная эндартерэктомия (удаление бляшек из сонных артерий)
Каротидная эндартерэктомия – хирургическая операция по удалению бляшек в сонной артерии, используемая для уменьшения риска инсульта. Лечение атеросклеротической бляшки на стенках сосудов сонных артерий невозможно с помощью лекарственных препаратов, так как она представляет собой плотное каменистое образование и не способна раствориться.
При атеросклерозе бляшки в сонных артериях разрастаются на развилке (каротидной бифуркации), где общая сонная делится на внутреннюю и наружную сонную. Бляшка постепенно может сузить просвет сосуда, это состояние, которое называется стенозом.
Разрыв бляшки может привести к образованию тромба в сосуде. Часть образовавшегося тромба может отрываться и перемещаться по просвету в мозг, где блокирует кровообращение, и приводит к гибели мозговой ткани – ишемическому инсульту.
Иногда стеноз каротидной бифуркации вызывает временные симптомы нарушений мозгового кровообращения, которые называются транзиторной ишемической атакой. ТИА являются признаком высокого риска развития полноценного ишемического инсульта и требуют активного внимания сосудистого хирурга.
Даже если атеросклеротическая бляшка не вызывает симптомов, пациент со стенозом находится в зоне высокого риска развития ишемического инсульта. По результатам проведённых исследований решено, что сужение каротидной бифуркации на 70% и более, является состоянием угрожающим развитием инсульта и требует эндартерэктомии или стентирования.
 Преимущества эверсионной каротидной эндартерэктомии в Инновационном сосудистом центре
Преимущества эверсионной каротидной эндартерэктомии в Инновационном сосудистом центре
Сосудистые хирурги нашего центра обладают большим успешным опытом каротидных эндартерэктомий под местной анестезией. В нашей клинике применяется именно такой метод обезболивания, так как сохранение сознания является залогом успеха безопасной операции на каротидной бифуркации.
На основании пробы с временным пережатием сонной артерии у пациента в сознании мы определяем необходимость применения временного внутрипросветного шунта во время каротидной эндартерэктомии.
В нашей клинике сонные артерии всегда обследуются на протяжении, так как иногда атеросклеротические бляшки могут располагаться на нескольких уровнях и устранение только одной из них может спровоцировать тромбоз. По этой же причине мы иногда применяем гибридное вмешательство — удаление атеросклеротической бляшки из каротидной бифуркации (каротидная эндартерэктомия) и ангиопластика со стентированием внутримозгового отдела артерии. Стоимость каротидной эндартерэктомии доступна большинству пациентов, а с 2019 года наша клиника имеет возможность выполнять эту операцию по ОМС бесплатно для пациентов.
Обезболивание при операции
В предоперационной, пациенту устанавливается мочевой катетер, внутривенный катетер, подключается монитор для контроля ЭКГ во время операции.
В нашей клинике для каротидной эндартерэктомии чаще всего применяется местная анестезия с помощью слабого раствора лидокаина, но при обязательном контроле анестезиолога. Местная анестезия имеет огромные преимущества перед наркозом в плане профилактики мозговых осложнений. Местная анестезия обеспечивает хорошее обезболивание на все время операции.
Пациент в сознании является лучшим неврологическим монитором. Для безопасности каротидной эндартерэктомии необходимо понять, как головной мозг реагирует на временное пережатие сонной артерии. Для этого мы и используем местную анестезию. После выделения каротидной бифуркации мы её временно пережимаем, но поддерживаем контакт с пациентом, даём ему ряд заданий. Если пациент хорошо понимает и выполняет задания, то мы выполняем операцию без использования временного шунта. Если мы замечаем, что пациент начинает “уплывать”, то используем специальную трубочку, для выполнения операции под временным шунтом. По этой трубочке кровоток идёт во время пережатия.
Как проходит операция
После проведения анестезии проводится разрез длиной 5-10 см по внутреннему краю грудино-ключично-сосцевидной мышцы. Внутренние, общие и наружные сонные артерии выделяются из окружающих тканей и поднимаются на держалки.
В ходе проведения операции мы проводим пробу с временным пережатием просвета в течение 3 минут. Пациента просят посчитать до 100, пожать руку, пошевелить ногой. Если признаков недостаточности кровообращения в головном мозге не наблюдается, то вскрываем сосуд и проводим эндартерэктомию. В обратном случае в просвет устанавливается специальный временный шунт.
После артериотомии проводится эндартерэктомия – удаление атеросклеротической бляшки. Метод удаления может быть различным. При продольном разрезе атеросклеротическая бляшка отслаивается от наружной стенки сосуда. При эверсионной технике внутренняя сонная артерия пересекается поперёк, после чего выворачивается, а твёрдая бляшка отходит от стенки и отрывается. После удаления атеросклеротической бляшки сосуды сшиваются. После продольного рассечения для расширения просвета сосуда необходимо вшить в разрез специальную заплату, а при эверсионной методике эндартерэктомии заплата не требуется.
После запуска реконструированной артерии обязательно проводится ультразвуковой контроль кровотока. После этого рана на шее закрывается швами после устранения всех возможных кровотечений. Кожа закрывается рассасывающимся швом, который не нужно будет снимать . Дополнительно, для контроля кровотечения, устанавливается дренажная трубочка с грушей, которая удаляется на следующий день.
Возможные осложнения
Эверсионная каротидная эндартерэктомия в нашей клинике является безопасным вмешательством. Серьёзные осложнения в послеоперационном периоде мы отмечали только у 0,5% пациентов. После операции иногда случаются следующие осложнения:
- Инсульт во время или после операции – развивается по различным причинам. Чаще всего это может быть тромбоз реконструированной артерии или эмболия (перенос кусочка бляшки) в мозговые сосуды. Пациент должен внимательно наблюдаться в раннем послеоперационном периоде, чтобы заметить неврологические проблемы как можно раньше и принять меры. Частота этих осложнений в нашей клинике составила 0,5%.
- Кровотечения из зоны операции – потенциально опасны для жизни, так как гематома может сдавить трахею и вызвать удушье. Установка дренажа позволяет вовремя заподозрить это осложнение и принять меры.
- Повреждение подъязычного или возвратного нерва – следствие неаккуратной техники в ходе операции. Это осложнение проявляется потерей голоса или отклонением языка и затруднением в приёме пищи и разговоре. В нашей практике не встречалось.
Прогноз в послеоперационном периоде
После успешного оперативного вмешательства риск инсульта снижается в 5-7 раз. Проходимость сонной артерии остаётся удовлетворительной у большинства пациентов на протяжении многих лет. Для профилактики тромботических осложнений назначают препараты разжижающие кровь (плавикс, аспирин), препараты для снижения уровня холестерина в крови, изменение характера питания и образа жизни. Однако у некоторых пациентов может развиться повторное сужение в зоне эндартерэктомии – рестеноз. Для своевременной диагностики рестеноза мы обследуем наших пациентов на УЗИ каждый год, а при выявлении рестеноза назначаем МСКТ сосудов шеи и головы. Выявление рестеноза внутренней сонной артерии заставляет хирурга предложить повторное вмешательство. Чаще всего для коррекции подобной патологии мы используем эндоваскулярное вмешательство без разрезов – баллонную ангиопластику и стентирование. Эффект от такого лечения сохраняется надолго.
Эверсионная каротидная эндартерэктомия
Одним из способов устранения стеноза внутренней сонной артерии является операция эверсионной каротидной эндартерэктомии.
Причины появления бляшек в сонных артериях
Формирование холестериновых бляшек в сонных артериях это одна из форм системного атеросклероза, редко встречающаяся изолировано. Как правило, атеросклероз брахиоцефальных артерий (брахио – плечо, цефалис – голова (греч.)), к которым относятся сонные артерии, сочетается с атеросклерозом аорты, коронарных артерий, артерий нижних конечностей.
Атеросклероз – хроническое заболевание артерий эластического и мышечно-эластического типа, возникающее вследствие нарушения липидного обмена и сопровождающееся отложением холестерина и некоторых фракций липопротеидов в интиме сосудов. Отложения формируются в виде атероматозных бляшек. Последующее разрастание в них соединительной ткани (склероз), и кальционоз стенки сосуда приводят к деформации и сужению просвета вплоть до облитерации (закупорки). Невозможно назвать одну единственную причину, приводящую к атеросклеротической перестройке стенки артерии и формированию атеросклеротических бляшек.
Большинство исследователей согласны с тем фактом, что в основе атеросклероза лежит нарушение обмена жиров (точнее эфиров холестерина) на уровне генетической предрасположенности. Известны заболевания семейной гиперхолестеринемии (СГ). Это заболевание, вызванное снижением скорости удаления липопротеинов низкой плотности (ЛНП) из кровотока вследствие мутаций в гене специфического рецептора ЛНП. Семейная гиперхолестеринемия, является наиболее распространенным генетическим заболеванием вследствие мутации одного гена (моногенное заболевание). Современное медицинское научное сообщество, на основании многочисленных исследований, считает главными пусковыми механизмами прогрессирования атеросклероза (увеличение размера и количества бляшек) факторы риска.
Факторы риска
- курение (наиболее опасный фактор);
- гиперлипопротеинемия (общий холестерин > 5 ммоль/л, ЛПНП > 3 ммоль/л, ЛП(a) > 50 мг/дл);
- артериальная гипертензия (повышенное артериальное давление)(систолическое АД > 140 мм рт.ст. диастолическое АД > 90 мм рт.ст.);
- сахарный диабет;
- ожирение;
- гиподинамия (малоподвижный образ жизни).
Без проведения коррекции факторов риска, при наличии предрасположенности к атеросклерозу, в стенках артерий постепенно нарастают холестериновые отложения. Для клинических проявлений атеросклероза необходимо сужение любой крупной артерии более чем на 50%. Именно на этой стадии чаще всего и происходит обращение пациентов за медицинской помощью. Бляшки в сонных артериях чаще всего расположены в шейном сегменте артерии, на небольшом протяжении. Ключевым моментом в определении степени серъезности поражения внутренней сонной артерии является процент сужения (стеноза) ее просвета, по отношению к нормальному просвету, расположенному за бляшкой. Проведенными многочисленными исследованиями доказано, что стеноз внутренней сонной артерии более чем на 70% повышает риски развития ишемического инсульта в 5 раз, по сравнению с меньшей степенью стенозирования. Головной мозг получает основное кровоснабжение от двух внутренних сонных и двух позвоночных артерий. Стеноз артерии более чем на 70 % приводит к изменению локальных параметров кровотока – их можно сравнить с потоком речной воды в местах сужения русла – бурление, завихрения, хаотичные удары крови в стенку сосуда приводят к микротромбообразованию, травматизации стенки сосуда, разрушению нестабильных бляшек и отрыву ее частиц. Свободно расположенные в кровотоке частицы бляшек и тромбов называются эмболами. Следуя по кровотоку, эмбол застревает в более мелких ветвях, расположенных в головном мозге, вызывая ишемию участков головного мозга и приводя к его гибели.
Симптомы атеросклеротических бляшек в сонной артерии
Наличие атеросклеротических бляшек в сосудах, питающих головной мозг, часто трудно заподозрить, т.к. жалобы разнообразны и непостоянны. К тому же, для появления четкой симптоматики должны иметь место выраженные сужения артерий. Заподозрить наличие атеросклероза сонных артерий необходимо при наличии факторов риска, а также заболеваний сердца и сосудов нижних конечностей. В настоящее время основными симптомами считают наличие малых и больших ишемических инсультов, а также общемозговые симптомы.
Транзиторные ишемические атаки (ТИА) возникают при отрыве мелких фрагментов атеросклеротической бляшки и попадании их в небольшие сосуды головного мозга, вызывая гибель мозга на малом участке. При этом возможны преходящие параличи рук и/или ног (от нескольких минут до нескольких часов), нарушения речи, преходящая или резко возникшая слепота на один глаз, снижение памяти, головокружения, обмороки. Наличие ТИА серьёзный признак высокого риска развития тяжелого инсульта в ближайшее время и требует незамедлительного обращения за медицинской помощью.
Острое нарушение мозгового кровообращения по ишемическому типу (ОНМК) – последствие острой закупорки крупной ветви внутренней сонной артерии, которое привело и гибели нейронов и потере головным мозгом части функций. В трети всех случаев инсульт приводит к гибели человека. В большинстве всех случаев тяжелая инвалидизация после инсульта навсегда изменяет жизнь человека и его родственников.
Хроническая недостаточность мозгового кровообращения – снижение поступления крови в головной мозг из за сужения артерий, заставляющее клетки головного мозга находиться в постоянном напряжении всех внутриклеточных систем и межклеточных связей. Симтомы неспецифичны, это могут быть шум в голове, головокружения, мелькание «мушек» перед глазами, шаткость при ходьбе и др.
Операция по удалению бляшек из внутренней сонной артерии (эверсионная каротидная эндартерэктомия)
К сожалению, пока не существует лекарств, способных «растворить» или ликвидировать бляшки в сосудах. Современные препараты могут лишь приостановить рост атеросклеротических бляшек и уменьшить вероятность образования тромбов. Основным и единственным эффективным методом лечения сужений артерий является операция. Многочисленные исследования, объединявшие много стран, неоспоримо доказали эффективность профилактических хирургических методов в предупреждении инсульта. Важно понимать, что хирургическое вмешательство выполняется при наличии строгих показаний к операции, и не заменяет собой лечение системного атеросклероза.
Одним из способов устранения стеноза внутренней сонной артерии является операция эверсионной каротидной эндартерэктомии.
- Под наиболее безопасной анестезией (как правило, это проводниковая анестезия местным анестетиком) на шее в области сонной артерии производится небольшой разрез (4-6 см).
- Под трехкратным увеличением, при помощи специальных инструментов артерии отделяются от окружающих структур (нервы, вены).
- Производится проверка устойчивости головного мозга ко временному пережатию сонной артерии при помощи нескольких методик. Если есть малейшее подозрение, что мозг не сможет перенести пережатие сонной артерии – устанавливается специальный временный шунт, обеспечивающий кровоснабжение бассейна оперируемой артерии. Артерии пережимаются.
- Внутренняя сонная артерия рассекается поперечно и наружный слой артерии выворачивается с бляшки подобно снятию чулка с ноги, после чего атеросклеротическая бляшка извлекается из сосуда вместе с внутренним слоем.
- Тщательно удаляются все свободно лежащие в просвете сосуда остатки бляшки и наружный слой артерии возвращается в прежнее положение.
- Целостность сосуда восстанавливается непрерывным швом. Нити, используемые для швов, тоньше 1/10 мм, не рассасывающиеся.
- После завершения наложения шва из артерии выпускается воздух и кровоток восстанавливается. После проверки швов на герметичность и отсутствии источников кровотечения производится послойное ушивание раны косметическим швом.
На протяжении всей операции пациент остается в сознании, обязательно поддерживается речевой и зрительный контакт. Продолжительность всей операции 1-2 часа, в послеоперационном периоде длительного наблюдения и лечения в отделении реанимации не требуется. Периоперационный протокол в нашем учреждении позволяет выписывать пациентов на следующий день после операции, что благоприятно сказывается на ранней реабилитации и препятствует появлению инфекционных осложнений.
Как получить услугу эверсионной каротидной эндартерэктомии (удаление бляшек сонной артерии)
Показания к хирургическому лечению атеросклероза внутренних сонных артерий определяет врач сердечно-сосудистый хирург, однако, для успешного выполнения операции и минимизации риска осложнений, необходимо слаженное взаимодействие невролога, кардиолога, анестезиолога. В нашем учреждении работает именно такая команда профессионалов, готовых помочь каждому пациенту в борьбе с сердечно-сосудистыми заболеваниями. Записавшись на прием к сердечно-сосудистому хирургу клиники вы получите исчерпывающую информацию о методах современной диагностики и лечения заболеваний сонных артерий, определите необходимость и сроки хирургического вмешательства. Применяемые современные технологии, опыт наших специалистов помогут в избавлении от сужения сонных артерий, профилактике инсультов и сохранении активной и полноценной жизни.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.

 Преимущества эверсионной каротидной эндартерэктомии в Инновационном сосудистом центре
Преимущества эверсионной каротидной эндартерэктомии в Инновационном сосудистом центре
