Маленькие красные точки на теле: что это такое?
Появление на кожных покровах различной сыпи чаще всего является сигналом о наличии сбоев в работе внутренних органов или инфицированием вирусными заболеваниями. Однако многие задаются вопросом: маленькие красные точки на теле — что это такое и как предотвратить появление такого дефекта.

Маленькие красные точки на теле — что это такое?
Проявляться такие точки могут абсолютно в любом участке тела. Внешне имеют вид небольших пятнышек красного цвета. Зависимо от причин, которые вызвали появление такого вида сыпи, могут отличаться по размеру, структуре и расположения на теле.
Также при возникновении такого дефекта человек может ощущать симптомы зуда или жжения, однако некоторые заболевания могут проявляться такими симптомами, при этом человек не ощущает абсолютно никакого дискомфорта.
Красные родинки как точки
Появление на коже небольших пятен, которые внешне напоминают капельки крови, называется ангиома или красные родинки. Возникают такие дефекты в результате повышенной ломкости кровеносных сосудов, которые стенками срастаются между собой и образуют небольшую опухоль, заполненную кровью.
Очень часто вокруг таких родинок можно наблюдать небольшую сосудистую сетку. Такие образования не доставляют человеку каких-либо неприятных ощущений.
Причинами таких красных точек может выступать повреждение кожных покровов механическим способом, например, во время бритья или ушибов.

Маленькие точки чешутся — что делать?
При образовании точек, которые чешутся, необходимо обратиться к дерматологу для проведения необходимого вида обследования. Так как возникать такие точки могут в результате инфицирования различными кожными болезнями, которые имеют свойство вызывать зуд и отечность.
Самостоятельное лечение таких дефектов опасно возникновением негативных последствий. Для случаев если такие виды сыпи возникли в результате аллергической реакции, необходимо использовать антигистаминные средства и устранить возможный аллерген.
Причины появления на коже маленьких красных точек
Появление дефекта на коже в виде небольших пятен может быть вызвано большим количеством причин. Наиболее часто это аллергические реакции или заболевания внутренних органов, также частой причиной таких симптомов выступают недостаточное количество витаминов и минералов.
Стрессы и неврозы
Проявление красных точек на коже причинами, которых выступают длительные стрессовые ситуации, является распространённым явлением.
Причины таких симптомов заключаются в следующих особенностях:
- стресс снижает защитные свойства иммунной системы, что проявляется различными кожными высыпаниями;
- у человека имеется генетическая предрасположенность к такой реакции на неврозы;
- чрезмерный уровень чувствительности к стрессовым ситуациям, что проявляется в виде красных точек на коже.
Повреждения кожи
Небольшие повреждения кожных покровов может провоцировать образование сыпи. Возникать такие повреждения могут в результате трения об одежду, другие твердые предметы, бритье, и т д. Чаще всего такие воздействия на кожу проявляются в виде мелкой сыпи красного цвета.
Хрупкость сосудистой стенки
Недостаточное количество витаминов очень часто приводит к отсутствию эластичности стенок кровеносных сосудов. В результате происходит образование небольших гематом, что приводит к появлению пятен красного цвета на коже.
Аллергия
Влияние на кожные покровы аллергенов может провоцировать образование мелкой сыпи. Возникать такая сыпь может в месте непосредственного контакта с аллергеном или по всему телу. Чаще всего человек ощущает зуд, отечность, кашель и слезоточивость.
Для устранения такого вида дефекта необходимо выяснить тип аллергена и устранить его. Для снятия неприятных симптомов применяются специальные антигистаминные препараты.
Гемангиома
Образования доброкачественного типа в области размещения кровеносных сосудов называется гемангиома.
Причины возникновения такого вида опухоли может быть различные, наиболее часто встречаемые это:
- генетическая предрасположенность;
- влияние факторов окружающей среды;
- прием длительное время лекарственных препаратов;
- недостаточное количество витаминов и минералов.
Корь, краснуха, ветрянка
Образование сыпи на коже в результате возникновения данных инфекционных заболеваний имеет отличительные особенности от других типов кожных высыпаний.
При инфекционных болезнях, таких как ветрянка, краснуха, корь следует отметить образование высыпаний следующего типа:
- Ветрянка – появляется образование небольшого размера, которое содержит прозрачную жидкость. При повреждении волдыря на коже появляется небольшая рана. Человек ощущает симптомы зуда и жжения. При ветрянке сыпь сопровождается высокой температурой и общей слабостью.
- Краснуха – болезнь проявляется в виде мелких пятен в большом количестве. Чаще всего проявляются в области рук и постепенно распространяются по всему телу. Сыпь сопровождается слабым зудом и высокой температурой.
- Корь – симптомы вирусного заболевания проявляется в форме пятен красного цвета, которые имеют жидкое содержимое. Чаще всего первые признаки болезни возникают в ротовой полости, постепенно переходит на область лица и тела. Такой вид сыпи сопровождается высокой температурой, кашлем, слабостью в мышцах, заложенностью носа.
Болезни печени
При поражении печени красные пятна возникают резко без видимых предпосылок. Образуются такие красные пятна чаще всего в области рук и груди. Такие симптомы могут означать воспалительный процесс в печени, а также высокий уровень токсических соединений в организме.
Чаще всего такие высыпания не доставляют человеку неприятных симптомов. Визуально данные образования имеют вид точек с небольшими разветвлениями, размер сыпи не более нескольких миллиметров, чаще всего сыпь имеет багровый или малиновый окрас.
Венерические заболевания
Проявляться красные пятна могут при заражении сифилисом. При этом симптомы на коже проявляются на вторичной стадии развития. Чаще всего такие пятна проявляются в большом количестве и не вызывают неприятных симптомов. Через некоторое время пятна могут исчезать самостоятельно на длительное время. Появляются на коже после исчезновения основного плотного образования, который называется шанкр.
Ревматические заболевания
При поражении суставов на коже человека могут возникать красные образования небольших размеров. Чаще всего возникают они на конечностях и в области лица, однако в некоторых случаях сыпь проявляться может на любом участке тела.
Внешне высыпания имеют небольшой размер и яркий красный цвет. При использовании хондропротекторов, как правило, симптомы такого типа исчезают. В некоторых случаях высыпания сопровождаются незначительной отечностью в области возникновения.
Опасны ли мелкие красные точки на теле?
При проявлении таких точек без неприятных симптомов опасности нет никакой. Чаще всего такие точки исчезают самостоятельно через короткое время, без необходимости применять какое — либо лечение.
Однако необходимо помнить, что любое проявление таких пятен свидетельствует о наличии сбоев в работе организма, поэтому рекомендовано обратиться в медицинское учреждение для выявления причины дискомфорта.
Когда необходимо обратиться к врачу?

Срочно посетить больницу при образовании красных точек на теле необходимо:
- если точки появилась на всех участках тела, либо она быстро увеличивается в размерах;
- в случае если сыпь сопровождается зудом и высокой температурой;
- при наличии гнойных примесей в образованиях;
- если с образований выделяется специфическая жидкость;
- если таким видом заболевания заразились все члены семьи.
Методы лечения маленьких красных точек на коже
При возникновении мелких пятен лечение назначается зависимо от причины, которая способствовала развитию дискомфорта.
Чаще всего применяются следующие способы:
- Медикаментозное лечение — назначается для снятия неприятных симптомов и блокирования дальнейшего развития заболевания. Тип препаратов зависит от вида проблемы.
- Местная терапия – применения препаратов для наружного нанесения, позволяет снизить неприятные симптомы зуда и жжения. Средства могут быть гормонального и негормонального типа.
- Кабинетные процедуры используются для случаев, когда обычные методы лечения оказываются недействительными. Применяются такие методики чаще всего для красных родинок и опухолей кровеносных сосудов. Удаление таких дефектов может производиться методом хирургического вмешательства; лазерной терапией, криодеструкции, радиоволновым удалением дефекта.
- Соблюдение специального питания, которое подразумевает устранение вредных продуктов и возможных аллергенов.
Меры профилактики
Для снижения риска образования точек необходимо соблюдать следующие методы профилактики:
- соблюдать правильное питание с содержанием всех необходимых минералов и витаминов;
- избегать контакта с аллергенами;
- своевременно лечить заболевания внутренних органов;
- избегать длительного пребывания под прямыми солнечными лучами;
- снизить использование скрабов для предотвращения образования повреждения кожи.
В случае появления точек необходимо регулярно следить за ними, для предотвращения резкого увеличения количества и размеров сыпи.
Красные точки на коже могут иметь неприятный внешний вид и вызывать у человека большое количество неприятных симптомов. Правильное и своевременное лечение позволяет быстро устранить дискомфорт и снизить вероятность повторного обострения болезни.
В случае если заболевание быстро прогрессирует, необходимо срочно обратиться в медицинское учреждение для обследования и исключения риска проявления осложнений.
Красные пятна на теле у ребенка
Каждого родителя напугают красные пятна на теле у ребенка, а особенно те, которые сопровождаются высокой температурой, зудом и другими симптомами. Самые вероятные причины появления – аллергия или реакция кожи на укусы вредителей. Однако есть еще ряд факторов, способных спровоцировать недуг. Необходимо знать, как выглядит сыпь при разных патологиях и чем помочь малышу.
Классификация пятен и вероятные причины их появления
Специалисты делят морфологические признаки сыпи на первичные и вторичные. Данная мера позволяет быстро установить точный диагноз и подобрать эффективную схему лечения. Виды высыпаний на коже, относящиеся к первичным признакам:
- Пятнышки. Как правило, это маленькие круглые покраснения на дерме, не отличающиеся по структуре от здоровых участков. Могут не сопровождаться зудом, но чаще чешутся и шелушатся.
- Волдыри. Высыпания на спине и других частях тела с отечностью, полые внутри. Доставляют ребенку дискомфорт, однако после заживания не оставляют рубцов.
- Пузырьки. Маленькие упругие образования, которые появляются на разных частях тела. Особенности пузырьков на коже – наличие жидкости внутри, зуд и жжение.
- Пустулы (гнойнички). Напоминают внешне пузыри, но внутри наполнены гноем. Если вскрыть пустулу, то после выздоровления останется заметный след.
- Папулы. Твердые или мягкие воспаления на коже тела, иногда сливаются в больше бляшки. Часто дети их расчесывают и заносят инфекцию.
- Бугорки. Плотное и довольно большое образование в глубоких слоях дермы (напоминает подкожный прыщ), характеризуется разными оттенками и болью при нажатии. Выдавить или вскрывать невозможно, прикосновения приносят сильный дискомфорт.
Наиболее вероятные причины развития высыпаний у новорожденных и детей старше:
- аллергия, вызванная продуктами питания, бытовой химией, пыльцой растений, пылью, шерстью животных;
- укусы насекомых и реакция организма на их яд;
- инфекционные патологии, в число которых входит вирус герпеса, корь, скарлатина, краснуха;
- кожные заболевания – это разные виды лишая, дерматит на лице у грудничка и другое.
Существует очень много причин распространения сыпи по всему телу или на отдельных частях. Обратить внимание надо на место, где красные пятна на теле появляются. Например, аллергическая сыпь у детей на порошок чаще локализуется на спине, руках или ногах, а на пищу – на лице, груди и спине. Инфекционные высыпания покрывают обширные области, порой даже заметны красные точки в горле.

Аллергическая реакция
Негативная реакция на какой-либо раздражитель часто беспокоит младенцев. Введение прикорма, грудное молоко, стиральный порошок, холод или жара – все это может вызвать красные пятна на теле у грудничка. Ее подразделяют на несколько видов: реакция на продукты питания, дерматит, крапивница, токсидермия и фотодерматоз.
Пищевая аллергия
Пищевая аллергия возникает намного чаще остальных. Большинство продуктов в магазине включает в состав опасные вещества (красители, ароматизаторы). Они вредны даже для взрослых людей, не говоря уже о неокрепшем детском организме. Аллергические высыпания на коже также могут возникнуть у грудничка, если мама не соблюдает специальную диету. Специалисты рекомендуют правильно питаться и как можно позже переходить на искусственное вскармливание.
К высокоаллергенным продуктам относят яйца, шоколад, мед, мандарины, апельсины и лимоны, грибы, клубнику, смородину. Однако у одного ребенка такая пища хорошо усваивается, а у другого легко провоцирует диатез на лице. Поспособствовать этому может наличие хронических и вирусных заболеваний, а также дисбактериоз кишечника и слабый иммунитет.
Дерматит
Недуг относят к дерматологической аллергии, при которой ребенка беспокоят шелушащиеся пятна на теле, болевой синдром и зуд. Если запустить болезнь, то аллергия на руках в виде красных пятен превращается в большие пузыри, переходящие на все тело. Они со временем увеличиваются в размерах, лопаются, оставляют после себя мокнущие язвы и нагноения.
Крапивница
Бляшки сильно чешутся, покрывают большую часть, нередко сливаются в большие очаги. Основные причины аллергических пятен на теле у ребенка: медикаменты, продукты питания, паразиты в организме, косметика, ювелирные изделий или материалы, из которых изготовлена одежда. Врачи говорят, что у малышей в возрасте до 6 месяцев недуг почти не встречается. Однако чем взрослее ребенок, тем выше вероятность развития болезни.
Крапивница обладает способностью переходить в хроническую форму и беспокоить периодически на протяжении всей жизни, поэтому ее важно лечить. Кроме того, хронический тип часто сопровождает людей с желудочно-кишечными заболеваниями и лейкозом.
Фотодерматоз
Один из самых редких видов аллергической реакции, возникающей на солнечный свет. По мнению специалистов, страдают заболеванием дети до трех лет. Вызывают красные выпуклые пятна на теле такие факторы, как:
- вирусные инфекции;
- наследственность к аллергии;
- наличие хронических заболеваний;
- длительный прием антибиотиков.
Проявляет аллергия на теле в виде розоватых бляшек через некоторое время после выхода на солнце. Помимо этого ребенок страдает от слезотечения, отечности лица или других открытых участков тела.
Токсидермия или токсикодермия
Наиболее тяжелый вид аллергии по всему телу у ребенка, вызывающий воспалительные процессы на кожных покровах и слизистых оболочках. Токсидермия включает несколько типов, но чаще бывает пищевой и медикаментозной. Симптоматика напрямую зависит от степени тяжести и длительности контакта с раздражителем.
Обычно сначала появляется сильный зуд и красные пятна на теле, затем на чешущихся местах образуются папулы. Отмечаются признаки общей интоксикации организма: высокая температура и сыпь, тошнота или рвота, слабость, озноб. В тяжелых случаях развивается отек Квинке, который может привести к летальному исходу.
Укусы насекомых
Практически всегда укусы разных насекомых (осы, комары, блохи, клещи) сопровождаются пятнышками. В первые минуты или часы после контакта с вредителем волдыри на теле у ребенка чешутся и болят, но постепенно все неприятные симптомы пропадают. Отличие от аллергии – единичные покраснения на коже только в тех местах, куда укусило насекомое.
Какой вид лечения Вы предпочитаете?
Если известно точно, что чадо укусил комар или пчела, то обращаться к врачу нет необходимости. Как правило, все неприятные симптомы пропадут в течение суток, можно смазать красное круглое пятно на теле мазью от укусов. В случае развития признаков аллергической реакции (воспаление, затрудненное дыхание, отек гортани или лица) следует немедленно обратиться за медицинской помощью.
Инфекционные патологии
Вызвать красные прыщики и блямбы на теле может множество заболеваний. Самыми распространенными считаются ветряная оспа, корь и краснуха. Однако возможно развитие более редких болезней, поэтому при обнаружении высыпаний на коже в виде пузырьков обязательно нужна консультация врача.
Ветряная оспа
Детская болезнь с высыпаниями на коже, большая часть населения переносит ветрянку еще в дошкольном возрасте. Тело заболевшего покрывается красными пятнышками, которые далее превращаются в волдыри. Малыша беспокоит повышенная температура, слабость, тошнота и зуд. Нередко к симптомам прибавляется покраснение горла и нарушения в работе ЖКТ. Начинается болезнь с сыпи на щеках, между пальцами и подмышечных впадин, затем переходит на все тело.
Вирусная сыпь передается при контакте с зараженным человеком, опасным он остается до 5 суток. Через некоторое время после инфицирования появляются признаки простуды (повышенная температура, насморк, кашель, слезотечение), но в скором времени образуются большие красные пятна на теле. Они характеризуются неправильной формой, локализуются почти на всех частях тела сразу, шелушатся и приобретают коричневатый оттенок.

Скарлатина
Красные шершавые пятна на коже у ребенка и боль в горле говорят о начале скарлатины. Заразиться можно воздушно-капельным или бытовым путем. Часто в детских садах случаются эпидемии, так как недуг передается через игрушки, посуду, одежду. В случае заболевания одного ребенка, рекомендуется строго соблюдать меры предосторожности и изолировать других малышей. Многих мам интересует: можно ли купать ребенка при скарлатине? В первые 5-7 дней от ванны следует воздержаться, лучше использовать влажные салфетки.
Краснуха
Обычно температура тела остается в пределах нормы или повышается до 37 градусов. Как и все инфекционные заболевания, краснуха быстро распространяется, поэтому необходима изоляция. Детские болезни очень похожи, поэтому не помешает ознакомиться с признаками. Именно по ним можно вовремя заметить недуг и обратиться к врачу.
| Признаки | Корь | Краснуха | Скарлатина |
| Первоначальная симптоматика | Интоксикация, которая усиливается в течение 2-3 суток, признаки простуды | Высыпания на теле, катаральные явления | Озноб, повышение температуры, интоксикация организма, признаки острого тонзиллита |
| Когда появляется сыпь | Не раньше 4 дня | В первый день заболеваний | На 1-2 сутки |
| Как выглядят высыпания | Крупные пятна, папулы | Небольшие красноватые пятнышки | Мелкие точки красного цвета |
Розеола
Высыпания на коже в виде красных пятен, характеризующиеся обязательным повышением температуры. Она постепенно снижается (держаться высокие показатели могут до 4 суток), но тело продолжают покрывать бляшки. Вызывает заболевание 6 тип вируса герпеса, требующий обязательной терапии.
Кожные патологии
Две самых часто беспокоящих кожных болезней малышей – это вирусный дерматоз и гнойное поражение дермы. Первый недуг диагностируют у детей 4-8 лет, причиной развития считают внутриклеточные вирусы. Образуются красные бляшки на теле, ребенок жалуется на слабость. Второе заболевание бывает разных видов: пиодермия, сухой лишай, пеленочный дерматит. Почти каждый из них начинается с легкого покраснения кожи, которое сменяется маленькими красными прыщиками с гноем.
Когда обращаться к доктору
Заметив красную сыпь на теле у ребенка, не нужно спешить идти самостоятельно в больницу. При подозрении на инфекционное заболевание необходимо вызвать врача на дом, чтобы не заразить окружающих людей в общественных местах. Срочно вызывать скорую помощь надо, если наблюдаются следующие симптомы:
- нарушенное дыхание, хрипы, боль в грудине;
- обморок, нарушения в речи или спутанное сознание;
- появление водянистых прыщиков на теле, которые приносят ребенку сильный дискомфорт;
- резкое повышение температуры, а также неэффективность жаропонижающих препаратов;
- анафилактический шок, при котором понижается артериальное давление, затрудняется дыхание, появляются признаки тяжелой аллергической реакции.
До прихода специалиста не следует обрабатывать чем-либо красные пятна на теле у ребенка, будь это успокаивающий крем, зеленка или йод. Такие меры смажут клиническую картину, а значит врач не сможет поставить правильный диагноз и сказать, чем лечить недуг.

Методы лечения
Терапия зависит от причины возникновения красной сыпи у ребенка. Обязательно нужно посетить педиатра, а при подозрении кожных патологий – дерматолога. Запрещается выдавливать, вскрывать или расчесывать маленькие красные точки на теле. Таким образом легко занести инфекцию, да и после ран останутся некрасивые следы. Малышам нельзя давать лекарства без назначения доктора, допустимо только использовать противоаллергические средства.
Против аллергии в виде красных шершавых пятен на теле у грудничка используют Фенистил, Тавегил, Кларитин, а также мазь Гистан. В запущенных случаях следует выбирать гормональные препараты: Элоком или Адвантан.
Красную сыпь на лице у ребенка после мороза можно устранить кремом Ла-Кри, который успокаивает и заживляет пораженный эпидермис. Противовоспалительным и восстанавливающим действием обладают такие крема, как Депантенол, Бепантен и Пантенол. Мелкую красную сыпь на дерме во время ветрянки рекомендуется смазывать зеленкой и цинковой мазью. Во всех остальных случаях необходима консультация врача и его наблюдение во время лечения медикаментами.
Меры предосторожности
Важно оградить малыша от провоцирующих красные точки на коже факторов: вредная пища, опасные насекомые, скопление людей, где можно заразиться серьезной инфекцией.
Высыпания на коже у детей – не редкость, однако закрывать глаза на красные точки нельзя. Причин для развития маленьких прыщиков на теле множество: от укуса комара до инфекционной патологии. Обязательно нужно записаться на прием к врачу или вызвать его на дом, если есть подозрение на болезнь, передающуюся воздушно-капельным путем. Самостоятельно выбирать схему лечения нельзя, многие заболевания имеют тяжелые последствия, поэтому терапия должна проходить под контролем специалиста.
Как красные пятна у детей на теле помогут распознать заболевание
Настоящим кошмаром для мам и пап становится «цветение» кожи у ребенка. В медицине красные пятна на теле у ребенка относятся к проявлениям экзантематозных инфекций, аллергических и других заболеваний. Родителям не нужно бояться высыпаний, а следует переживать по поводу причины их появления. Ребенок покрывается красными пятнами не просто так, а из-за реакции кожи на изменения внутри организма и в окружающей среде. Варьируется степень влияния таких высыпаний на состояние здоровья детей, отличаются их лечение и профилактика.

Кожа — индикатор процессов в организме и влияния внешних факторов
Высыпания или экзантемы на коже появляются при воспалении, которое сопровождается расширением сосудов, инфильтрацией в тканях. Среди элементов сыпи различают первичные и вторичные . Пятна, узелки, пузырьки и волдыри относятся к первой группе. Вторичными считаются чешуйки, корочки, трещины, эрозии, нарушения пигментации. Такие процессы в коже характерны для инфекционных и неинфекционных заболеваний, «запускающих» воспаление в дерме.
Признаки пятна как элемента сыпи:
- обычно не выступает над уровнем здоровой кожи;
- образуется на месте расширении сосудов;
- чаще всего имеет неправильную форму;
- диаметр варьируется от 0,5 до 2 см.
Сыпь в форме точек диаметром от 0,1 до 0,5 см называют « розеолой ». Например, при скарлатине. Для краснухи характерна мелкопятнистая сыпь с размером пятен от 0,5 до 1 см. При кори появляются крупные красные пятна на голове у ребенка диаметром 1–2 см. Характеристики сыпи, а именно форму и размеры элементов, их количество, цвет, локализацию, обязательно учитывают врачи, обследующие больного ребенка. Также учитывают, что пятна исчезают при надавливании на них, появляются вновь после прекращения давления. Если появились выпуклые опухоли кожи, то они не исчезают при надавливании.

Пятнисто-папулезная сыпь возвышается над уровнем эпидермиса. Если красные пятна не исчезают при растягивании кожи, то это геморрагии . Появление таких элементов связано с повреждением либо увеличением проницаемости стенок капилляров. Пятна сначала красного цвета, потом они желтеют. Самые мелкие геморрагии — петехии — не более 0,5 см в диаметре, более крупные — пурпура и экхимозы .
Врач, кандидат медицинских наук А.С. Боткина (Москва) в одной из своих публикаций в журнале «Практика педиатра» отмечает, что различные поражения кожи составляют 30% от всех обращений. Специалист в области здоровья детей напоминает, что наиболее существенные причины изменений кожного покрова — дерматологические проблемы и аллергия.
Особого внимания требует еще одна группа факторов, а именно инфекционные заболевания. Порой экзантема становится тем признаком микробной или вирусной инфекции, который позволяет в кратчайшие сроки поставить диагноз и своевременно начать лечение.
Шесть классических детских заболеваний
Педиатр на приеме обязательно расспросит о том, когда появилась сыпь, о наличии зуда. При осмотре горла ребенка могут быть обнаружены высыпания на слизистых. Например, мелкие пятна изнутри на щеках появляются у детей, больных корью. Симптом скарлатины — петехии на небе.
Когда у ребенка по телу пошли красные пятна, нельзя исключать вероятность заражения возбудителем одного из 6 классических детских инфекционных заболеваний:
- Корь.
- Скарлатина.
- Краснуха.
- Инфекционный мононуклеоз.
- Инфекционная эритема.
- Внезапная экзантема (детская розеола).
В медицинской литературе, особенно зарубежной, болезни так и называют по номерам: «первая», «вторая» и так далее до «шестой».
В развитых странах случаи этого заболевания немногочисленные, не принимают характер эпидемий. Для кори характерно появление ярко-красных пятен примерно через 5 дней от начала заболевания. Элементы имеют фестончатые края, склонны к слиянию. Одновременно слизистая неба покрывается розовыми точками. У ребенка отмечается лихорадка, воспаление горла.

Скарлатина
Точки и пятна ярко-розового цвета появляются уже на первый или второй день заболевания. Элементы сыпи располагаются на фоне покрасневшего кожного покрова, гуще в паховых складках, подмышками, на шее, по бокам туловища. Сыпь сохраняется около недели, после чего остаются шелушащиеся элементы.
Одновременно у ребенка появляются симптомы ангины, зев приобретает «пылающий» красный цвет, а носогубный треугольник остается бледным. Язык сначала обложен белым налетом, в следующие сутки очищается и напоминает ягоды малины. У современных детей скарлатина нередко протекает без повышения Т° тела.

Краснуха
Через один или два дня после начала заболевания появляются мелкие красные пятна на попе у ребенка, а также на лице, руках и ногах. Пятна бесследно исчезают в течение 2–3 дней. Покраснение горла, интоксикация слабо выражены, Т° тела субфебрильная. Характерно увеличение лимфоузлов на шее.
Инфекционный мононуклеоз
Возбудитель заболевания — вирус Эпштейна — Барр, тип-IV вируса герпеса человека (ВГЧ). Красные пятна и папулы возникают обычно у детей, которых лечат ампициллином. Другие симптомы инфекционного мононуклеоза: длительная лихорадка, воспаление и боль в горле, увеличение лимфатических узлов.
Инфекционная эритема
Одно из клинических проявлений парвовирусной инфекции (В19). В зарубежной медицинской литературе, преимущественно англоязычной, пятая болезнь нередко именуется синдромом «следов от пощечин». В русских изданиях можно встретить такие сравнения: «горящие» или «нашлепанные» щеки. Сначала появляются точки на лице, затем они увеличиваются и сливаются в большие красные пятна. Эти изменения могут сопровождаться зудом кожи.

Ребенок за два дня до появления сыпи ощущает недомогание, у него возникают лихорадка, тошнота, боль в горле (в 30–35% случаев). Возникают круглые розово-красные пятна на плечах, на спине и других частях тела. Сыпь на руках и на ногах появляется реже. Инфекция передается от больных только до покраснения лица.
Экзантема внезапная
Возбудитель шестой болезни или детской розеолы — ВГЧ VI–VII типа. Сухие розовые пятна размером до 5 мм становятся заметными к 3–5 дням болезни и бесследно исчезают через несколько суток. Локализация сыпи — преимущественно на шее и туловище, редко на лице и конечностях. Другие признаки болезни: резкое повышение Т° тела до фебрильных показателей, слабо выраженные симптомы общей интоксикации. Возможны судороги у ребенка. Специфическая терапия обычно не требуется, только симптоматическое лечение.
Пятнистая сыпь у детей
Красные пятна сигнализируют о проблемах со здоровьем, являются признаками нескольких десятков различных синдромов и болезней. Если сыпь носит аллергический характер, то порой достаточно принять антигистаминные препараты, воспользоваться мазями с глюкокортикоидами. Такое лечение неэффективно при инфекционных заболеваниях. Необходимо бороться с причиной высыпаний — микробами и вирусами.
Грипп
Заболевание начинается внезапно с резкого подъема Т°, общей интоксикации. Нередко появляется красное пятно в глазу у ребенка, носовое кровотечение. Изредка возникают петехии на лице и груди. Пятна, возникнув в первые сутки, исчезают в последующие дни.
Болезнь «руки-ноги-рот» — экзантема энтеровирусная
Заболевания вызывают энтеровирусы, наиболее активные от весны до осени. Кореподобной энтеровирусной экзантемой чаще болеют дети раннего возраста. Пятна диаметром около 3 мм располагаются на лице и туловище, через день–два исчезают. Розеолоподобную экзантему еще называют «бостонской болезнью». Сыпь на лице имеет вид круглых розово-красных пятен диаметром 0,5–2 см. Пятна бесследно исчезают через один или два дня после появления.
Болезнь «рук-ног-рта» или вирусную пузырчатку вызывают вирусы Коксаки, энтеровирус-71. Чаще болеют дети, не достигшие 10 лет. Слизистая ротовой полости покрывается болезненными розово-красными пятнами и везикулами. Примерно в 75% случаев появляется сыпь на лице, на ладошках и на пятках, иногда распространяется на ягодицы и гениталии. Сначала это красные пятна небольшого размера, затем — единичные или множественные пузырьки. Заболевание обычно протекает без осложнений. Лечение преимущественно симптоматическое, например, если чешутся ладошки, то дают антигистаминные капли.
Розовый лишай
Точные причины появления большого шершавого пятна диаметром около 5 см на талии или бедре пока не установлены. Ученые предполагают, что повышается активность вирусов герпеса на фоне иммунодепрессии. Позже возникают мелкие «дочерние» бляшки светло-красного, малинового или розового цвета.

Стригущий лишай
Пятна часто локализуются на затылке и конечностях, имеют форму кольца или овала, сильно зудят и шелушатся. Лечение проводят противогрибковой мазью «Микозолон», йодной настойкой.
Стафилококковая инфекция
Причиной становится какой-либо инфекционный очаг, например гнойная рана или флегмона. Мелкоточечная «скарлатиноподобная» сыпь возникает через 3–4 дня после стафилококкового воспаления. Заболевание напоминает ангину: лихорадка, покраснение горла. Элементы сыпи густо обсыпают низ живота, располагаются в паху, в естественных складках тела.

Внедрение гноеродных стрептококков в кожу — причина стрептококковой пиодермии. Это гнойничковая болезнь поражает организм на фоне снижения иммунитета, дефицита витаминов А и С, инфицирования ран и ожогов.
Псевдотуберкулез
Если ребенок покрылся красными пятнами, то он может быть заражен бактериями рода Yersinia. Когда дети болеют псевдотуберкулезом, то сыпь выглядит как точки, пятна и папулы различного диаметра по всему телу. Образуются скопления на ладонях в форме «перчаток», на стопах в виде «носков», «капюшона» на голове и шее. Поднимается Т° тела, наблюдаются признаки интоксикации. Примерно через неделю на месте пятен остаются сухие чешуйки.
Красные пятна при заболеваниях неинфекционной этиологии
Различные аллергены — наиболее распространенная причина зудящей сыпи. С действием раздражителей на кожу связано появление красных шершавых пятен на теле у ребенка, которые могут возвышаться над уровнем здоровой кожи. Форма самая разная: круглая, овальная, многоугольная. Красно-пятнистая сыпь по всему телу — проявление аллергодерматозов, реакция на токсины паразитов.
Пятна на яичках у мальчиков и на вульве у девочек появляются из-за раздражения нежной кожи испражнениями, после перегрева, в условиях избыточной влажности. Потница — болезнь, сопровождающая грудничков. Следует правильно и своевременно подмывать ребенка, использовать только безопасные для детской кожи средства.
Профилактика красных пятен в паховой зоне, вызванных недостаточной гигиеной в грудном возрасте, заключается в правильной смене подгузника. После освобождения от мокрого детского изделия нужно ребенка подмыть или вытереть влажной гигиенической салфеткой без спирта. Дать коже немного «подышать», затем нанести мазь « Бепантен » или цинковую, либо воспользоваться кремом « Депатенол ». После этого можно надеть сухой подгузник.
Появление эритемы у ребенка может быть не связано с каким-либо заболеванием. Крупнопятнистая сыпь возникает после массажа или как реакция вегетативной нервной системы на сильные эмоции, физические усилия. В организме высвобождается вещество иммунной системы — гистамин. Возникает покалывание, зуд, покраснение кожи.
Повышение уровня гистамина проявляется на любом участке кожи — на лице, на животе, на руках. Если пятна не проходят, беспокоит отечность и зуд кожи, то ребенку дают антигистаминные капли «Фенистил» или «Зиртек» . Можно сделать теплую ванну с марганцовкой; после водных процедур нанести на пятна гель «Фенистил» .
В точку! Корь, ветрянка, краснуха и другие инфекционные заболевания у детей
Сыпь. Инфекционные заболевания у детей.

Сыпь! С температурой или без, мелкая и крупная, зудящая и не очень, “пузырьками”; или “бляшками” — она всегда одинаково пугает родителей, ведь найти причину “высыпаний” порой бывает непросто. Неожиданно покрывшийся красными пятнами ребенок и сам напоминает ожившего монстра, и жизнь родителей превращает в фильм ужасов. Бояться не надо, надо лечиться!

Ветрянка, или ветряная оспа
Возбудитель: вирусварицелла-зостер (Varicella-Zoster virus, VZV).
Способ передачи: воздушно-капельный. Передается от больного человека здоровому при разговоре, кашле, чихании.
Иммунитет к ветрянке: пожизненный. Вырабатывается либо в результате болезни, либо после вакцинации. У детей, чьи матери болели ветрянкой или были привиты от нее, иммунитет к ветряной оспе передается от матери внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 10 до 23 дней.

Заразный период: весь период сыпи +5 дней после последнего высыпания.
Проявления: красные точки появляются одновременно с подъемом температуры. Впрочем, иногда температура может оставаться нормальной или повышаться незначительно. Пятнышки очень быстро превращаются в одиночные пузырьки-везикулы, наполненные прозрачной желтоватой жидкостью. Вскоре они подсыхают и покрываются корочками. Отличительная особенность ветрянки — сыпь на голове под волосами и на слизистых (во рту на веке и т.д.). Очень часто эта сыпь чешется.
Лечение: ветряная оспа проходит самостоятельно, поэтому лечение может быть только симптоматическим: сбить температуру, обработать зудящую сыпь зеленкой (для того чтобы, расчесывая пузырьки, ребенок не занес туда дополнительную инфекцию), дать антигистаминный препарат, чтобы чесалось меньше. Купаться при ветрянке можно! Но при этом нельзя растирать пораженные места — вместо этого нужно аккуратно промакивать их полотенцем.
Важно: использовать зеленку или другие красители (фукорцин и т.д.) нужно и для того, чтобы не пропустить очередные высыпания, — ведь намазанными будут только старые пятнышки. Так же проще отследить и появление последнего очага сыпи.
Простой герпес
Возбудитель: вирус простого герпеса. Бывает двух типов: вирус простого герпеса I типа вызывает высыпания в области рта, II типа — в области половых органов и заднего прохода.
Способ передачи: воздушно-капельный и контактный (поцелуи, общие предметы обихода и т.д.).
Иммунитет: не вырабатывается, болезнь протекает с периодическими обострениями на фоне стресса или других инфекций (ОРВИ и т.д.).
Заразный период: все время высыпаний.
Проявления: за несколько дней до появления сыпи могут отмечаться зуд и болезненность кожи. Потом в этом месте появится группа тесно расположенных пузырьков. Температура поднимается крайне редко.
Лечение: специальные противовирусные мази, например с ацикловиром и т.д.
Важно: мазь использовать сразу после возникновения зуда и болезненности еще до появления пузырьков. В этом случае высыпания могут и вовсе не возникнуть.

Синдром “рука-нога-рот”
(от английского названия Hand-Foot-and-Mouth Disease, HFMD), или энтеровирусный везикулярный стоматит с экзантемой.
Способ передачи: фекально-оральный и воздушно-капельный. Вирус передается от человека к человеку при общении, разговоре, использовании общих предметов обихода (посуда, игрушки, постель и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: от 2 дней до 3 недель, в среднем — около 7 дней. Заразный период: с начала заболевания.
Проявления: вначале повышается температура и начинается стоматит: высыпания на слизистой рта, боль при приеме пищи, обильное слюноотделение. Температура держится нередко на ее фоне отмечается понос, в некоторых случаях появляются насморк и кашель. На второй-третий день болезни появляется сыпь в виде одиночных пузырьков или небольших пятнышек. Название болезни идет от мест дислокации сыпи: она располагается на кистях, стопах и вокруг рта. Сыпь держится после чего бесследно исчезает.
Лечение: специфического лечения нет, используются симптоматические средства для снижения температуры и облегчения боли при стоматите. Заболевание проходит самостоятельно, осложнения возможны только в случае присоединения бактериальной или грибковой инфекции в полости рта.
Поставить диагноз энтеровирусного везикулярного стоматита нелегко, т.к. сыпь проявляется не сразу и очень часто ее расценивают как проявление аллергии.
Важно: несмотря на активное использование в лечении стоматита различных обезболивающих средств, первые несколько дней ребенку может быть очень больно есть. В таких случаях хорошо использовать максимально жидкую пищу (молоко, кисломолочные продукты, молочные коктейли, детское питание для малышей, супы и т.д.) и давать ее через соломинку. Обязательно следите за температурой пищи: она не должна быть ни холодной, ни слишком горячей — только теплой.
Розеола
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период:
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно.
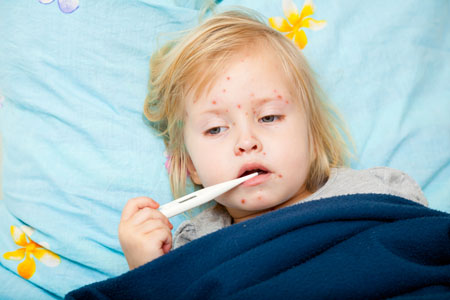
Краснуха
Возбудитель: вирус краснухи (Rubella virus)
Способ передачи: воздушно-капельный. Вирус передается при общении, кашле, разговоре.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели краснухой или были привиты от нее, иммунитет к краснухе передается внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 11 до 24 дней.
Заразный период: с дня от заражения и до полного исчезновения сыпи + еще 4 дня.
Проявления: повышается температура. На лице, конечностях, туловище появляется мелкая, бледно-розовая, не зудящая сыпь, и одновременно с этим увеличиваются заднешейные лимфоузлы. Температура держится не больше а сыпь проходит на 2-7-й день от возникновения.
Лечение: только симптоматическая терапия: обильное питье, при необходимости снижение температуры и т.д. Дети переносят болезнь легко, а вот у взрослых часто бывают осложнения. Краснуха особенно опасна в первом триместре беременности: вирус проникает через плаценту и вызывает у ребенка врожденную краснуху, в результате которой у новорожденного могут быть глухота, катаракта или порок сердца. Поэтому всем, особенно девочкам, настоятельно рекомендуется проводить курс вакцинации от этого заболевания.

Возбудитель: вирус кори (Polinosa morbillarum)
Способ передачи: воздушно-капельный. Необычайно заразный и очень летучий вирус кори может не только передаваться при непосредственном общении с больным человеком, но и, например, распространяться по вентиляционным трубам, заражая людей в соседних квартирах.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели корью или были привиты от нее, иммунитет к кори передается внутриутробно и сохраняется первые месяцев жизни.
Заразный период: С двух последних дней инкубационного периода до дня высыпаний/
Проявления: повышение температуры, кашель, осиплость голоса, конъюнктивит. На 3-5-й день болезни появляются яркие, крупные иногда сливающиеся пятна на лице, при этом температура сохраняется. На день сыпь появляется на туловище, на на конечностях. Примерно на четвертые сутки от момента возникновения высыпания начинают угасать в таком же порядке, как и появились.
Лечение: симптоматическая терапия: обильное питье, затемненная комната (т.к. конъюнктивит сопровождается светобоязнью), жаропонижающие. Детям до 6 лет назначают антибиотики для предотвращения присоединения бактериальной инфекции. Благодаря вакцинации корь стала сейчас довольно редким заболеванием.
Инфекционная эритерма, или пятая болезнь
Возбудитель: парвовирус В19
Способ передачи: воздушно-капельный. Чаще всего инфекция встречается у детей в организованных детских коллективах — яслях, детских садах и школах.
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: инкубационный период + весь период болезни.
Проявления: все начинается как обычное ОРВИ. В течение дней ребенок ощущает некоторое недомогание (болит горло, небольшой насморк, головная боль), но стоит ему “поправиться”, как на фоне полного здоровья, без всякого повышения температуры, появляется красная, сливающаяся сыпь на щеках, больше всего напоминающая след от пощечины. Одновременно с этим или через несколько дней возникают высыпания на туловище и конечностях, которые образуют “гирлянды” на коже, но при этом не чешутся. Красный цвет сыпи быстро сменяется синевато-красным. На протяжении последующих двух-трех недель держится невысокая температура, а сыпь то появляется, то исчезает, в зависимости от физических нагрузок, температуры воздуха, контакта с водой и т.д.
Лечение: специфического лечения нет, только симптоматическая терапия. Заболевание проходит самостоятельно, осложнения бывают крайне редко.

Скарлатина
Возбудитель: бета-гемолитический стрептококк группы А.
Способ передачи: воздушно-капельный. Возбудитель передается при разговоре, кашле, использовании общих предметов обихода (посуда, игрушки и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: первые несколько дней заболевания.
Проявления: болезнь начинается так же, как и обычная ангина (боль в горле, температура). Характерные для скарлатины высыпания появляются на 1-3-й день от начала заболевания. Сыпь мелкая, ярко-розовая, располагается в основном на щеках, в паху и по бокам туловища и через дней проходит. Носогубный треугольник остается бледным и свободным от сыпи — это отличительный признак скарлатины. После исчезновения сыпи на ладонях и стопах начинает активно шелушиться кожа.
Лечение: только антибиотиками широкого спектра действия. Очень важно начать лечение как можно раньше, т.к. скарлатина может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит, аутоиммунное поражение головного мозга.
Иногда болезнь протекает в стертой форме, без выраженного повышения температуры, воспалений в горле и сыпи. В таких случаях родители замечают только внезапно начавшееся шелушение на ладонях. Если это произошло — надо обязательно консультироваться с врачом.
Важно: так как скарлатина может провоцировать развитие серьезных аутоиммунных заболеваний, то для ранней диагностики возможных осложнений врачи рекомендуют делать анализы крови и мочи. В первый раз их сдают во время болезни, а потом повторяют через две недели после выздоровления, Тогда же рекомендуется сделать и электрокардиограмму.
Суламифь Вольфсон, врач-педиатр,
сотрудник Клиники питания НИИ питания РАМН
Статья предоставлена журналом “Mamas&Papas”, № 1-2, 2010
Виды пятен на коже у ребенка и причины их появления
У взрослых людей, кожа редко бывает идеально чистой без всяких дефектов и это считается нормой, но вот пятна у детей на коже, должны вызвать тревогу у родителей, ведь в большинстве случаев являются симптомом, какого-то заболевания. Чистая кожа у ребенка признак полноценного здоровья и хорошего иммунитета. Малейшие изменения в ее целостности, должны стать поводом для посещения дерматолога или терапевта.
Виды пятен на коже
Современная медицина уже хорошо изучила заболевания, что могут проявляться на коже. В целом их насчитывается более 80, но форм сыпи всего 5:
- Пятно — ограниченный участок кожи, что отличается другой текстурой, цветом или формой от основного покрова.
- Папула — выступает над кожей, имеет плотную структуру, не имеет никакого содержимого, часто окрашена в нормальный цвет кожи. Определить ее можно прощупыванием.
- Бляшка не возвышается над кожей, но поражает большие ее часки, имеет четкий рисунок и плоскую текстуру.
- Везикула имеет внутреннее содержимое, возвышается над кожей, при надавливании может разрываться и освобождать содержимое. Может характеризоваться разными размерами.
- Пустула напоминает везикулу, только содержимое, как правило, гнойное.
Эти кожные проявления, как видно с описания, категорически отличаются друг от друга, но мало осведомленные родители, часто называют их просто — пятнами, ведь все характеризуются наличием покраснения по своему периметру. Именно из-за этого, родители не могут врачу точно описать, как начиналась болезнь, и как выглядело первое новообразования, что в свою очередь, существенно затрудняет постановку диагноза.
Причины образования пятен
Пятна на коже у ребенка могут быть вызваны разными факторами, чаще всего провокатором дефектов на коже становятся:
- аллергические реакции;
- укусы насекомых;
- эритема;
- контагиозный моллюск;
- крапивница.
Пятна на коже ребенка может вызвать недостаток гигиены и низкая температура в помещении. При длительном контакте с фекалиями и мочой, на коже ребенка в паховой зоне и на спинке могут отмечаться пятна – это пеленочный дерматит. Если ребенка слишком сильно кутают, у него образуется потничка. В случае воздействия низких температур нарушаются в коже обменные процессы, и на теле появляются пятна, что шелушатся.
Каждая из причин может поражать детей в независимости от возраста, поэтому родители, должны, прежде чем начинать лечение, разобраться, что же именно спровоцировало пятно на коже. Правильно определенная причина болезни – гарантия полного излечения.
Аллергическая реакция
Пятно на коже у ребенка могут спровоцировать реакции на определенный провокатор, он может поступать вместе с пищей, при непосредственном контакте с аллергеном или же через дыхательные пути. Задачей родителей будет определение аллергена, в дальнейшем следует ограничить контакт малыша с провокатором. Обязательно обратить внимание на то, что малыш кушает. Часто аллергическое пятно появляется после яиц, сладостей и экзотических блюд. Узнать аллергическую реакцию можно по тому, что пятна распространяются на все тело, они не имеют четкой локализации, характеризуются расплывчатой формой и разными размерами, доставляют сильный зуд и жжение. На фоне аллергии может повышаться температура и проявляться типичные симптомы простуды — слезотечение или насморк.
Укусы насекомых
Пятна на теле у ребенка фото, которых есть в интернете, часто появляются из-за укуса насекомых. Пока малыш находиться в коляске, он не может сам от себя отгонять комаров или других мошек, соответственно он для них хорошая добыча. Когда ребенок становиться старше, то сам ищет приключений, ведь повышенный интерес к окружающей среде заставляет его брать в руки и в рот все, что движется и не так лежит. Некоторые насекомые способны своим укусом спровоцировать сильнейшую реакцию, и даже анафилактический шок.
Дифференцировать укус насекомого можно по расположенным недалеко друг от друга пятнам, что могут возвышаться над поверхностью кожи и иметь входное отверстие. Если укус произвела оса или пчела, нужно хорошо осмотреть кожу, вполне вероятно, что осталось жало, его обязательно извлечь.
Эритема
Очень часто проявляется у новорожденных и детей младшего возраста. Заболевание характеризуется аномальным покраснением кожного покрова неровной формы, что возникает из-за чрезмерного прилива крови к капиллярам. Начинается заболевание мелкими красными точками на лице, которые сливаются в обширное красное пятно. Оно плавно перемещается на шею и сползает на другие участки тела. На раннем этапе, пятно на щеке напоминает след от пощечины, характеризуется отечностью и может возвышаться над кожей. Эритема имеет четко обусловленные границы, и сыпь четко локализована в одном месте. С развитием заболевания, пятно становиться бледным и со временем исчезает.
Контагиозный моллюск
Встречается в младенческом возрасте, пятна на коже напоминают круглые узелки с перламутровым оттенком. При надавливании на них, отделяется творожистое содержимое. Изначально появляется один узелок, а спустя несколько дней, появляться и другие новообразования – чем больше узелков, тем хуже состояние иммунитета у ребенка. Сыпь не доставляет зуда и болезненных ощущений. Держится не больше недели и проходи сама, хотя может усложняться бактериальной инфекцией, что попадет во вскрывшийся узелок, при несоблюдении правил личной гигиены.
Инфекционные заболевания, как причины пятен
Пятнышки, что через день сменяются волдырями, могут свидетельствовать о ветряной оспе. Родители должны вспомнить, не контактировал ли ребенок с детьми, что могли быть уже больны. На фоне сыпи, что доставляет сильный зуд, может повышаться температура и ребенок будет ослаблен. При ветрянке, пятна расположены по всему телу. Узнать, что это именно оспа, можно по наличию пятен у ребёнка в подмышечной зоне, между пальцами и на внутренней стороне щеки. После того, как пятна обработаны антисептическим средством, они подсыхают, и на их месте образуется корочка. Сдирать ее категорически запрещено.
Во время ветряной оспы ребенок очень заразен, поэтому следует ограничить его контакты с людьми, что не обладают иммунитетом к оспе.
Очень заразное заболевание проявляется на теле оно, как правило, спустя 2 суток после контакта с больным человеком. Особенностью этой болезни есть то, что розовые пятна на теле появляются не сразу, а только спустя неделю. Поначалу у ребенка отмечается высокая температура, что не купируется медикаментозными препаратами. Сыпь на теле имеет овальную форму и пятна могут сливаться в одно большое образование. Узнать корь можно по тому, что распространяется она сверху вниз. Изначально краснеет кожа за ушами, после — на лице и плавно переходит на шею. На последней стадии пятна начинают сходить, но на их месте развиваются коричневые шелушащие бляшки, что доставляют сильный зуд.
Краснуха
На теле ребенка это заболевание развивается практически мгновенно, спутать его с другими, практически невозможно. После провоцирующего фактора, сыпь распространяется по всему телу за считанные часы. По началу, пятна похожи на аллергию, но повышенное скопление пятнышек одинаковых за размером, что отмечается на сгибах рук и коленей, развенчивают такое мнение. Много пятен при краснухе отмечается и на ягодицах ребенка. У маленького пациента не остается «живого» места на теле, он весь красный, но сыпь держится недолго и спустя три дня, проходит сама по себе, без медицинского вмешательства.
Скарлатина
Известно, что скарлатину вызывает стрептококковая инфекция, которая способна проявляться не только болью в горле и резким скачком температуры, но и сыпью в виде красных пятен на теле. Развивается болезнь на фоне сниженного иммунитета. Попадает в организм из немытых овощей, при контактах с больными людьми, а также воздушно-капельным путем. У ребенка пятно вызванное стрептококком проходит через три дня — изначально просто бледнеет, а далее покрывается твердой коркой. Ни в коем случае, эту корку сдирать нельзя, на ее месте может образоваться шрам, она отпадет сама.
Розеола
Вызывает заболевание вирус герпеса 6 типа. Сыпь на коже имеет вид красных пятен разной формы и размеров. Если присмотреться, то пятна напоминают цветки розы, от этого и название. Распространяется сыпь по всему телу, но высыпанию предшествует высокая температура, которая держится на протяжении 4 суток. Сосредоточены пятна больше на шее и на руках ребенка. Этой болезни больше подвержены дети до 5 лет, в старшем возрасте редко отмечается розеола, это обусловлено повышением иммунитета.
До 3 лет ребенок пользуется иммунитетом, полученным от матери в период внутриутробного развития, и только после 3 лет у них развивается собственная защитная система.
Розовый лишай
Занимает второе место после аллергической реакции по частоте проявлений. Дети постоянно контактируют с животными, прикасаются к интересным вещам, что могут стать причиной заражения грибковой инфекцией. Лишай можно узнать по красным шелушащимся пятнам, что немного возвышаются над общей поверхностью кожи и доставляют сильный зуд. При расчесывании, пятна увеличиваются и распространяются на новые участки. Инфекция может спровоцировать повышение температуры, а также увеличение лимфатических узлов.
Этот тип лишая не является заразным, поэтому вы можете смело контактировать с малышом, он не нуждается в изоляции. Проходит лишай после тщательной терапии. Пускать на самотек недуг, категорически запрещено.
В точности поставить диагноз может исключительно квалифицированный специалист. Самодиагностикой и лечением ребенка, ни в коем случае, нельзя заниматься. Вы можете только ухудшить ситуацию и усложнить работу врачей. Все, что вы можете сделать — это укреплять иммунитет малыша, следить за его питанием и гигиеной, чтобы в дальнейшем избежать развития инфекционных болезней и аллергических реакций.
Красные пятна у грудничка на теле: основные причины появления
Красные пятна у грудничка на теле появляются по различным причинам, не всегда это признак патологического процесса. Зачастую появление покраснений расценивается, как симптом аллергии или контакта с потом. Но как определить, почему возникли подобные проблемы? И способна ли сыпь стать признаком тяжелого инфекционного заболевания?
Причины появления на теле красных пятен

Факторы, способствующие появлению на теле ребенка покраснения или сыпи
Существует несколько факторов, способствующих появлению на теле покраснения или сыпи. Это могут быть различные заболевания как инфекционного, так и вирусного характера. А также различные состояния, связанные напрямую с самочувствием и особенностями организма ребенка.
Впрочем, причин не так уж и много, их легко можно перечислить:
- Пищевая аллергия, при условии, что мать кормит ребенка грудью и плохо следит за рационом.
- Заболевания инфекционного характера – некоторые болезни типа пузырчатки или рожи сопровождаются появлением на кожных покровах пятен различного размера.
- Вирусные болезни – в пример можно привести краснуху, корь или ветрянку, которые сопровождаются изменением цвета кожных покровов и появлением различного размера пятен.
- Дерматит – это кожное заболевание, возникающее по различным причинам, нередко носит аллергический характер и сопровождается характерной симптоматикой.
- Потница – сыпь в таком случае связана с перегревом малыша, контактом его кожных покровов с потом и соответствующей реакцией организма на этот процесс.
Существуют и другие причины, физиологические они, напрямую связаны с процессами, происходящими в организме ребенка. Метаболизм идет с повышенной скоростью, в результате чего кожа способна отреагировать особым образом – покрыться некрупного размера пятнами.
Причиной появления на теле малыша пятен может быть и такое тяжелое заболевание, как менингит — это воспаление оболочек мозга. В таком случае сыпь сопровождается появлением и других патологических признаков: тошнота, рвота, судороги.
Впрочем, не всегда причина в вирусах, инфекциях или перегреве. Высыпания на теле у грудничка можно расценивать, как симптом заболеваний сердца, нарушений в работе этого органа. В таком случае на поверхности тела появляются не красные, а синие пятна, по своей сути больше напоминающие кровоподтеки или синяки.
Аллергия на продукты (пищевая)
Возникает в том случае, если мать ребенка употребляет в пищу продукты, способные вызвать аллергическую реакцию у детского организма. В таком случае у малыша наблюдается специфическая симптоматика, которая указывает на то, что организм столкнулся с аллергенами.
Основные проявления аллергической реакции:
- на поверхности кожных покровов появляются высыпания, имеющие красный оттенок;
- пятна нередко зудят, малыш при этом активно выражает беспокойство: кричит и капризничает;
- наблюдается повышение температуры тела (необязательно).
В большинстве случаев пятна красного цвета на теле у грудничка появляются при условии, что мама не так давно съела красные овощи или фрукты, а также продукты, запрещенные к употреблению.
Избавиться от проявлений аллергической реакции можно следующими способами:
- Дать ребенку антигистаминные препараты, что без участия врача делать нежелательно, поскольку многие медикаменты запрещены для детей первого года жизни.
- Искупать младенца (если нет высокой температуры) в слабом растворе соды – она оказывает антигистаминное влияние.
- Следить за питанием грудничка и избегать повторного контакта с аллергенами, поскольку это может негативным образом отразиться на состоянии его здоровья.
Лучшим лечением аллергической реакции у детей первого года жизни считается минимизирование риска повторного контакта с веществами, вызвавшими особую реакцию организма.
Сыпь по типу крапивницы
Если на теле у грудного ребенка появились красные пятна, то причиной всему может быть крапивница. Так называют аллергию, проявляющую себя появлением на кожных покровах некрупного размера сыпью. Они неизменно имеют яркий красный оттенок.
Крапивница обладает некоторым сходством с потницей, но при ее наличии у малыша нередко наблюдается повышение температуры тела.

Сыпь на коже у ребенка
Крапивница опасна тем, что может стать причиной появления на покровах образований гнойного характера. Это происходит в том случае, если кроха расчесал сыпь и в ранку попала инфекция.
Избавиться от крапивницы помогут антигистаминные средства местного действия, а также различные препараты с местным эффектом, которые наносят непосредственно на кожные покровы, для устранения неприятных ощущений. Можно прибегнуть к помощи мазей, при условии, что их применение было согласовано с врачом.
Токсидермия – новое заболевание в педиатрии
Услышав подобное заявление, многие врачи придут в недоумение. Токсидермия – это новый термин, а заболевание все тоже, старое. Оно имеет ряд характерных проявлений и обусловлено контактом с токсическими веществами (ядами).
Описание характерной симптоматики:
- беспокоит общее недомогание;
- нередко повышается температура тела;
- случается рвота и тошнота (в тяжелых случаях);
- на коже появляется характерная сыпь.
Контакт с токсинами или ядами способен состояться у ребенка при различных обстоятельствах:
- При приеме медикаментозных препаратов.
- При неправильном питании и употреблении в пищу продуктов низкого качества.
- При контакте с вредными веществами (ядовитыми для организма человека).
Избавиться от токсидермии и ее проявлений самостоятельно будет крайне сложно. Ребенка необходимо показать врачу.
В некоторых случаях причиной появления характерных признаков контакта с токсинами является несоблюдение мамой элементарных правил питания. На период кормление женщине стоит отказаться от шоколада, клубники и других потенциально опасных продуктов.
Дерматозы у детей
Когда подобное заболевание возникает у ребенка, родителям стоит проявить понимание. Врачи классифицируют дерматоз несколькими способами, чаще всего у грудничков возникает:
- Пеленочный. Локализуется преимущественно на нежных участках кожи. В области между ягодиц и в районе паха. На покровах появляются пятна красного цвета, они имеют средний размер. Пеленочный дерматоз связан с использованием косметики, подгузников и нарушений правил личной гигиены.
- Себорейный. Локализуется в области кожных покровов головы, характеризуются зудом, раздражением. При несоблюдении рекомендаций врача, допустимо присоединение инфекции. Себорейный дерматоз нередко приводит к появлению некрупного размера участков облысения на коже головы.
Существует и аллергический дерматоз, он возникает при контакте кожи с аллергенами, в их качестве выступают не только гигиенические средства, но и средства по уходу за детской кожей.
Дерматиты и их классификация
Появление на кожных покровах грудничка пятен красного цвета свидетельствует о наличии дерматита. Это заболевание в педиатрической практике считается одним из самых распространенных.
Дерматит имеет различную классификацию, поскольку спровоцировать его развитие способны разнообразные факторы.
- Аллергическим, возникает как проявление аллергической реакции, характеризуется появлением на кожных покровах характерных высыпаний.
- Атопический Чаще всего называется диатезом, развивается на фоне чрезмерного употребления в пищу сладких продуктов.
- Контактный. Появляется только в местах контакта покровов с химическими реагентами или факторами внешней среды.
- Инфекционный. Сыпь на кожных покровах появляется в результате развития инфекционного заболевания.
Нередко дерматит развивается на фоне контакта нежной кожи младенца с мочой и калом, в таком случае необходимо тщательно соблюдать правила гигиены и применять различные масла.
Как признак инфекции

Покраснение кожных покровов у ребенка
Покраснение кожных покровов нередко свидетельствует о том, что в организме ребенка «бушует» инфекция. Некоторые вирусные заболевания приводят к появлению на теле малыша красных пятен. В список подобных болезней стоит включить:
- Корь. Вирус кори имеет свои особенности течения. При инфицировании у ребенка значительно повышается температура тела, на коже появляется характерная сыпь, которую сложно оставить без внимания.
- Краснуха. Еще одно заболевание вирусного характера, при котором у малыша на коже появляется сыпь красного цвета, резко повышается температура. Краснуха, как и корь, плохо переносится, может стать причиной тяжелых осложнений.
- Вирус ветряной оспы или обычная ветрянка. Хорошо знакомая многим болезнь, которая в педиатрии встречается часто. Реже случается, что ветрянкой заболевает младенец грудного возраста. У ветрянки есть специфическая симптоматика, красные пятна на коже малыша через несколько дней превращаются в зудящие пузырьки.
- Розеола – проявляет себя крайне ярко, начинается все с лихорадки, которая длится на протяжении первых 3 дней, когда температура тела снижается, на покровах появляются характерного, розового цвета высыпания.
Диагноз розеола в нашей стране ставят редко, чаще появление пятен на коже и предшествующую этому процессу лихорадку связывают с аллергией на лекарства.
Локализация красных пятен
Высыпания могут быть расположены на различных частях тела ребенка:
- На животе и щеках – расценивается, как признак аллергической реакции.
- На руках и ногах – симптом потницы.
- На груди и лице – признак инфекции (но не всегда).
- На ладонях рук и в области поясницы, паха – как проявление дерматита.
Локализация у высыпаний различная, самостоятельно дифференцировать этот показатель сложно. Установить характерные изменения, оценить однородность пятен и способность их к слиянию – под силу только педиатру.
Самолечение в такой ситуации способно закончиться нежелательными последствиями. Если у родителей ребенка есть определенные сомнения по поводу появления на коже высыпаний, необходимо проконсультироваться с врачом, который ведет наблюдение за малышом.
Дифференциальная диагностика
Проводится для установления точной причины возникновения на коже у младенца сыпи. В ее рамках могут назначить различные анализы и процедуры:
- анализ крови, общий и биохимический (по рекомендации врача);
- анализ мочи, общий и на биохимию (в зависимости от ситуации);
- анализ крови на ИФА;
- кровь из вены;
- анализ кала.
Если есть необходимость врач может сделать соскоб, процедура подразумевает сбор ткани для дальнейшего исследования в лабораторных условиях.
Кал собирают для того, чтобы убедиться в том, что высыпания на кожных покровах не имеют никакой связи с паразитарным заболеванием.
Кроме того, доктор осматривает грудничка, измеряет его температуру тела, проводит сбор анамнеза, то есть опрашивает родителей маленького пациента.
Методы лечения красных пятен
Терапия подбирается в индивидуальном порядке и нередко включает различные процедуры. Лечение подразумевает прием некоторых медикаментозных препаратов (назначаются врачом), проведение местной терапии (обтирание, увлажнение кожных покровов).
Если причиной всему инфекция, то назначаются противовирусные препараты, в случае наличия дерматита или дерматоза могут выписать цинковую мазь. Для лечения аллергических высыпаний используют только антигистаминные препараты.
Самостоятельно поставить ребенку диагноз и определить, почему на его коже появились пятна красного цвета крайне сложно. Поэтому, чтобы не рисковать здоровьем младенца стоит сразу обратиться в медицинское учреждение и проконсультироваться с доктором.
Что такое диатез и нужно ли его лечить? — Доктор Комаровский:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.


