Тазовые дисфункции и болевые синдромы в практике врача уролога
В последнее время, особенно во франко- и испано-язычных медицинских кругах, значительно изменился подход к патогенезу, диагностике и лечению заболеваний органов малого таза.
Прежде всего, он стал комплексным или, как говорят в Европе, «мультимодальным», поскольку органы малого таза тесно связаны между собой, часто имеют общую эфферентную и эфферентную иннервацию, кровообращение, мышечно-связочный аппарат. Таким образом, поражение одного органа часто вовлекает в патологический процесс другие.
Как пример можно привести возникновение синдрома болезненного мочевого пузыря (не интерстициального цистита – это разные вещи, ниже будет объяснено, почему), у пациенток с аденомиозом или СРК.
Связано это с феноменом т.н. перекрестной сенсибилизации. Большинство тазовых органов получают сенсорную и моторную инервацию через n.pudendus. Кроме того, в некоторых случаях эти органы имеют представительство в одних и тех же, или соседних центрах головного мозга. Подробнее этот вопрос также будет рассмотрен ниже.
Во-вторых, все более преобладает точка зрения о снижении роли воспалительных заболеваний в патогенезе синдрома хронической тазовой боли. В настоящее время основную роль, по мнению французских коллег, играют миофасциальные (спастические) синдромы мышц тазового дна и нейропатия полового нерва, который неофициально называют king of perineum – «король промежности». В-третьих, изменилась терминология: все чаще вместо термина «синдром хронической тазовой боли» используют термин «синдром хронической промежностно-тазовой боли и дисфункции».
Мы надеемся, что на I Международном конгрессе по тазовым болям и дисфункциям, который состоится в Амстердаме, будет принята единая терминология.
В рамках настоящей статьи не представляется возможным рассмотреть все болевые синдромы и дисфункции органов малого таза, поэтому предлагаем обратить внимание на синдромы органов женского малого таза, имеющие отношение к практике уролога, то есть, на урогинекологические синдромы.
Болевые синдромы:
- синдром болезненного мочевого пузыря;
- нейропатия полового нерва;
- миофасциальные синдромы.
Нарушения накопительной и эвакуаторной функции мочевого пузыря:
- гиперактивный мочевой пузырь с детрузорной гиперактивностью;
- гиперактивный мочевой пузырь с повышенной чувствительностью мочевого пузыря; и мужчин при напряжении.
Что касается синдрома болезненного мочевого пузыря, то это, по мнению G. Amarenco, состояние, обусловленное как раз перекрестной сенсибилизацией мочевого пузыря, вследствие поражения соседних органов, например – толстой кишки (СРК) или матки при аденомиозе. В этом случае количество рецепторов С-волокон также увеличивается, происходит центральная сенсибилизация – но это следствие патологического процесса в другом органе. Патологические изменения в собственной пластинке уротелия могут вызвать повреждение зонтичных клеток, подобное ИЦ – но в этом случае оно будет вторично.
Клинический случай
Пациентка 38 лет, не рожавшая. Обратилась по поводу длительно существующей (3 года) дизурии, поллакиурии, ноктурии, болевого синдрома с локализацией в области уретры, иррадиацией в правую нижнюю конечность. Были проведены неоднократные курсы антибактериальной терапии по поводу U. urealitycum. Посевы мочи стерильны, общие анализы мочи – без изменений. Проведенная цистоскопия выявила визуальные признаки лейкоплакии в области треугольника Льето.
Патоморфологическое исследование: данных за лейкоплакию не выявлено.
Пациентке выполнена ТУР измененного участка в области треугольника Льето. После операции состояние несколько улучшилось, однако через месяц вернулось к ситуации, предшествовавшей вмешательству. На момент осмотра заполнение дневника мочеиспускания продемонстрировало 41 микцию в сутки, средний объем мочеиспускания – 37 мл.
Пациентка осмотрена совместно с профессором Э. Ботраном (L’Avancee Perinneal-Pain Clinic, Aixen-Provence).
Обследование выявило аденомиоз, повышение тонуса правой внутренней обтураторной мышцы, болезненность в триггерной точке m. obturatorius int.
По экспертному мнению профессора Ботрана, в данном случае имеет место синдром болезненного мочевого пузыря, вызванный перекрестной сенсибилизацией вследствие аденомиоза и отягощенный миофасциальной реакцией правой внутренней обтураторной мышцы. Кроме того, вследствие нейрогенного воспаления в lamina propria уротелия, вызванного перекрестной сенсибилизацией, у пациентки имеется повреждение уротелия.
Патогенез этого состояния может быть следующим. Аденомиоз, как и любое другое состояние, вызывающее хронический болевой синдром, приводит к снижению порога болевой чувствительности. Это хорошо продемонстрировано в эксперименте на крысах, названном pressure paw vocalization test.
Суть его в следующем: были взяты две группы крыс, у одной вызывался хронический болевой синдром введением химического реагента под кожу спины, другая группа оставалась интактна. Через месяц проводили тест, сдавливая специальным устройством крысам обеих групп лапку. Определялся порог вокализации, т.е. когда крысы начинали пищать. Так вот, до начала исследования порог у крыс обеих групп был одинаковый. Но через месяц, в группе крыс с хронической болью вокализация возникала при гораздо более слабом давлении на лапу, по сравнению с интактными крысами. Это представляется вполне логичным. Боль – сигнал о повреждении тканей. Если боль стала хронической, значит, головной мозг не предпринял действий, достаточных для ликвидации причины боли. Следовательно, необходимо снизить болевой порог, чтобы мотивировать ЦНС на более активные действия.
Следующий этап – периферическая сенсибилизация. В пораженном органе увеличивается продукция фактора роста нервов (ФРН, NGF). Это приводит к увеличению количества рецепторов, аффилированных с демиелинизированными С-волокнами. Основная роль С-волокон – передача хронических болевых импульсов. Соответственно, увеличение их количества приводит к усилению болевого синдрома в пораженном органе. Однако, как мы уже обсуждали, органы малого таза имеют перекрестную иннервацию и в данном случае, количество рецепторов к С-волокнам увеличивается не только в эндо- и миометрии, но и в уротелии.
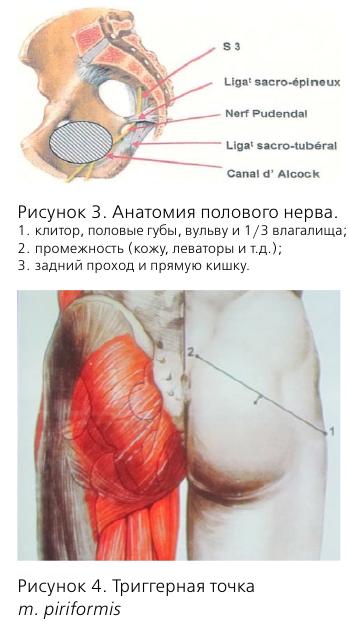
Кроме того, у этой пациентки диагностирована миофасциальная реакция m. obturatorius int. dext. Сокращение мышц – нормальная реакция на боль. Однако длительно существующая боль приводит к спастическим сокращениям, которые, в свою очередь, вызывают болевой синдром за счет накопления лактата в мышце и компрессии нервных волокон. Как пример, можно привести piriformis-syndrome, когда m. piriformis вызывает компрессию n. pudendus.
Возвращаясь к осмотренной пациентке – для лечения аденомиоза она была направлена к гинекологу. Кроме того, с целью терапии синдрома болезненного мочевого пузыря было рекомендовано:
- катадолон 200 мг – с целью купирования болевого синдрома и центральной сенсибилизации;
- прегабалин – 75 мг 2 раза в день с постепенным титрованием дозы – для ликвидации периферической сенсибилизации;
- инъекция 100 ЕД ботулинического токсина в правую обтураторную мышцу под электромиографическим (ЭМГ) контролем;
- внутрипузырный электрофорез 200 ЕД ботулинического токсина;
- внутрипузырное введение гиалуроната натрия (УРО-ГИАЛ) с целью восстановления уротелия.
Следует обратить внимание на эффективность, пусть и кратковременную, ТУР треугольника Льето. Как известно, основная афферентная иннервация мочевого пузыря локализована в области треугольника Льето – видимо ТУР временно вывела из строя окончания афферентных волокон.
Нейропатия полового нерва
Основным симптомом нейропатии полового нерва является боль в одной или более областях, иннервируемых n. pudendus или его ветвями.
Это области прямой кишки, заднего прохода, уретры, промежности и гениталий. Одним из типичных симптомов является усиление боли в положении сидя и прогрессирование в течение дня.
Причины нейропатии обсуждаются до сих пор, но наиболее известной является компрессия полового нерва в канале Алкока.
Другими причинами являются: piriformis-syndrome, повреждение полового нерва в процессе родов, травмы малого таза и злокачественные новообразования. Поэтому, при любых хронических тазовых болях желательно проведение МРТ.
Также активно обсуждается роль вируса герпеса – косвенным доказательством является эффективность ацикловира и валацикловира в некоторых случаях ПН.
Существуют т.н. Нантские критерии ПН, которые разработаны J.J. Labat, R. Robert, G. Amarenco. Выделено пять основных критериев:
- боль на территории, иннервируемой половым нервом;
- преимущественная боль в положении «сидя»;
- боль не вызывает нарушения сна (т.е. не заставляет пациента просыпаться ночью);
- боль не вызывает серьезных нарушений чувствительности;
- блокада полового нерва купирует болевой синдром.
Обычно пациенты описывают боль при ПН как нейропатическую, т.е. жжение, парестезии. Чаще всего боль локализуется с одной стороны. Весьма характерно ощущение инородного тела в прямой кишке.
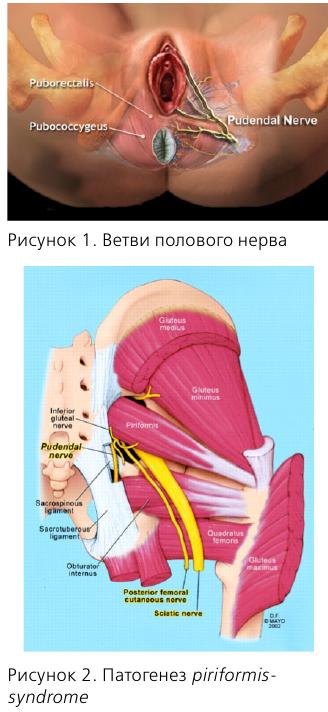
Несколько слов об анатомии n. pudendus. В составе полового нерва имеются как афферентные, так и эфферентные волокна, что обусловливает сенсорные и двигательные нарушения соответствующих органов.
Половой нерв входит в малый таз на уровне S2-S4, проходит через f. piriformis, затем через канал Алкока и делится на 3 ветви.
Предполагается, что дисфункция полового нерва может привести к симптомам гиперактивного мочевого пузыря преимущественно сенсорного генеза, за счет повышения количества С-волокон в мочевом пузыре, а также за счет перекрестной сенсибилизации, о которой мы уже упоминали, в органах, получающих ту же иннервацию по причине конвергенции сенсорных путей в малом тазу.
Диагностика ПН основана на указанных выше Нантских критериях, кроме того, необходимо пальпировать триггерные точки m. piriformis и m. obturatorius для диагностики миофасциальных синдромов.
В диагностике компрессии полового нерва в канале Алкока может помочь трансвагинальное УЗИ с оценкой кровотока в a. pudenda и v. pudenda, т.к. при компрессии нерва эти сосуды также сдавливаются и скорость кровотока на стороне поражения снижается.
Лечение нейропатии полового нерва

Медикаментозное лечение обычно включает прегабалин, начиная с 75 мг два раза в сутки с титровкой дозы до 600 мг/сутки. Для расслабления мышц используют вагинальные суппозитории с диазепамом, инъекции локальных анестетиков с глюкокортикоидами в заинтересованные мышцы. В случае положительного эффекта вводится ботулинический токсин под ЭМГ-контролем.
Для диагностики и лечения используется блокада полового нерва под ентгенологическим или УЗ-контролем. Обычно вводится 5 мл 0,5% бупивакаина с 80 мг триамци-нолона – 3 инъекции.
Хирургическое лечение проводится только при доказанной компрессии полового нерва, резистентной к медикаментозной терапии. Значительное улучшение достигается только в 44% случаев. Другие авторы сообщают о 62% эффективности (Э. Ботран), 70% (Р. Роберт).
Показания к декомпресии полового нерва, ее методика требуют дальнейшего обсуждения и изучения.
Миофасциальные синдромы малого таза
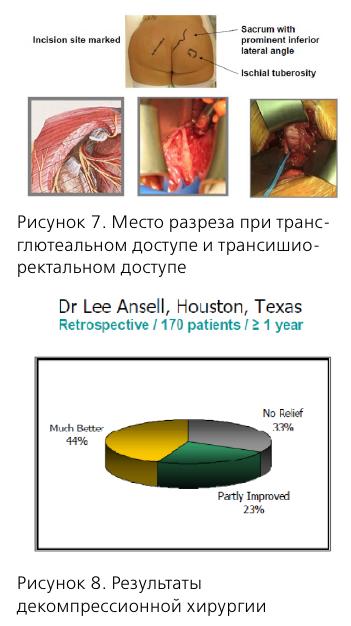
Миофасциальные синдромы или хроническая миофасциальная боль – это хронические болевые синдромы и дисфункции, вызванные хроническим спазмом мышечно-связочного аппарата малого таза.
Эти синдромы достаточно широко распространены, однако редко диагностируются в урологической практике. Например, Skootsky S. cообщает о 30% пациентов с хронической тазовой болью, у которых были диагностированы миофасциальные синдромы в специализированных клиниках по лечению болевых синдромов, при этом Bartoletti R. опубликовал данные о 5540 пациентах, страдающих СХТБ, обследованных в 28 итальянских урологических клиниках – миофасциальные синдромы выявлены только в 13,8% случаев.
Следовательно, необходимо более тщательно обследовать пациентов с хроническим циститом, хроническим простатитом, уретритом и т.д. с целью выявления нейропатических и миофасциальных синдромов.
Виды иофасциальных синдромов малого таза:
- синдром леватора;
- синдром внутренней обтураторной мышцы;
- piriformis-синдром;
- бульбокавернозный синдром.
Синдром леватора
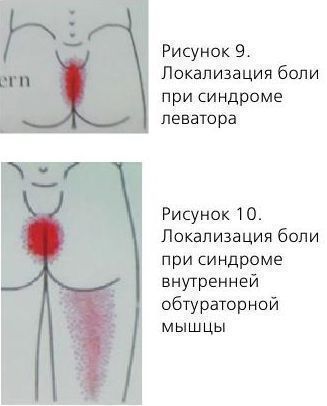
- боль в аноректальной области;
- боль во влагалище;
- боль в гипогастрии;
- поллакиурия и императивные позывы на микцию;
- усиление боли в положении сидя.
По данным J. Rigaud этот синдром встречается в 100% случаев у пациентов с СХТБ обоих полов.
Синдром внутренней обтураторной мышцы:
- чувство инородного тела в прямой кишке;
- боль в уретре;
- боль в области вульвы.
Piriformis-синдром:
- боль в пояснице;
- боль в промежности;
- диспареуния;
- эректильная дисфункция;
- боль в ягодице и тазобедренном суставе;
- боль при дефекации.
Бульбокавернозный синдром:
- боль в промежности;
- диспареуния;
- синдром сексуального возбуждения без сексуальной стимуляции;
- эректильная дисфункция;
- боль у основания пениса.
- анальгетики (катадолон);
- габапентины;
- бензодиазепины (если возможно – вагинальные суппозитории);
- антидепрессанты (тразодон);
- чрескожная электростимуляция (TENS);
- инъекции анестетиков и глюкокортикоидов в вовлеченные мышцы (наропин 0,5% + дипроспан);
- инъекции ботулинического токсина под ЭМГ-контролем (Porta M.A, Grabovskiy C.);
- сакральная нейромодуляция.
Гиперактивный мочевой пузырь с детрузорной гиперактивностью
Об этом виде ГАМПа написано достаточно, разработаны эффективные методы диагностики и лечения.
Препаратами выбора являются М-холинолитики, однако достаточно часто встречаются случаи недостаточной эффективности этих препаратов. Возможно, это обусловлено сочетанием ГАМП с ДО и ГАМП с повышенной чувствительностью мочевого пузыря, который будет рассмотрен ниже.
Гиперактивный мочевой пузырь с повышенной чувствительностью мочевого пузыря
Клинически этот вид ГАМП (который иногда называют «ГАМП без ГАМП») проявляется частым или даже постоянным ощущением позыва на мочеиспускание, но без императивных позывов и эпизодов ургентного недержания мочи у мужчин, как и у женщин. М-холинолитики, как правило, неэффективны.
Уродинамические проявления:
- снижение объема первого ощущения наполнения мочевого пузыря;
- снижение объема первого позыва на мочеиспускание;
- снижение максимальной цистометрической емкости;
- отсутствие детрузорной гиперактивности и эпизодов недержания мочи;
- положительный тест с холодной водой;
- положительный тест с лидокаином.
Этиология:
- нейропатия полового нерва;
- миофасциальные синдромы;
- перекрестная сенсибилизация уротелия при аденомиозе, СРК, ад-ексите;
- повреждение GAG-слоя уротелия.
Патогенез
Так же, как и при синдроме болезненного мочевого пузыря, происходит увеличение количества С-волокон и аффилированных с ними рецепторов. Причем иногда клинические и уродинамические проявления обоих состояний идентичны. Возможно, это различные по степени выраженности проявления одного и того же процесса.
Также большую роль играет центральная сенсибилизация. Именно поэтому эффективно применение тибиальной нейромодуляции – тибиальный нерв и половой нерв имеют одно и то же представительство в ЦНС.
- прегабалин;
- внутрипузырное применение анестетиков, оксибутинина;
- внутрипузырный электрофорез анестетиков, глюкокортикоидов, ботулинического токсина;
- внутрипузырное применение ванилоидов (резинифератоксина, капсаицина);
- чрескожная электростимуляция (TENS) с размещением электродов на уровне S2-S4, (например, Neurotrack Pelvitone, режим 10 Гц, 200 мс, 30 – 40 минут в день);
- сакральная нейромодуляция;
- тибиальная нейромодуляция;
- лечение нейропатии полового нерва и миофасциальных синдромов;
- лазерная или электроабляция треугольника Льето (А.И. Неймарк, В. Гомберг);
- гидробужирование мочевого пузыря.
Недержание мочи при напряжении (Стрессовая инконтиненция)
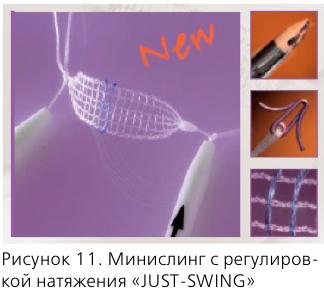
Патология и лечение недержания мочи заслуживает рассмотрения в отдельной статье, поэтому мы коснемся только ее взаимосвязи с тазовыми дисфункциями и болевыми синдромами.
Речь идет об осложнениях имплантации синтетических слингов трансобтураторным доступом. Достаточно часто (2-8%) после этой процедуры возникает болевой синдром, связанный с проведением и персистенцией импланта в обтураторной мышце, с компрессией веток обтураторного нерва и возникновением миофасциального обтураторного синдрома. Иногда, кроме болевого синдрома, возникает симптоматика ГАМП, которая весьма трудно купируется.
Возможным решением проблемы представляется использование новых видов слингов:
- минислингов нового поколения (“JUST-SWING”) – они фиксируются титановым якорем в обтураторной мембране, не вовлекая мышцу;
- биодеградирующих мини-слингов (например, матрица из полимолочной кислоты, полученная технологией электроспиннинга), импрегнированных факторами роста фибробластов.
Для терапии болевых синдромов после TVT-O хирургии возможно использование инъекций в обтураторную мышцу смесей из анестетиков и глюкокортикоидов. При неэффективности – удаление импланта.
Заключение
Диагностика и лечение тазовых болевых синдромов и дисфункций представляется весьма актуальным и перспективным направлением в урологии. Активное внедрение современного подхода к тактике ведения пациентов с такими синдромами позволит улучшить качество оказания медицинской помощи и снизить затраты на лечение.
Следует также рассмотреть возможность организации специализированных кабинетов или отделений в составе ведущих урологических лечебных учреждений.
И.А. Аполихина, Я.Б. Миркин, Д.А. Бедретдинова, И.А. Эйзенах, О.Ю.Малинина.
Научный центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова, НИИ урологии Минздравсоцразвития РФ, Москва, NMTC International, ООО «Новые Медицинские Технологии».
Дисфункция кишки и мочевого пузыря
Почему гастроэнтеролог вдруг решил писать о проблемах мочевой системы?

Мочевой пузырь и нижняя часть толстой кишки — органы, которые расположены очень близко, буквально через стеночку.
Они и управляются очень схожим образом.
Задачи у них тоже стоят похожие — накопить что-то в себе и затем выпустить в положенное время.
Поэтому нарушения функций кишки и пузыря часто возникают вместе, а врачи эти нарушения часто объединяют в одно патологическое состояние — дисфункция кишки и мочевого пузыря (по английски «bowel bladder dysfunction». Другое название в англоязычной литературе «dysfunctional elimination syndrome» — синдром нарушенной элиминации (выделения).
Дисфункция кишки и мочевого пузыря считается специалистами частой, но недостаточно диагностируемой патологией у детей.
Дисфункция включает в себя множество симптомов со стороны мочевой системы на фоне кишечных нарушений, прежде всего запоров и каломазания (энкопреза).
Статистика подтверждает взаимосвязь — у 30-88% детей с дисфункцией мочевого пузыря есть запоры.
Что чаще всего беспокоит детей со стороны мочевой системы?
- учащенное и болезненное мочеиспускание
- энурез
- прерывистая струя
- затруднения при начале мочеиспускания
- неполное опорожнения мочевого пузыря и так далее
Какие существуют теории, объясняющие эту взаимосвязь?
- Переполненная в результате запора прямая кишка давит на заднюю стенку мочевого пузыря, что ведет к гиперактивности детрузора — мышцы-выталкивателя мочи или к нарушению полноценного опорожнения пузыря.
- Тесные нервные связи между анальным сфинктером и сфинктером уретры. Длительное сокращение наружного анального сфинктера в попытках не выпустить ничего из переполненной прямой кишки мешает нормальному сокращению мышц тазового дня и разрушает координацию детрузора мочевого пузыря и сфинктера уретры.
Чем опасна дисфункция кишки и мочевого пузыря?
- Создает множество психосоциальных и физических проблем для ребенка и его семью. Бесконечные позывы в туалет, непроизвольное отхождение кала или мочи — все это источник страданий для ребенка.
- Часто провоцирует пузырно-мочеточниковый рефлюкс — обратный заброс мочи из мочевого пузыря в мочеточники и повторные мочевые инфекции. В результате может возникнуть рубцевание почек и почечная недостаточность — неспособность почек хорошо очищать кровь.
В ретроспективном исследовании 2759 детей с пузырно-мочеточниковым рефлюксом, наблюдавшихся в детском урологическом центре, 38% девочек и 21% мальчиков имели одновременно дисфункцию пузыря и кишки и двухсторонний рефлюкс.
Чем раньше поставлен диагноз и начато лечение, тем лучше будет качество жизни ребенка и меньше риск рубцевания почек.
Специальная врачебная организация — Международное общество по изучению недержания у детей International Children’s Continence Society (ICCS) занимается унификацией терминов, связанной с проблемой.
Какие урологические состояния в терминах ICCS включаются в состав дисфункции кишки и мочевого пузыря?
Гиперактивный мочевой пузырь.
Самая частая урологическая патология в составе дисфункции кишки и мочевого пузыря.
Проявляется в частых и неотложных позывах на мочеиспускание, иногда вместе с неудержанием. Для постановки диагноза врачу достаточно вышеуказанных жалоб.
Дисфункциональное мочеиспускание.
Причиной этого состояние является сокращение нижнего сфинктера уретры во время мочеиспускания, когда детрузор пытается выдавливать мочу наружу.
При урофлоуметрии — процедуре измерения скорости и объема мочи прямо во время мочеиспускания специальным электронным прибором — выявляются особые изменения. В идеале одновременно с урофлоуметрией проводится и электоромиография мышц тазового дна.
Но при правильном начальном лечении (о нем позже) необходимость в этих дорогостоящих медицинских процедурах может и не возникнуть.
Отсроченное мочеиспускание.
Некоторые дети склонны сознательно откладывать мочеиспускание, не желая отрываться от просмотра мультфильмов, интересной игры или гаджета. Это же поведение часто приводит и к задержкам стула, энкопрезу.
Усилия детей можно заметить по своеобразным позам, которые они принимают, чтобы сдержать позывы. Результатом будет редкое мочеиспускание и неудержание мочи, иногда уже за несколько шагов до туалета.
Повышенная частота дневных мочеиспусканий.
Состояние, когда ребенок мочится чаще, чем восемь раз в день малыми объемами мочи — обычно меньше половины нормального объема мочевого пузыря для его возраста. Суммарное количество мочи за сутки обычно в норме.
Другие симптомы — недержание, болезненность при мочеиспускание, прерывистая струя — не типичны.
Частота — одинаковая у девочек и мальчиков, хотя другие дисфункции мочевого пузыря у девочек встречаются в пять раз чаще.
Это состояние часто исчезает со временем самостоятельно, даже без лечения.
Гипоактивный или ленивый мочевой пузырь
Обратная предыдущей ситуация — ребенок мочится 2-4 раза в день и ему часто приходится напрячься, чтобы выпустить струю.
Ребенок может напрягать мышцы живота или давить на живот рукой, чтобы увеличить внутрибрюшное давление и начать мочеиспускание.
Такая вялость мочевого пузыря способствует повторным мочевым инфекциям, подтеканиями мочи, энурезу и часто сочетается с запорами и каломазанием.
Синдром Хинмана
Описан знаменитым американским урологом Фрэнком Хинманом.
Самая тяжелая форма среди нарушений мочеиспускания, не связанных с поражением нервной системы.
Синдром Хинмана проявляется множеством жалоб со стороны мочевых путей и чаще всего вызывает рубцевание почек.
Как поставить диагноз дисфункции кишки и мочевого пузыря?
Важные этапы:
Расспрос врача со сбором истории заболевания и текущих жалоб.
Осмотр ребенка.
Дневник стула и мочеиспускания.
В некоторых руководствах рекомендуется вести дневник 1-2 недели, но так длительно это делать неудобно для родителей.
Поэтому многие специалисты считают, что почти всегда достаточно собирать информацию всего 2-3 суток.
В дневнике отражается не только частота мочеиспусканий, но и объем мочи, выпущенной за раз. Также надо указывать эпизоды неудержания мочи и неприятные ощущения ребенка, связанные с мочеиспускание — боль, необходимости натужиться, чтобы помочиться, и так далее.
Одновременно записывается частота и характер стула.
Стул оценивается при помощи Бристольской шкалы.
Дневник можно вести в бумажном виде, но для удобства родителей созданы и специальные мобильные приложения.
Записи дневников врач может использовать, чтобы попытаться как-то количественно оценить тяжесть проблемы, а затем и динамику на фоне лечения.
Урологами созданы разнообразные шкалы для этого.
- Dysfunctional Voiding Score System (DVSS) — самая популярная в мире
- Vancouver Symptom Score for Dysfunctional Elimination Syndrome (VSSDES) — очень популярна в США и Канаде
После анализа жалоб врач может назначить и дополнительное обследование.
Обычно оно начинается с общего анализа мочи.
Если в анализе мочи найдены признаки инфекции — лейкоциты, то обязательно проводится и посев мочи.
Важно выявить бактерию, вызвавшую инфекцию.
При отсутствии признаков воспаления посев мочи смысла не имеют, так как бессимптомное (без признаков воспаления) выделение бактерий в моче у детей не требует лечения.
Очень важный показатель — плотность мочи. Плотность отражает способность почек концентрировать мочу. Эта способность нарушается при диабете и некоторых болезнях почек.
УЗИ почек и мочевого пузыря тоже может потребоваться для диагностики. УЗИ позволяет оценить правильность анатомии мочевых органов, объем остаточной мочи в пузыре.
Заодно на УЗИ можно заметить и расширенную прямую кишку рядом с мочевым пузырем. Диаметр прямой кишки более 3 см намекает о наличии запоров у ребенка.
Более специализированное обследование необходимо в определенных ситуациях.
Урофлоуметрия и электромиография мышц тазового дна дает много дополнительной информации для уролога, но при этом не доставляет неприятных ощущений для ребенка и неинвазивна.
В тяжелых случая, чаще при повторных мочевых инфекциях с лихорадкой для исключения пузырно-мочеточникового рефлюкса врач может направить на микционную урографию.
Почему не всех надо направлять на это исследование?
- ребенок подвергается облучению
- контраст вводят через катетер в уретру и мочевой пузырь — это неприятно для ребенка
Для исключения неврологической патологии иногда может потребоваться МРТ позвоночника и спинного мозга (у детей до 6 месяцев иногда заменяется ультразвуковым исследованием).
Лечение.

Лечение дисфункции кишки и мочевого пузыря не обязательно требует лекарств или операции.
У 50% детей достаточно более простых методов, о которых я расскажу.
Достаточное потребление жидкости.
Адекватный суточный объем потребления жидкости увеличит частоту мочеиспусканий и улучшит опорожнение кишечника.
Самая распространенная и простая для понимания рекомендация — выпивать чашку воды после каждого мочеиспускания. Получится 6-8 чашек в день.
Мочеиспускание по расписанию.
Еще один очень простой, но эффективный способ помочь ребенку.
Каждые 2-3 часа надо напоминать ребёнку о необходимости помочиться.
Если ребенок постарше, напоминание со стороны родителей может заменить таймер на телефоне.
Родители также могут попросить учителя или воспитателя напоминать ребенку о его расписании.
Итак, каждые два часа ребенку надо напомнить, что ему положено сходить в туалет по-маленькому, помыть руки и сразу выпить чашку воды.
Что еще полезно?
Найти правильно положение на горшке или унитазе, чтобы облегчить мочеиспускание.
Для более старших детей — научиться выполнять упражнения Кегеля.
Эти упражнения предназначены для того, чтобы правильно расслаблять и напрягать мышцы тазового дна, что улучшает контроль над мышцами.
Настраиваем работу кишечника.
Без нормализации стула невозможно полноценно помочь ребенку.
Для лечение запоров используется:
- достаточное количество клетчатки
- достаточное количество жидкости — вспоминаем о “чашке воды после”
- слабительные
Самое распространенное слабительное для детей в мире — полиэтиленгликоль (Форлакс в России).
Форлакс разрешен с шести месяцев жизни и отлично переносится детьми.
Привыкания не вызывает.
Доза подбирается под нужды конкретного ребенка.
Цель — ежедневный полноценный мягкий стул.
Восстановлению правильного стереотипа дефекации также способствует режим — напоминаем ребенку о необходимости посидеть на унитазе или горшке минимум два раза в день.
Лучше это делать через 15-20 минут после еды.
Ранее я уже писал о запорах и каломазании:
Upd. Пост замечательного педиатра о ленивом мочевом пузыре https://www.facebook.com/SergDoc/posts/3633818340009311
Не откажу в удовольствии еще раз посоветовать страницы Сергея в социальных сетях
Взаимосвязь цистита и запора
Проблемы, связанные с органами малого таза, — относительно табуированная тема в нашем обществе. Все, что происходит за закрытыми дверями туалетной комнаты, редко озвучивается даже не приеме у врача. Именно поэтому инфекции нижних мочевыводящих путей и запоры так часто лечат самостоятельно, средствами из рекламы, по совету знакомых или по статьям в интернете. Это затягивает излечение, маскирует клиническую картину, избавляя от симптома, а не причины болезни [1].
Сочетание циститов и запора психологически усугубляет ситуацию, и, согласно данным ассоциации пациентов с циститом, одно состояние может провоцировать приступы другого [2].
Взаимосвязь цистита и запора
Запор является общей проблемой для всех, особенно для людей с хроническим интерстициальным циститом. Дополнительное давление, которое создает переполненный кишечник, вызывает ухудшение течения цистита за счет:
- увеличения срочности и частоты мочеиспусканий;
- ощущение неполного опорожнения мочевого пузыря;
- нарушения кровообращения и оттока лимфы;
- боли в малом тазу.
В некоторых случаях инфекции мочевыводящих путей и запоры являются следствиями одной причины. К таким осложнениям приводит, например, дивертикулез толстого кишечника, нарушения работы тазового дна и состояние после операции на органах малого таза [3,4].
Может ли из-за запора появиться цистит?
Однозначно связать два этих состояния причинно-следственными связями можно только в отдельных индивидуальных случаях. Подтвержденных данных о том, что запор является причиной появления цистита, нет.
Однако существуют факторы, которые способствуют прогрессированию инфекционных заболеваний в органах малого таза у пациентов с нерегулярным стулом:
- переполнение прямой и толстой кишки каловыми массами в течение трех и более дней формирует благоприятную среду для развития инфекций;
- при длительных запорах возможно появление грыжи прямой кишки (ректоцеле), которая нарушает взаиморасположение органов относительно друг друга (она образуется чаще у женщин);
- при запорах чаще наблюдается изменение нормальной микрофлоры кишечника, условно-патогенные возбудители могут проникнуть в уретру и мочевой пузырь;
- запорам часто сопутствует геморрой и воспаление геморроидальных узлов — дополнительный очаг воспаления в области тазового дна [5];
- органы малого таза взаимосвязаны между собой системой внутренних гормонов, цитокинов, которые влияют на тонус, состояние иммунитета, кровенаполнение и циклические процессы в половых органах. Регулярные запоры снижают иммунный ответ, способствуют хронизации инфекций [6].
В группе риска по возникновению запора и цистита находятся беременные женщины. В их случае состояние осложняется растущей маткой, которая ухудшает пассаж каловых масс по кишечнику и сдавливает мочеточники, препятствуя нормальному оттоку мочи [6].
Лечение запора и цистита
Циститы и задержку стула нужно лечить под контролем специалиста.
Существуют общие рекомендации по изменению образа жизни, которые должны уменьшить запоры и циститы:
- Много двигаться: пешие прогулки, занятия физкультурой, танцами улучшают тонус мышц и перистальтику кишечника, уменьшают застойные явления в малом тазу. Если работа сидячая, надо каждый час делать перерыв на небольшую зарядку, прогулку.
- Пить больше жидкости: не менее 1,5-2 л в день. Это полезно и для мочевыводящей системы, и для работы кишечника.
- Добавьте больше пищевых волокон и клетчатки в рацион. Ее должно быть не меньше 38 грамм ежедневно [2].
Как лечить цистит?
Антибиотики и уросептики — это основная группа препаратов для лечения инфекций мочевыводящих путей. Назначать эти средства может только специалист после оценки общего состояния, сопутствующей патологии и наличия индивидуальных реакций на группы препаратов.
В некоторых случаях для облегчения течения симптомов специалисты рекомендуют прием безрецептурных средств на растительной основе, которые снимают спазм и боль, облегчают выведение бактерий за счет мочегонного действия, а также работают против воспаления*. К таким препаратам относится паста Фитолизин ® для приготовления суспензии для приема внутрь [8]. В ее состав входит сгущенный экстракт смеси из девяти растительных компонентов, а также четыре эфирных масла в качестве вспомогательных веществ. В отличие от многих других урологических фитопрепаратов, которым необходимо многоступенчатое длительное приготовление, достаточно растворить 1 ч. л. пасты Фитолизин ® в половине стакана теплой подслащенной воды — и препарат готов к применению. Это позволяет проводить лечение не только дома, но и на работе, в гостях и командировке.
Как лечить запоры?
1. Исключить факторы, которые могут его вызывать.
Помимо диеты и недостатка жидкости, некоторые препараты вызывают запоры (например, антидепрессанты и опиоиды), пищевые добавки с железом и кальцием и др. Если эти средства употребляются на постоянной основе, стоит обговорить с врачом, чем можно их заменить.
2. Лечить основное заболевание, которое вызывает задержку стула. Часто запор является лишь симптомом основного заболевания:
- эндокринной патологии (болезни щитовидной железы, сахарный диабет, болезнь Аддисона и др.);
- аномалий развития кишечника;
- последствий хирургических вмешательств;
- болезней тазового дна, толстого кишечника и прямой кишки;
- неврологической и психиатрической патологии (рассеянный склероз, инсульт, патологии спинного мозга, депрессии, тревожные расстройства, нарушения пищевого поведения и др.);
- системных болезней соединительной ткани (системная красной волчанка, амилоидоз, системная склеродермия и др.);
- сдавления прямой кишки опухолями, спайками [7].
3. Симптоматический прием слабительных.Это последний пункт в списке методов лечения, который в реальности часто выходит на первое место.
Причин запора и цистита очень много, и понять, как вылечить основное заболевание, может только специалист. Не нужно стесняться обращаться к врачу с деликатными проблемами. Выявление основной причины, по которой стул стал нерегулярным, а мочеиспускание — болезненным, является ключом к правильному лечению. Самолечение может только усугубить состояние.
Затрудненное мочеиспускание у женщин
Затрудненное мочеиспускание у женщин — симптом, сигнализирующий о патологических изменениях в организме. Иногда он проявляется следующим образом:
слабая струя. При походах в туалет приходится прикладывать усилия;
разбрызгивание урины. Струя распыляется;
подтекание мочи. Выделение может происходить небольшими порциями или каплями;
неконтролируемые и частые позывы к мочеиспусканию.
Если вы столкнулись с подобными проявлениями, обратитесь в медицинский центр «Промедика» в Белгороде. Мы внимательно относимся даже к самым деликатным проблемам наших пациентов. В нашей клинике вам установят точную причину дискомфорта, составят план лечения. С нашей помощью вы сможете улучшить самочувствие и улучшить качество собственной жизни.
Причины затрудненного мочеиспускания у женщин
Нарушения при мочеиспускании часто обусловлены воспалительными заболеваниями органов мочеполовой системы. Также они могут возникать на фоне:
беременности. В период ожидания ребенка женщина может столкнуться с затрудненным мочеиспусканием. Увеличенная матка давит на мочевой пузырь. Из-за этого может возникнуть увеличение числа позывов;
гормональные изменения. Проблемы могут возникать в период климакса. Затрудненное мочеиспускание у пожилых женщин — нередкое явление;
нейрогенного мочевого пузыря. Еще одна причина затруднений при мочеотделении. За процесс мочеиспускания отвечает определенный участок головного мозга. И когда эта связь теряется из-за травм и других причин, то могут возникать проблемы при мочеиспускании.
Болезни, при которых возникает затрудненное мочеиспускание у женщин
Этот симптом свидетельствует о нарушении оттока урины через мочеиспускательный канал. Нередко это обусловлено его сдавливанием или закупоркой просвета, что возникает вследствие следующих патологий:
уретрит, пиелонефрит, цистит. Эти патологии провоцирует воспалительный процесс в области мочеиспускательного канала, почек и мочевого пузыря. Из-за них возникает отек, которые может сужать уретру или полностью перекрывать ее. Помимо затрудненного мочеиспускательного канала, вы можете отмечать повышение температуры, общую слабость, боли в области поясницы. Затрудненное мочеиспускание у женщин после секса может возникать на фоне посткоитального цистита;
мочекаменная болезнь. При этой патологии возникают твердые образования в мочевом пузыре, почках и мочеточниках. При перемещении возникает острая боль и травматизация органов, по которым перемещаются камни. Затрудненное мочеиспускание у женщин возникает при закупорке устья шейки;
онкология органов мочевыделительной системы. Заболевание возникает и у мужчин. При разрастании опухолей происходит раздражение стенок мочевого пузыря. Вы можете испытывать проблемы при мочеиспускании, а также страдать от спазмов, болей в нижней части живота. Урина может выделяться порциями, может учащаться число позывов к мочеиспусканию, часть из них может быть ложными;
стриктура уретры. При патологическом сужении мочеиспускательного канала возникает затрудненное мочеиспускание у женщин.
Также тревожный симптом развивается и при некоторых других патологиях:
сахарный диабет. Диабетическая нефропатия провоцирует нарушение опорожнения мочевого пузыря;
подагра. При патологии происходит накопление солей мочевой кислоты. При поражении почечного аппарата возникает затрудненное мочеиспускание у женщин;
вторичные воспаления органов мочеполовой системы. Они возникают на фоне осложнений.
Особенности затрудненного мочеиспускания у женщин
Чтобы устранить проблему, важно установить причину. Для вам нужно быть предельно откровенным с вашим лечащим врачом. Для точного установления клинической картины вам может потребоваться консультация смежных специалистов. В медицинском центре «Промедика» вы можете записаться:
прием невролога и др.
Диагностика заболеваний, протекающих с затрудненным мочеиспусканием у женщин
Сам по себе признак не является патологией. Он сигнализирует о других нарушениях. При обращении к урологу вам потребуется пройти комплексное обследование:
общий и бактериальный посев мочи;
ультразвуковое исследование простаты, мочевого пузыря, почек;
цистоскопия. Она позволяет оценить состояние мочевого пузыря.
Лечение
Тактика терапии зависит от причины. И когда будет точно установлена связь между затрудненным мочеиспусканием у женщин и патологией, которое его провоцирует, назначают лечение. Оно может проводится с помощью курса антибиотиков, противовоспалительных, гормональных и других лекарственных препаратов. Также вам могут провести хирургическую манипуляцию или назначить курс физиотерапии.
Куда обратиться при затрудненном мочеиспускании у женщин?
При возникновении проблемы не откладывайте визит к врачу. Квалифицированные урологи нашего центра найдут первопричину симптома с помощью диагностических процедур. В их распоряжении современные аппаратные и лабораторные методики. После уточнения клинической картины вам назначат лечение. Точное следование рекомендациям квалифицированных специалистов — хорошее подспорье в выздоровлении.
По отзывам пациентов клиники «Промедика», нам удалось создать комфортную и доверительную обстановку в центре. Убедитесь в этом и вы! Чтобы уточнить цену приема и записаться, свяжитесь с нами удобным способом.

Записаться на приём
Симптомы и причины интерстициального цистита

Интерстициальный цистит (ИЦ), также называемый болевым синдромом мочевого пузыря, представляет собой хроническое или длительное состояние, вызывающее болезненные мочевые симптомы. Симптомы ИЦ могут отличаться от человека к человеку. Например, некоторые люди чувствуют легкий дискомфорт, давление или нежность в области таза. Другие люди могут испытывать сильную боль в мочевом пузыре или бороться с неотложными позывами на мочеиспускание, внезапной потребностью в мочеиспускании или необходимостью мочиться чаще.
Медицинские работники диагностируют ИЦ, исключая другие состояния с подобными симптомами.
Исследователи не знают точную причину ИЦ. Некоторые исследователи полагают, что ИЦ может возникнуть в результате длительно существующего очага воспаления где-либо в организме.
Тяжелые симптомы ИЦ могут повлиять на качество вашей жизни. Вы можете чувствовать, что не можете заниматься спортом или выходить из дома, потому что вам приходится слишком часто пользоваться ванной, или, возможно, ваши отношения страдают из-за того, что секс причиняет боль.
Обращение к специалистам, включая уролога или урогинеколога, вместе со специалистом по боли, может помочь улучшить ваши симптомы ИЦ.
Каковы симптомы ИЦ?
Люди с интерстициальным циститом (ИЦ) испытывают повторный дискомфорт, давление, болезненность или боль в мочевом пузыре, нижней части живота и области таза. Симптомы варьируются от человека к человеку, могут быть легкими или серьезными, и могут даже меняться у каждого человека с течением времени.
Симптомы могут включать сочетание следующих симптомов:
Срочность
Срочность — это чувство, что вам нужно помочиться прямо сейчас. Сильное позывы — это нормально, если вы не мочились в течение нескольких часов или если вы пили много жидкости. При ИЦ вы можете чувствовать боль или жжение, а также срочную необходимость мочиться, прежде чем ваш мочевой пузырь успеет заполниться.
Частота
Частота мочеиспускания чаще, чем вы думаете, вам нужно, учитывая количество жидкости, которую вы пьете. Большинство людей мочатся от четырех до семи раз в день. употребление большого количества жидкости может вызвать более частое мочеиспускание. Прием лекарств для снижения артериального давления, называемых диуретиками или мочегонными, также может вызвать более частое мочеиспускание. Некоторые люди с ИЦ чувствуют сильное, болезненное желание мочиться много раз в день.
Боль
Когда ваш мочевой пузырь начинает заполняться, вы можете чувствовать боль, а не просто дискомфорт, который усиливается, пока вы не мочитесь. Боль обычно проходит на некоторое время, когда вы опорожняете мочевой пузырь. Люди с ИЦ редко испытывают постоянную боль в мочевом пузыре. Боль может уйти на несколько недель или месяцев, а затем вернуться. У некоторых людей могут быть боли без срочности или частоты. Эта боль может исходить от спазма мышц тазового дна, группы мышц, которая прикреплена к костям таза и поддерживает мочевой пузырь, кишечник и матку или простату. Боль от мышечного спазма тазового дна может усилиться во время секса.
Что вызывает ИЦ?
Исследователи работают, чтобы понять причины ИЦ и найти методы лечения, которые работают. Несмотря на то, что точная причина неизвестна, вы можете обнаружить, что определенные события или факторы провоцируют обострение ваших симптомов. Некоторые люди сообщают, что их симптомы обостряются, когда у них есть определенные эмоции, такие как гнев или грусть, кроме того обострению способствуют:
- Половая жизнь
- Менструация
- Инфекция мочевыводящих путей
- Длительное воздержание от мочеиспускания
- Обезвоживание
- Сезонные и климатические изменения
- Аллергия
- Прием определенных лекарств или пропуск в лечении
- Тесное белье и одежда
- Выполнять определенные физические упражнения, такие как толкание или подъем тяжелых предметов
- Длительное нахождение в положении стоя
- Мазок по Папаниколау
- Прием антидепрессантов или обезболивающих
Поговорите со своим лечащим врачом обострениях. Если вы знаете, какие факторы вызывают у вас симптомы, вы можете их избежать. Однако, если факторы, влияющие на ваше здоровье, такие как секс, мазок Папаниколау или прием определенных лекарств, вызывают обострение симптомов, немедленно поговорите со своим врачом.
Диагностика Интерстициального Цистита
Медицинские работники будут использовать вашу историю болезни, медицинский осмотр и лабораторные анализы для диагностики ИЦ.
Медицинский работник спросит, есть ли у вас в анамнезе проблемы со здоровьем, связанные с ИЦ. Он или она задаст вопросы о ваших симптомах и другие вопросы, чтобы помочь найти причину проблем с мочевым пузырем.
Врачи диагностируют IC на основе
· боль в мочевом пузыре или рядом с ним, обычно с учащенным мочеиспусканием и срочностью
· отсутствие других заболеваний и состояний, которые могут вызывать сходные симптомы, такие как инфекции мочевыводящих путей (ИМП), рак мочевого пузыря, эндометриоз у женщин или простатит — инфекция или воспаление простаты — у мужчин.
Какие тесты врачи используют для диагностики ИЦ?
Медицинский работник может использовать следующие тесты для исследования мочеиспускательного канала и мочевого пузыря и даже взять образец ткани изнутри мочевого пузыря. Медицинский работник будет использовать тесты для исключения определенных заболеваний и состояний, таких как ИМП и рак мочевого пузыря. Если результаты теста нормальные и все другие заболевания и состояния исключены, врач может поставить диагноз интерстициальный цистит
Анализ мочи и посев мочи
Медицинский работник даст вам инструкции по сбору мочи. Белые и красные кровяные клетки и бактерии в моче могут указывать на ИМП, который можно лечить с помощью антибиотика.
Цистоскопия
Врачи могут использовать цистоскопию, чтобы заглянуть внутрь мочеиспускательного канала и мочевого пузыря. Врачи используют цистоскоп, трубчатый инструмент для выявления язв мочевого пузыря, рака, отека, покраснения и признаков инфекции.
Лечение интерстициального цистита
Не найдено одного варианта лечения интерстициального цистита, которое подходит для всех. Врачи нацеливают текущее лечение на облегчение симптомов у каждого человека в индивидуальном порядке.
Медицинский работник будет работать с вами, чтобы найти план лечения, который соответствует вашим потребностям. Ваш план может включать
- изменения образа жизни
- тренировка мочевого пузыря
- физиотерапия
- медикаменты
- процедуры для мочевого пузыря
Некоторые процедуры могут работать лучше для вас, чем другие. Вам также может понадобиться комбинация этих методов лечения для облегчения симптомов.
Медицинский работник может попросить вас заполнить форму, называемую шкалой симптомов, с вопросами о том, как вы себя чувствуете. Шкала симптомов может позволить медицинскому работнику лучше понять, как вы реагируете на лечение.
Возможно, вам придется попробовать несколько различных процедур, прежде чем вы найдете тот метод, который работает для вас. Ваши симптомы могут исчезнуть с лечением, изменением того, что вы едите, или без четкой причины. Даже если ваши симптомы исчезнут, они могут вернуться через несколько дней, недель, месяцев или даже лет. Исследователи не знают почему. Со временем вы и ваш врач сможете найти лечение, которое даст вам некоторое облегчение и поможет вам справиться с болезнью.
Физиотерапия
Если у вас есть симптомы ИЦ или спазм мышц тазового дна, ваш врач может предложить вам обратиться к физиотерапевту, который специализируется на проблемах тазового дна. Физиотерапевт поможет растянуть мышцы тазового дна и поможет вам расслабиться.
Поговорите со своим врачом и семьей о возможных преимуществах и побочных эффектах операции на мочевом пузыре
Боль в мочевом пузыре
Боль в мочевом пузыре наблюдается при различных видах цистита, парацистите, острой задержке мочи, малакоплакии, кистах, доброкачественных и злокачественных опухолях, травматических повреждениях и инородных телах мочевого пузыря. Бывает сильной, слабой, тупой, острой, режущей, ноющей, колющей. Часто сочетается с резями внизу живота, нарушениями мочеиспускания, изменениями мочи. Причину симптома определяют на основании жалоб, данных осмотра, лаборатор ных и аппаратных методик. Лечение проводится с использованием антибиотиков, НПВС, анальгетиков, физиотерапии. По показаниям производят катетеризацию, выполняют операции.
Почему болит мочевой пузырь
Циститы
Циститы – большая и разнообразная группа патологий. Чаще имеет инфекционный характер, провоцируется условно-патогенными бактериями. Реже болезнь вызывают грибки (кандидозный цистит) и возбудители ИППП: хламидиоза, трихомоноза, микоплазмоза и пр. Иногда воспаление развивается без участия микробов, становится следствием химического, механического или лучевого раздражения слизистой. Различают следующие виды цистита:
- Острый. Боли в мочевом пузыре отдают в анус и промежность, сочетаются с частыми императивными позывами, выделением малых порций мутной мочи, резью в конце мочеиспускания. При распространении воспаления на шейку органа боли становятся сильными, постоянными, возможны задержка или недержание мочи.
- Посткоитальный. Вариант острого цистита с кратковременными эпизодами, потенцируемыми сексуальными контактами. Наблюдается у девушек, только начавших жить половой жизнью, у женщин после осложненных родов. Симптомы появляются в течение первых суток после сношения. Отмечаются болезненность над лобком, чувство переполнения, ложные позывы, дискомфорт, резь и жжение при мочеиспускании.
- Хронический. При обострениях обнаруживаются те же симптомы, что при остром цистите. Боль постоянная или появляется во время мочеиспускания (иногда – только в конце или в начале). Нарушения сохраняются на протяжении нескольких недель, затем исчезают, а через некоторое время возникают снова. Диагноз выставляется при 2 обострениях на протяжении полугода или 3 в течение года.
- Интерстициальный. Неинфекционный вариант хронического прогрессирующего воспаления. На начальных этапах боли отсутствуют. В последующем отмечается нарастающая болезненность в проекции детрузора с иррадиацией в промежность, влагалище, крестец. При наполненном мочевом пузыре боль усиливается, после отхождения мочи ослабевает или исчезает. Наблюдаются рези, дизурия, никтурия, частые позывы.
- Тригонит. Метаплазия клеток дна мочевого пузыря нередко протекает бессимптомно, при присоединении воспаления определяются периодические тупые, ноющие, тянущие боли, ургентные позывы, ощущение неполного опорожнения, жжение, рези во время мочеиспускания.
Клинические проявления цистита несколько различаются в зависимости от половозрастных характеристик больных, наличия определенных физиологических состояний, сопровождающихся изменениями эндокринного фона. Возможны следующие варианты течения:
- У женщин. Из-за короткой уретры и близости половых органов у женщин детородного возраста патология диагностируется чаще, чем у мужчин. Как правило, провоцируется переохлаждением, обострения отмечаются преимущественно в холодное время года.
- У детей. Возникает на фоне недостаточной гигиены, переохлаждения, нарушений структуры мочевых путей. Характерно быстрое развитие и бурное течение с болями в мочевом пузыре, иррадиирующими в промежность, мочеиспусканием через 10-20 минут, резями, ложными позывами, терминальной гематурией.
- У беременных. Впервые обнаруживается или обостряется в период гестации. Сопровождается болью различной интенсивности при отхождении мочи, болями над лобком, усиливающимися при ощупывании, помутнением мочи. При послеродовых циститах часто наблюдается задержка мочи.
- При климаксе. Формируется на фоне гипоэстрогении, атрофии слизистой и ухудшения обменных процессов. Проявляется постоянными ноющими болями в нижних отделах живота, учащением позывов, резью и сильной болезненностью в конце мочеиспускания. Типично рецидивирующее течение.
- У мужчин. Чаще страдают пациенты старше 40 лет с инфравезикальной обструкцией. Боль распространяется на пах, половой член и мошонку. Наряду с другими симптомами цистита, выявляются боль, жжение и резь в уретре в начале и конце мочеиспускания.
- Простатоцистит. Определяется преимущественно у мужчин старшей возрастной группы, перенесших операции на простате и мочевых путях. Отличается большой вариативностью симптоматики. Пациентов беспокоят боли в наружных гениталиях, промежности, мочевом пузыре. Отмечаются дизурия, вялость струи, иногда – недержание при ургентных позывах.
Особым типом воспаления является лучевой цистит, развивающийся на фоне лучевой терапии при злокачественных опухолях малого таза. Острый вариант возникает сразу или в течение нескольких недель после лечения. Проявляется типичными симптомами. Для хронической формы патологии характерны интенсивные боли в зоне мочевого пузыря, постоянная дизурия, позывы через 10-15 минут, рези, стойкое недержание, рецидивирующая макрогематурия.
Парацистит
Воспаление околопузырной клетчатки развивается на фоне ятрогенных повреждений, операций, заболеваний органов малого таза. Пациенты с парациститом жалуются на нестерпимую, крайне резкую боль над лоном. Отмечаются общая гипертермия, синдром интоксикации, болезненное мочеиспускание. Иногда выявляется припухлость над лобком. При прорыве гнойника в мочевой пузырь отходит моча с гноем, состояние улучшается.

Мочекаменная болезнь
Боль при цистолитиазе обусловлена травматизацией стенок детрузора конкрементами. Болезненные ощущения резко усиливаются, становятся острыми, крайне интенсивными при мочеиспускании, изменении позы, движениях. Возможна иррадиация в бедра, наружные половые органы, промежность. При миграции камней рези и боли дополняются задержкой или прерыванием струи мочи. Если конкремент застревает в шейке, возможно недержание.
Острая задержка мочеиспускания
Возникает на фоне мочекаменной болезни, стриктур уретры, заболеваний предстательной железы. Наблюдаются давящая боль и распирание в мочевом пузыре, сильные позывы при невозможности мочеиспускания. Отмечается резкое нарастание болевого синдрома при надавливании в надлонной области. Пациенты с ОЗМ беспокойны, находятся в характерном полусогнутом положении.
Кисты и опухоли
Дискомфорт, тупые ноющие боли внизу живота и зоне пупка появляются при крупных кистах урахуса, сопровождаются чувством неполного опорожнения и частым мочеиспусканием. При прорыве кисты в мочевой пузырь обнаруживаются признаки острого цистита. Доброкачественные опухоли детрузора долго протекают бессимптомно или сопровождаются дизурией и гематурией. При присоединении воспаления клиническая картина дополняется болями в промежности и над лоном, усиливающимися на заключительной стадии мочеиспускания.
При лейкоплакии постоянная ноющая боль сочетается с резями, затруднениями мочеиспускания, императивными позывами, недержанием. При вовлечении шейки, тотальном поражении болезненные ощущения становятся выраженными, интенсивными. В 10-20% случаев у больных лейкоплакией выявляется рак. При карциноме мочевого пузыря возникновению болевого синдрома предшествует гематурия. Боли сначала беспокоят только при наполненном детрузоре, затем становятся постоянными, острыми, невыносимыми, отдают в крестец и пах.
Травмы и инородные тела
При интраперитонеальных разрывах определяются острые интенсивные боли в надлобковой зоне, которые затем распространяются на всю брюшную полость, дополняются напряжением мышц, задержкой стула и газов, тошнотой и рвотой. При забрюшинных повреждениях выявляется болезненная припухлость над лоном в сочетании с ложными позывами. У пострадавших с травмами мочевого пузыря часто развивается травматический шок.
Инородные тела детрузора протекают бессимптомно или сопровождаются резями и болевыми ощущениями внизу живота. Боли усиливаются при движениях. Наблюдаются гематурия, ишурия или частое болезненное мочеиспускание. При инфицировании возможна пиурия.
Другие причины
В отдельных случаях боль в мочевом пузыре отмечается при следующих урологических и гинекологических патологиях:
- цистоцеле;
- малакоплакия;
- сморщенный мочевой пузырь.
Иногда рези в сочетании с болезненными ощущениями обнаруживаются при психических расстройствах: истерии, неврастении, психотических состояниях.
Диагностика
Диагностические мероприятия осуществляются врачом-урологом. Специалист опрашивает пациента для установления обстоятельств и момента появления резей и болевого синдрома, наличия и характера других симптомов, изменений клинической картины с течением времени. При экстренных патологиях (ОЗМ, парацистит, травмы) большое значение имеет внешний осмотр пациентов с оценкой общего состояния и выявлением характерных симптомов.
В остальных случаях полезные данные можно получить при осмотре и пальпации живота, однако они, как правило, неспецифичны. Для определения этиологии болей назначаются следующие диагностические процедуры:
- Гинекологический осмотр. Производится для исключения патологий женских половых органов, сопровождающихся похожей симптоматикой. В ходе обследования оценивают состояние наружного отверстия мочеиспускательного канала, обращают внимание на наличие патологических выделений, признаки воспаления вульвы и влагалища.
- Ультрасонография.УЗИ мочевого пузыря информативно при цистите, парацистите, цистолитиазе, опухолях и кистах урахуса. Позволяет выявлять остаточную мочу или определять причину ОЗМ. Мужчинам с циститом и простатоциститом рекомендовано проведение УЗИ простаты для оценки состояния предстательной железы, обнаружения возможной инфравезикальной обструкции.
- Цистоскопия. Показана для установления формы хронического цистита (выполняется вне обострения), диагностики парацистита, уточнения расположения, размеров и распространенности новообразований. При МКБ и ОЗМ имеет лечебно-диагностический характер, дает возможность обнаруживать камни и устранять механические препятствия току мочи. В ходе процедуры при необходимости производится забор биоптата.
- Рентгенологические методы. В процессе цистографии при парацистите визуализируется сдавление и деформация мочевого пузыря, при цистолитиазе просматриваются рентгенопозитивные конкременты, при опухолях выявляется дефект наполнения, при кистах определяется наличие сообщения между образованием и детрузором. У больных с осложненными кистами урахуса возможно проведение фистулографии для изучения свищевого канала.
- Томографические методики. КТ и МРТ мочевого пузыря применяются для оценки распространенности и глубины злокачественных неоплазий, обнаружения небольших новообразований, которые не видны на УЗИ. В ходе послойного изучения органа удается уточнить тяжесть повреждений и объем урогематом при травмах.
- Лабораторные анализы. Основную диагностическую ценность представляют анализы мочи. В ОАК могут выявляться гематурия, лейкоцитурия, бактериурия, пиурия, протеинурия. Путем микробиологического исследования устанавливают возбудителя инфекции, определяют антибиотикочувствительность. Гистологический или цитологический анализ биоптата позволяет дифференцировать различные виды опухолей, установить форму цистита.

Лечение
Консервативная терапия
Многим пациентам показана специальная диета. Больным с циститом рекомендуют отказаться от острой и жирной пищи, увеличить количество выпиваемой жидкости. При МКБ рацион определяют с учетом состава камней. Схема лечения включает следующие методы:
- Воспалительные заболевания. Основой терапии являются антибактериальные средства. При кандидозных циститах назначают медикаменты с противогрибковым действием. При парацистите дополнительно применяют сульфаниламиды. Рекомендованы уросептики, НПВС, комбинированные фитопрепараты, внутрипузырные инстилляции, ЛФК, индуктотермия, УВЧ, ионофорез, лазеротерапия.
- ОЗМ. Осуществляют катетеризацию. При психосоматической и нейрогенной ишурии половые органы орошают теплой водой, подкожно вводят м-холиномиметики. При задержке мочи на фоне приема снотворных и антидепрессантов требуется отмена препаратов или уменьшение дозы.
- Травматические повреждения. При надрывах и контузиях выполняют катетеризацию. При развитии шока проводят противошоковые мероприятия. Предоперационная подготовка при полных разрывах включает антибиотики, гемостатики, анальгетики, противовоспалительные средства, лекарства для стабилизации гемодинамики.
- Злокачественные опухоли. Оперативные методики дополняют внутрипузырной иммунотерапией, контактной или дистанционной лучевой терапией.
Хирургическое лечение
Больным с ОЗМ при невозможности катетеризации проводят эпицистостомию. В зависимости от характера патологии производятся такие оперативные вмешательства, как:


