Принципы лечения внебольничных пневмоний у взрослых
Американское общество по инфекционным болезням (IDSA) и Американское торакальное общество (ATS) опубликовали основные принципы клинической практики при внебольничной пневмонии (ВП) у взрослых (октябрь 2019 года).
Краткое изложение рекомендаций без анализа и комментариев.
Диагностика
Диагноз внебольничной пневмонии является определенным при наличии у больного рентгенологически подтвержденной очаговой инфильтрации легочной ткани и, по крайней мере, двух клинических признаков из числа следующих: а) остролихорадочное начало заболевания (Т > 38, 0°С) ; б) кашель с мокротой; в) физические признаки (фокус крепитации и/или мелкопузырчатых хрипов, жесткого/бронхиального дыхания, укорочения перкуторного звука) ; г) лейкоцитоз (>10·109/л) и/или палочкоядерный сдвиг (>10%). При этом необходимо учитывать и возможность известных синдромосходных заболеваний/патологических состояний.
Окраска по Граму и посев мокроты
Рутинный посев мокроты и окраска по Граму не рекомендованы для взрослых амбулаторных больных с внебольничной пневмонией.
У госпитализированных пациентов предварительная окраска по Граму и посев секрета дыхательных путей рекомендуются для взрослых с ВП, которая считается тяжелой (особенно у интубированных пациентов) или если ВП удовлетворяет одному из следующих условий:
- в настоящее время пациент проходит эмпирическое лечение метициллин-резистентного золотистого стафилококка (MRSA) или Pseudomonas aeruginosa.
- ранее имела место инфекция MRSA или P. aeruginosa , особенно инфекция дыхательных путей.
- пациент был госпитализирован в течение предшествующих 90 дней и по любой причине получал парентеральные антибиотики.
Посев крови не рекомендуется проводить у взрослых амбулаторных больных с ВП.
Рутинные посевы крови не рекомендуются для госпитализированных взрослых пациентов с ВП.
Посевы крови перед лечением рекомендуются проводить для госпитализированных взрослых пациентов с ВП, которая классифицируется как тяжелая, или которая отвечают одному из следующих условий:
- В настоящее время проходит эмпирическое лечение MRSA или P aeruginosa
- Ранее была инфекция MRSA или P aeruginosa , особенно дыхательных путей
- Был госпитализирован в течение предшествующих 90 дней и по любой причине получал парентеральные антибиотики.
Анализ на антиген Legionellа и пневмококкового антигена в моче
Рутинное исследование мочи на наличие пневмококкового антигена не рекомендуется у взрослых с ВП, кроме случаев, когда ВП является тяжелой.
Рутинное тестирование мочи на наличие антигена Legionella не рекомендуется у взрослых с ВП, за исключением случаев, когда ВП является тяжелой или есть указание на предрасполагающие эпидемиологические факторы (например, вспышка Legionella или недавние путешествия).
Тестирование на Legionella должно состоять из оценки мочевого антигена и сбора секреции нижних дыхательных путей для культивирования на селективных средах или амплификации нуклеиновых кислот (ПЦР-диагностика).
Тестирование на грипп
Если в обществе циркулирует вирус гриппа, рекомендуется проводить тестирование на грипп у взрослых пациентов с ВП.
Эмпирическая антибиотикотерапия рекомендуется взрослым пациентам с клинической картиной ВП и рентгенологически подтвержденным диагнозом ВП независимо от исходного уровня прокальцитонина в сыворотке крови пациента.
Лечение
Решение о госпитализации
Решение о госпитализации у взрослых с ВП должно базироваться прежде всего на оценке степени тяжести заболевания (предпочтительно использовать шкалу PSI (Community-Acquired Pneumonia Severity Index (PSI) for Adults).
Прямое поступление в отделение реанимации рекомендуется для пациентов с ВП, у которых есть гипотония, требующая вазопрессорной поддержки или дыхательная недостаточность, требующая искусственной вентиляции легких.
Амбулаторные схемы лечения антибиотиками
Антибиотики, рекомендованные для взрослых пациентов с ВП, которые в остальном здоровы:
Для амбулаторных взрослых с ВП, у которых есть сопутствующие заболевания, рекомендуются следующие схемы приема антибиотиков:
- Комбинированная терапия:
- Амоксициллин / клавуланат 500 мг / 125 мг 3 раза в день ИЛИ амоксициллин / клавуланат 875 мг / 125 мг два раза в день ИЛИ 2000 мг / 125 мг два раза в день ИЛИ цефалоспорин (цефподоксим 200 мг два раза в день или цефуроксим 500 мг два раза в день) ПЛЮС
- Макролид (азитромицин 500 мг в первый день, затем 250 мг в день, кларитромицин [500 мг два раза в день или пролонгированного высвобождения 1000 мг один раз в день] ) или доксициклин 100 мг два раза в день ИЛИ
Стационарные схемы лечения антибиотиками
Следующие эмпирические схемы лечения рекомендуются взрослым пациентам с нетяжелой формой ВП, у которых нет факторов риска MRSA или P. aeruginosa :
- Комбинированная терапия бета-лактамом (ампициллин плюс сульбактам 1, 5–3 г каждые 6 часов, цефотаксим 1-2 г каждые 8 часов, цефтриаксон 1-2 г ежедневно или цефтаролин 600 мг каждые 12 часов) и макролидом (азитромицин 500 мг ежедневно или кларитромицин 500 мг два раза в день) ИЛИ
- Монотерапия дыхательным фторхинолоном (левофлоксацин 750 мг в день, моксифлоксацин 400 мг в день)
Следующие схемы рекомендуется для взрослых пациентов с тяжелой ВП без факторов риска MRSA или P. aeruginosa :
- Бета-лактам плюс макролид ИЛИ
- Бета-лактам плюс респираторный фторхинолон
Использование антибактериальных препаратов, активных в отношении анаэробных микроорганизмов при подозрении на аспирационную пневмонию не рекомендуется, за исключением случаев, когда подозревается абсцесс легкого или эмпиема.
Антибактериальная терапия препаратами расширенного спектра в отношении MRSA или P. aeruginosa
Эмпирическое назначение антибиотиков, активных в отношении MRSA или P. aeruginosa рекомендуется для взрослых пациентов с ВП только при наличии локально подтвержденных факторов риска.
Эмпирические варианты лечения MRSA включают ванкомицин (15 мг/кг каждые 12 часов) или линезолид (600 мг каждые 12 часов).
Эмпирические варианты лечения P. aeruginosa включают пиперациллин-тазобактам (4, 5 г каждые 6 часов), цефепим (2 г каждые 8 часов), цефтазидим (2 г каждые 8 часов), азтреонам (2 г каждые 8 часов), меропенем (1 г каждый) 8 часов) или имипенем (500 мг каждые 6 часов).
Эмпирическая терапия с учетов возможности наличия MRSA или P. aeruginosa продолжается до получения лабораторных культуральных данных.
Рутинное назначение кортикостероидов не рекомендуется у взрослых пациентов с ВП или при тяжелой пневмонией на фоне гриппа. Одобрено их применение у пациентов с рефрактерным септическим шоком.
Противогриппозное лечение (например, осельтамивир) следует назначать всем взрослым с ВП, у которых тест на грипп положительный.
Антибактериальная терапия у больных гриппом
Стандартное антибактериальное лечение следует изначально назначать взрослым с клиническими и рентгенологическими признаками ВП, у которых тест на грипп положительный.
Продолжительность антибиотикотерапии должна основываться на клинических данных в виде стабилизации состояния пациента и продолжаться не менее 5 дней после достижения клинического улучшения.
Критерии достаточности антибактериальной терапии пневмонии:
- Температура < 37, 5°С
- Отсутствие интоксикации
- Отсутствие дыхательной недостаточности (частота дыхания менее 20 в минуту)
- Отсутствие гнойной мокроты
- Количество лейкоцитов в крови < 10 х 109/Л, нейтрофилов < 80%, юных форм < 6%
- Отсутствие отрицательной динамики на рентгенограмме.
Рентгенологическая динамика отмечается медленнее по сравнению с клинической картиной, поэтому контрольная рентгенография грудной клетки не может служить критерием для определения длительности антибактериальной терапии.
Последующая визуализация грудной клетки
Рутинное последующее обследование не рекомендовано для взрослых пациентов с ВП, у которых симптомы купировались в течение 5-7 дней.
Показания для госпитализации
В соответствии с современными подходами к ведению взрослых больных внебольничной пневмонией значительное их число может с успехом лечится на дому. В этой связи особое значение приобретают показания для госпитализации:
Эозинофилия ( по материалам статьи Anna Kovalszki and Peter F. Weller. Prim Care. 2016 Dec; 43 (4): 607–617. ) 2016)

Эозинофилия представляет собой повышенное количество эозинофилов в тканях и / или крови. Подсчет количества эозинофилов в тканях требует биопсии, однако, количество эозинофилов в крови измеряется более легко и регулярно. Абсолютное количество эозинофилов, превышающее от 450 до 550 клеток / мкл, в зависимости от лабораторных стандартов, считается повышенным. Процент, как правило, превышающий 5% от нормы, считается повышенным в большинстве учреждений, хотя абсолютное значение следует рассчитывать до определения эозинофилии. Это делается путем умножения общего количества белых клеток на процент эозинофилов.
Эозинофилы – это клетки, продуцируемые из костного мозга линии гранулоцитов. Они имеют приблизительный период полураспада от 8 до 18 часов в кровотоке и в основном находятся в тканях, где они могут сохраняться в течение по крайней мере нескольких недель. Функциональные роли эозинофилов многогранны и включают представление антигена; высвобождение липидных, пептидных и цитокиновых медиаторов при остром и хроническом воспалении; реакцию на очищение от гельминтов и паразитов путем дегрануляции; и продолжительные гомеостатические иммунные ответы. Они могут быть частью общей клеточной среды при злокачественных новообразованиях и аутоиммунных заболеваниях, а также при заболеваниях соединительной ткани.
Легкая эозинофилия часто встречается у пациентов с аллергическим заболеванием ( 1500 клеток / мкл ). Аллергический ринит и астма часто вызывают легкую эозинофилию. Атопический дерматит может вызывать более значительную эозинофилию, если он поражает большую часть тела и связан со значительной атопией. Эозинофильный эзофагит, а также другие эозинофильные желудочно-кишечные заболевания могут вызывать легкую периферическую эозинофилию. Хронический синусит, особенно полиповидной разновидности, наблюдаемой при респираторном заболевании, обостренном аспирином, вызывает более выраженный эозинофильный ответ, который может быть в диапазоне от легкой до умеренной. Часто эти пациенты начинают с аллергии на нос и астмы, но затем развивают аномальные каскады, метаболизирующие арахидоновую кислоту, и, следовательно, имеют более драматическое течение заболевания, так и большую выраженность эозинофилии.
Аллергический бронхолегочный аспергиллез, связанный как с грибком (Aspergillus), так и с сенсибилизацией у аллергического / астматического хозяина, может также вызывать различные и иногда значительные степени эозинофилии, а также повышенный общий иммуноглобулин (Ig) E. Хроническая эозинофильная пневмония часто начинается у сенсибилизированного, астматического организма человека. Хотя эти пациенты могут иметь более легкую периферическую эозинофилию в начале заболевания, они часто демонстрируют более умеренную эозинофилию в дальнейшем. У них также есть жидкость бронхоальвеолярного лаважа, которая содержит по крайней мере 40% эозинофилов в до 80% случаев. Эта форма эозинофильной пневмонии может быть предвестником более позднего развития эозинофильного васкулита, эозинофильного гранулематоза с полиангиитом (EGPA), ранее известного как васкулит Churg-Strauss.
Аллергия на лекарства может вызывать эозинофилию от легкой до тяжелой степени, часто быстро нарастает и остепенно замедляется; эозинофилия от аллергии на лекарства может пройти за несколько месяцев. Обычно есть, хотя и не всегда, связанная лекарственная сыпь диффузного / макулопапулезного характера. Пациенты могут также иметь бессимптомную эозинофилию из-за лекарств, особенно пенициллинов, цефалоспоринов или хинолонов. Легочные инфильтраты и периферическая эозинофилия связаны с различными препаратами, включая нестероидные противовоспалительные препараты, сульфаниламидные препараты и нитрофурантоин. Лекарственные заболевания других органов также могут вызывать эозинофилию тканей и крови (например, интерстициальный нефрит, вызванный лекарственными препаратами).
Лекарственная сыпь с синдромом эозинофилии и системных симптомов (DRESS) часто вызывает значительное повышение эозинофилов в дополнение к нарушениям функции печени, нарушению регуляции температуры и лимфаденопатии. В обзорах стационарных больных в Бразилии и Малайзии синдром DRESS был вызван главным образом антибиотиками, противоэпилептическими препаратами (карбамазепин, фенитоин, ламотриджин, вальпроевая кислот) , лекарствами против подагры (аллопуринол) , антиретровирусными препаратами (невирапин, эфавиренц) и нестероидными противовоспалительными препаратами (ибупрофен) . Синдром Стивенса-Джонсона и токсический эпидермальный некролиз, тяжелые и опасные для жизни формы лекарственной аллергии, обычно не вызывают эозинофилию, а скорее нейтрофилию и лимфоцитопению.
Гельминты, обитающие в тканях (глисты), – это паразитарные инфекции, которые часто вызывают эозинофилию легкой или средней степени тяжести. Инфекция Strongyloides является распространенной причиной, в то время как Giardia, паразит просвета, не вызывает эозинофилию.
Выделяют глистные инфекции , вызывающие эозинофилию:
Нематоды
Висцеральная личинка мигранта
филариоз
Тропическая легочная эозинофилия
плавники
Протозойные инфекции
В России паразиты, которых можно заразить без каких-либо поездок в зарубежные страны, включают стронгилоиды, трихинеллы, аскариды, анкилостомы и мигрирующих личинок внутренних органов (Toxocara от собак / кошек). При оценке состояния пациента на предмет возможной глистной этиологии эозинофилии необходимо проводить тестирование на стронгилоиды, поскольку, уникальное среди гельминтов, оно может сохраняться даже спустя десятилетия после первоначальной инфекции. Стронгилоиды могут быть бессимптомными или вызывать мимолетные расстройства, дерматографию, ангионевротический отек и / или боль в животе. Если пациент с недиагностированной стронгилоидной инфекцией получает высокие дозы системных кортикостероидов, может развиться диссеминированный стронгилоидоз. Это иногда связано с кишечным бактериальным сепсисом и может быть смертельным. Анализ иммуноферментного антитела на ферментативную связь является чувствительным тестом на стронгилоиды. Исследования кала на личинки нечувствительны. Серологические или другие доказательства продолжающегося стронгилоидоза заслуживают лечения ивермектином, особенно у пациентов с эозинофилией, которых в конечном итоге можно лечить кортикостероидами.
Некоторые грибы, такие как кокцидиоидомикоз (как острый, так и хронический), диссеминированный гистоплазмоз (реже эозинофильный) и криптококкоз (особенно при инфекциях центральной нервной системы) также связаны с эозинофилией. Coccidioides встречается на юго-западе США, а также в Мексике, Центральной и Южной Америке. Гистоплазма загрязняет птичий и летучий помет, поэтому исследование пещер и проживание в районах с большой популяцией голубей может привести к значительному поражению. Криптококк встречается в почве по всему миру. Эти инфекции часто более значительны и распространяются у людей с ослабленным иммунитетом.
Ретровирус, человеческий Т-клеточный лимфоцитарный вирус-1, является одним из немногих вирусов, связанных с эозинофилией. Он распространен в Японии, Африке, на Карибских островах и в Южной Америке, а также недавно обнаружен в Восточной Европе и на Ближнем Востоке. У пациентов, инфицированных вирусом иммунодефицита человека-1, может быть эозинофилия, не связанная напрямую с инфекцией, но вызванная вторичными явлениями (лекарственная аллергия, эозинофильный фолликулит).
В отличие от «правила», согласно которому только глистные паразиты могут вызывать эозинофилию, существуют 3 простейших, которые могут вызывать периферическую эозинофилию. Isospora belli и Dientamoeba fragilis , как кишечные простейшие, так и саркоцистит, редкие обитающие в тканях простейшие, обнаруживаются только у тех, кто подвергается воздействию в районах Юго-Восточной Азии.
EGPA, ранее известный как синдром Churg-Strauss, возникает, как правило, у атопического индивидуума и вызывает различные заболевания пазух, заболеваний легких и почек, а также может вызывать множественный мононеврит и сосудистые заболевания. EGPA ассоциируется со значительной эозинофилией, повышенными маркерами воспаления и тканевой эозинофилией в пораженных областях. Он имеет общее в дифференциальном диагнозе и разделяет многие аспекты с гиперэозинофильными синдромами. Васкулит часто выявляется на поздних стадиях заболевания, особенно если почка не поражена. EGPA с эозинофилией и преимущественно негеморрагическими проявлениями в легких имеет значительно более низкую распространенность позитивности антинейтрофильных цитоплазматических антител (перинуклеарных антинейтрофильных цитоплазматических антител), чем EGPA с вовлечением почек. EGPA вызывает эозинофилию и симптомы, несопоставимые с обычными аллергическими осложнениями, с поражением пазух, легких и других органов. В первоначальной оценке пациентов с возможным EGPA в последних согласованных рекомендациях от 2015 года предлагается серологическое тестирование на токсокароз и вирус иммунодефицита человека, специфические IgE и IgG для Aspergillus spp., Поиск Aspergillus spp. в мокроте и / или жидкости бронхоальвеолярного лаважа (для оценки аллергического бронхолегочного аспергиллеза), триптазы и витамина B12 уровни (для оценки миелопролиферативного гиперэозинофильного синдрома), мазок периферической крови (для выявления диспластических эозинофилов или бластов, наводящих на мысль о первичном эозинофильном процессе костного мозга) и компьютерная томография грудной клетки (для оценки поражения легких). Дополнительная проработка должна руководствоваться презентацией. Рекомендуется направление для более конкретной оценки квалифицированным ревматологом или иммунологом в центр, который лечит пациентов с васкулитом, учитывая стертый характер EGPA, а также клинические последствия, если он недостаточно пролечен.
Соединительная ткань / аутоиммунные заболевания в различной степени могут быть связаны с периферической эозинофилией. Эозинофилы присутствуют как часть общей воспалительной среды, даже если они не являются типами клеток, вовлеченных в патогенез заболевания. Степень эозинофилии в этих случаях не установлена. Например, в ретроспективном анализе было выявлено, что легкие степени эозинофилии связаны с определенными ревматическими расстройствами, но авторы считают, что лечение нестероидными противовоспалительными препаратами и кортикостероидами нарушает частоту обнаруженной эозинофилии. В одном случае тяжелого ревматоидного артрита было отмечено до 24 000 эозинофилов / мм. 3
При воспалительных заболеваниях кишечника уровень эозинофилов в крови может быть повышен, однако роль эозинофилов в желудочно-кишечных заболеваниях все еще выясняется. Например, уровни эозинофил-рекрутирующего хемокина, эотаксина-1, в тканях коррелировали с тканевой эозинофилией пациентов с язвенным колитом в активном состоянии заболевания. При саркоидозе легкая периферическая эозинофилия была обычным явлением, даже без других атопических заболеваний, присутствующих в ретроспективной когорте пациентов с саркоидозом. При заболевании, связанном с IgG4, относительно недавно признанном, о котором известно, что он вызывает инфильтрацию тканей и опухолевидное разрушение определенных желез, органов и лимфатических узлов, эозинофилия в крови может присутствовать примерно в 25%, и повышение уровня IgE и эозинофилия в крови от легкой до умеренной степени встречаются также. Несмотря на то, что эти расстройства в некоторой степени могут быть связаны с эозинофилией, часто пациенты принимают много лекарств, и необходимо исключить более распространенные причины эозинофилии, такие как лекарственная аллергия.
Эозинофилия, связанная с соединительной тканью, ревматологические и аутоиммунные заболевания
Факторы риска развития хронической пневмонии
Хроническая пневмония является осложнением недолеченного острого воспаления легких. Заболевание сопровождается локальными неспецифическими воспалительными процессами в легочной ткани. Патология становится причиной развития необратимых изменений в легочных и бронхиальных тканях, что приводит к расстройству дыхательной функции и развитию серьезных, порой угрожающих жизни осложнений. Лечение хронической пневмонии в основном консервативное, но при регулярных и тяжело протекающих обострениях возможно хирургическое удаление участка пораженной ткани.

Причины и факторы риска развития пневмонии
Основная причина развития хронического воспалительного процесса в легких – не полностью вылеченная острая пневмония. Этиология рецидивирующей пневмонии такая же, как и у острой – патогенная микрофлора (пневмо-, стафило-, стрептококки), которые начали неконтролируемо размножаться на фоне снижения иммунологической сопротивляемости организма. Хроническая пневмония характеризуется рецидивами. У взрослых распространенная причина обострений – ОРВИ, у детей – ОРВИ, а также такие инфекции, как корь, коклюш, ветрянка.
Хронизации воспалительного процесса подвержены определенные группы пациентов. Наиболее распространенные факторы риска развития пневмонии:
- Пожилые люди. В пожилом возрасте происходит постепенное снижение реактивности организма, который перестает эффективно бороться и инфекцией, в результате чего воспалительный процесс приобретает хроническое течение.
- Гиповитаминоз. Недостаток в организме одного или целой группы витаминов приводит к снижению защитных функций, поэтому человек, страдающий гиповитаминозом, больше остальных склонен к развитию хронических инфекционных заболеваний.
- Злоупотребление вредными привычками (алкоголизм, курение). Вредные привычки оказывают угнетающее воздействие на работу многих внутренних органов и систем. Вдыхание дыма при активном курении нарушает функцию легких, а регулярное употребление алкоголя снижает защитные функции.
- Наличие сопутствующего хронического бронхита, осложнением которого может стать хроническая пневмония.
- Хронические воспалительные заболевания верхних дыхательных путей: фарингит, ларингит, синусит, ринит, трахеит, тонзиллит.
- Постоянное вдыхание загрязненного воздуха, пыли, дыма, химических веществ.
Хроническая пневмония в детском возрасте может стать следствием редкого генетического нарушения – дефицит альфа-1-антитрипсина, при котором наблюдается врожденная нехватка легочных протеаз альфа-1-антитрипсин. Хроническая пневмония часто диагностируется у недоношенных новорожденных, детей с пороками внутриутробного развития, гипотрофией, экссудативным диатезом, перенесенным туберкулезом. В группу риска входят лица, которые в детском возрасте часто болели тяжелыми респираторными заболеваниями, препятствующими полноценному росту и развитию дыхательной системы:
- тонзиллит – хроническое воспаление небных миндалин, являющееся результатом частых ангин;
- аденоидит – воспаление глоточной миндалины лимфоглоточного кольца;
- синусут – инфекционно-воспалительный процесс, затрагивающий слизистую оболочку околоносовых пазух;
- хронический фарингит – воспалительный процесс в слизистой оболочке задней стенки глотки;
- хронический ларингит – воспалительный процесс в слизистой гортани и голосовых связках.
Клиническая картина заболевания

Клиническая картина хронической пневмонии
Хронический воспалительный процесс в легких характеризуется периодами ремиссий и обострений. В стадии ремиссии клиника скудная либо полностью отсутствует. Общее самочувствие не нарушено, периодически беспокоит непродуктивный кашель. В периоды обострений симптомы более выражены. Больного беспокоят:
- повышение температуры до субфебрильных и фебрильных значений;
- слабость, вялость;
- обильное потоотделение;
- постоянный кашель с отделением мокроты, в которой могут присутствовать включения слизи и гноя.
Могут беспокоить локализованные боли в области груди, иногда в мокроте появляются частички крови. Если в период обострения лечение неадекватное либо непродолжительное, болезнь не переходит в стадию ремиссии, сопровождаясь вялотекущим воспалением, симптомы которого:
- слабость, сонливость;
- сухой или продуктивный кашель;
- одышка после физических нагрузок.
В таких ситуациях требуется дополнительная медикаментозная терапия под строгим наблюдением врача. Только после адекватного и правильного лечения можно добиться ремиссии.
Лечение
Лечением хронической пневмонии будет заниматься врач-пульмонолог. Полностью излечиться от заболевания невозможно, главные цели консервативной терапии – как можно дольше продлить ремиссию, устранить патологическую симптоматику, предотвратить осложнения.
Схема терапии при хроническом течении соответствует протоколу лечения острой формы пневмонии. Используемые группы препаратов:
- Антибиотики. Пневмония легких в стадии обострения требует индивидуально подобранной антибактериальной терапии, препарат подбирается с учетом типа возбудителя. Часто одновременно используются 2 антибиотика разных групп:
- ;
- Сульфален; и др.
Также проводится витаминная и иммунокорригующая терапия для повышения защитных функций организма.
Профилактика хронической пневмонии и рецидивов

Чтобы избежать хронизации воспалительного процесса, необходимо исключить следующие факторы риска, предрасполагающие к развитию пневмонии:
- курение как активное, так и пассивное:
- производственные факторы, связанные с трудовой деятельностью: работа в закрытых загрязненных помещениях, шахтах, рудниках, а также с токсическими веществами;
- своевременное лечение назофарингеальной инфекции под контролем врача, самолечение противопоказано;
- оздоровление в санаторно-курортных профилакториях.
Для профилактики рецидивов проводятся такие процедуры:
- Дыхательная гимнастика. Представляет собой комплекс специальных дыхательных упражнения, которые направлены на улучшение работы органов дыхания и профилактику осложнений. Пациентам с диагнозом хроническая пневмония, дыхательный упражнения подбираются индивидуально, с учетом возраста, характера течения заболевания, наличия осложнений и пр. Регулярное выполнение упражнений способствует качественному насыщению клеток кислородом, укреплению защитных функций организма, ускорению обменных процессов, улучшению работы бронхолегочной системы. Важно соблюдать технику выполнения упражнений, поэтому первые занятия проводятся под наблюдением физиатра.
- Лечебный массаж. Лечебный массаж оказывает благоприятной воздействие на весь организм и органы дыхательной системы. Он позволяет улучшить функцию легких и бронхов, нормализовать кровообращение, повысить функцию внешнего дыхания за счет мощного бронхолитического эффекта, усилить дренажную способность легких, укрепить мышцы грудной клетки, восстановить работу дыхательного центра в продолговатом мозге. Массажные манипуляции должен выполнять опытный мануальный терапевт, который в совершенстве владеет техникой и знает анатомию тела. Процедура оказывает общеукрепляющее действие, рекомендована как взрослым, так и детям, страдающим хроническими заболеваниями дыхательной системы.
Огромную пользу для органов дыхания и всего организма приносят физиотерапевтические процедуры:
- СМВ-терапия – прогревание поверхностных тканей электромагнитными волнами. Вследствие термического воздействия происходит расширение капилляров, усиливается кровоток, в патологическом очаге разрушаются продукты распада клеток, нормализуется кислородоснабжение и трофика тканей.
- Индуктотермия – разновидность магнитотерапии, предполагающая воздействие на организм волн высокой часотоы. Процедура обладает противовоспалительным, иммуностимулирующим, регенерирующим, обезболивающим эффектом.
- Лекарственный электрофорез – чрезкожное ведение лекарственных веществ с помощью электрического тока. Препараты, используемые для лечения хронической пневмонии: антибиотики, анестетики, противовоспалительные и пр.
Все лекарства, доступные к продаже в аптеках Вашего города, а также цены на них, Вы можете увидеть на нашем сайте, введя в поисковой строке название лекарства и запустив поиск.
Типы эозинофильной пневмонии
Эозинофильная пневмония разделяется на несколько различных типов с учётом этиологии. В числе известных причин — лекарственные средства и химические агенты из окружающей среды, паразитарные инфекции и злокачественные опухоли. Эозинофильная пневмония также может иметь аутоиммунный характер (синдром Чарга—Стросса) и не иметь видимых причин, идиопатическая. В зависимости от клинической картины, различают острую и хроническую идиопатические эозинофильные пневмонии.
Эозинофильная пневмония может развиваться различными путями в зависимости от фоновой причины заболевания. Многие заболевания, в том числе бронхиальная астма и экзема, обусловлены чрезмерной реакцией эозинофилов на окружающие триггеры и высвобождением избытка цитокинов, в частности, гистамина. В целом, любая эозинофильная пневмония обусловлена чрезмерной эозинофильной реакцией или дисфункцией лёгких.
Лекарственные средства, токсикомания и воздействия окружающий среды могут нарушать реактивность эозинофилов. Нестероидные противовоспалительные препараты, ампициллин и ингаляционные наркотики (героин, кокаин) могут вызывать аллергический ответ, приводящий к эозинофильной пневмонии. Также к провоцирующим химическим факторам относят сульфиты, силицилат алюминия и сигаретный дым.
Паразитарные инфекции
Различают три механизма развития эозинофильной пневмонии при паразитозах — инвазия паразитов в лёгкие, их временное обитание в лёгких в рамках жизненного цикла или попадание в лёгочную ткань через кровоток. Эозинофилы мигрируют в лёгочную ткань для борьбы с паразитами, что приводит к развитию эозинофильной пневмонии.
Острая и хроническая эозинофильные пневмонии
Причины этих типов эозинофильной пневмонии неизвестны.
Клиническая картина
Большинство типов эозинофильной пневмонии имеют схожую симптоматику. В клинической картине преобладают кашель, лихорадка, одышка и ночная потливость. Острая эозинофильная пневмония обычно развивается быстро. Через одну-две недели после начала кашля и повышения температуры развивается тяжёлая дыхательная недостаточность, требующая искусственной вентиляции лёгких. Хроническая эозинофильная пневмония развивается более медленно, в течение нескольких месяцев, проявляясь лихорадкой, кашлем, одышкой, хрипами и снижением массы тела.
Медикаментозная эозинофильная пневмония и пневмония, спровоцированная факторами окружающей среды, имеет схожую клиническую картину и возникает на фоне воздействия известного провоцирующего фактора. Эозинофильная пневмония, обусловленная паразитарной инфекцией, имеет схожий продром, дополняющий различную симптоматику паразитарных инвазий.
Диагностика
Эозионфильная пневмония диагностируется при выявлении эозинофилии в клиническом анализе крови и патологических изменений при рентгенографии и КТ. При обнаружении эозинофилии лёгочной ткани в лёгочном биоптате. При обнаружении повышенного содержания эозинофилов в жидкости, полученной при бронхоскопии (бронхоальвеолярном лаваже). Взаимосвязь заболевания с приёмом лекарственных препаратов или неопластическим процессом обычно выявляется при анализе истории болезни пациента. Специфические паразитарные инфекции выявляются в результате выяснения возможных контактов пациента с паразитами и лабораторных исследований. Если причина не выявляется, выставляется диагноз острой или хронической идиопатической эозинофильной пневмонии.
Острая эозинофильная пневмония сопровождается дыхательной недостаточностью, обычно развивающейся менее чем через неделю после повышения температуры тела; мультифокальным поражением лёгких и гидротораксом по данным рентгенографии; превышением 25 % эозинофилов при бронхоальвеолярном лаваже. Помимо этого, типично обнаружение лейкоцитоза в общем анализе крови, повышение СОЭ, увеличение уровня иммуноглобулина E. Спирометрия обычно обнаруживает рестриктивный процесс с уменьшением диффузионной способности окиси углерода.
Для хронической эозинофильной пневмонии характерно длительное, более одного месяца, течение. При лабораторных исследованиях выявляется эозинофилия крови, высокая СОЭ, железодефицитная анемия и тромбоцитоз. При рентгенографии фокусы затемнения могут обнаруживаться в различных отделах лёгочных полей, однако наиболее типична их периферическая локализация.
При связи эозинофильной пневмонии с другим заболеванием (опухолью или паразитарной инфекцией), лечение основного заболевания способствует регрессии эозинофильного поражения лёгких.
При идиопатических эозинофильных пневмониях терапия кортикостероидами позволяет достичь быстрой, в течение одного-двух дней, регрессии симптомов. Используются как внутривенные (метилпреднизолон), так и оральные (преднизон) кортикостероиды. При острой эозинофильной пневмонии, лечение обычно продолжается в течение месяца после исчезновения симптомов и нормализации рентгенографической картины. При хронической эозинофильной пневмонии, лечение обычно продолжается на протяжении трех месяцев после клинико-рентгенологической регрессии симптомов (обычно — в пределах четырёх месяцев в целом). Ингаляционные стероиды (флутиказон) эффективны в случае рецидива заболевания после отмены орального преднизона. При обширном поражении лёгочной ткани и выраженной дыхательной недостаточности может потребоваться искусственная вентиляция лёгких.
Опухоли лёгких могут быть доброкачественными и злокачественными, а также метастатическими.
• Доброкачественные опухоли не разрушают, не инфильтрируют ткани и не дают метастазов (пример — гамартомы).
• Злокачественные опухоли прорастают в окружающие ткани и дают метастазы (пример — рак лёгкого). В 20% случаев диагностируют локальные формы злокачественных опухолей, в 25% имеются регионарные, а в 55% — отдалённые метастазы.
• Метастатические опухоли первично возникают в других органах и дают метастазы в лёгкие.
На рак лёгкого приходится более 90% всех лёгочных новообразований и 28% от всех летальных исходов, возникающих в результате опухолевых заболеваний у человека. Это самая частая злокачественная опухоль у мужчин (35% всех опухолей) и женщин (30%) в возрасте 45—70 лет (у женщин рак лёгкого по частоте стоит на третьем месте после рака молочной железы и рака шейки матки). В последние годы отмечен рост частоты первичного рака лёгких среди женщин, при этом заболевание у женщин возникает в более молодом возрасте, чем у мужчин. В России за последние 35 лет число больных раком лёгкого увеличилось почти в 3 раза. В США опухоли лёгких встречаются с частотой 70 на 100 000 населения, при этом афроамериканцы заболевают в 1,5 раза чаще по сравнению с белым населением. Наиболее часто лёгочные новообразования встречаются в Великобритании и Польше, где распространённость превышает 100 на 100 000 населения, реже всего — в Сенегале и Нигерии (менее 1 на 100 000).
Эозинофилия (эозинофильный лейкоцитоз), или повышение уровня эозинофилов в крови
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эозинофилия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Эозинофилия – это состояние, при котором отмечается повышение уровня эозинофилов в крови. Эозинофилы представляют собой один из видов белых клеток крови – лейкоцитов, образуются в костном мозге, откуда попадают в кровоток. Повышение их количества отмечается при паразитарных и аллергических заболеваниях, туберкулезе, инфекционных процессах и некоторых других состояниях и заболеваниях, требующих полноценного обследования и специфической терапии.
Разновидности эозинофилии
По количеству клеток в единице крови различают следующие эозинофилии:
- легкая, когда содержание эозинофилов составляет от 500 до 1500 в микролитре крови;
- умеренная, когда содержание эозинофилов составляет от 1500 до 5000 в микролитре крови;
- выраженная, когда содержание эозинофилов составляет более 5000 в микролитре крови.
- первичную, или клональную эозинофилию, которая наблюдается при патологиях крови;
- вторичную, или реактивную эозинофилию, которая развивается как ответная реакция на аллергены, паразитарные инвазии и т.д.
- идиопатическую, или транзиторную эозинофилию, причины которой выяснить не удается.
В наибольшей степени эозинофилы задействованы в иммунном ответе с выраженным аллергическим компонентом.
Аллергическая реакция является одной из форм ответа организма на проникновение извне чужеродных агентов (аллергенов).
Аллергеном может стать практически любое вещество, однако чаще в роли аллергена выступают белки. При первом попадании аллергена в организм клетки лимфоциты начинают вырабатывать особый вид антител IgE, играющих ключевую роль в развитии аллергической реакции при повторном контакте организма с данным аллергеном. Антитела активируют эозинофилы, приводя к их повышенному содержанию в крови.
Заболевания, при которых повышаются эозинофилы крови
Эозинофилия является характерным проявлением аллергических заболеваний и состояний, таких как:
- аллергический ринит и конъюнктивит;
- атопический дерматит;
- бронхиальная астма;
- пищевая аллергия и др.
С одной стороны, эозинофилы обладают противопаразитарной активностью, за счет способности выделять эозинофильный катионный белок и активные формы кислорода, которые губительны для гельминтов. С другой стороны, продукты метаболизма гельминтов вызывают реакцию гиперчувствительности, для которой свойственны симптомы аллергии.
Следующая группа заболеваний, протекающих с повышением количества эозинофилов, – ревматологические патологии, или системные воспалительные заболевания соединительной ткани. Данные заболевания в абсолютном большинстве случаев являются аутоиммунными.
В основе аутоиммунных процессов лежит нарушение распознавания клетками иммунной системы собственных тканей, в результате чего они воспринимаются как чужеродные. Против них начинают вырабатываться антитела, и запускается воспалительный процесс.
Одним из аутоиммунных заболеваний, для которого характерна эозинофилия, является разновидность васкулита (воспаления сосудов) – эозинофильный гранулематоз с полиангиитом, или синдром Черджа–Стросса (воспаление мелких и средних кровеносных сосудов).
Эозинофилия может свидетельствовать о наличии в организме злокачественного процесса. Это связано с тем, что клетки злокачественных опухолей вырабатывают, среди прочего, вещества, стимулирующие образование эозинофилов. Так, эозинофилия является частым симптомом хронического миелолейкоза.
К каким врачам обращаться при эозинофилии
Эозинофилия не является самостоятельным заболеванием, но может быть признаком аллергических, аутоиммунных, инфекционных патологий.
Поэтому сначала можно обратиться к терапевту (врачу общей практики) или педиатру , если пациентом является ребенок. Зачастую данных, собранных в процессе опроса и клинического осмотра пациента, может оказаться достаточно для направления на прием к узкопрофильному специалисту. Так, при впервые выявленном аллергическом заболевании требуется консультация аллерголога-иммунолога, при гельминтозе – врача-инфекциониста, а при подозрении на аутоиммунный процесс – ревматолога.
Диагностика и обследование при эозинофилии
После тщательного сбора анамнеза и выявления ключевых фактов развития заболевания назначают лабораторные обследования.
Клинический анализ крови с определением лейкоцитарной формулы необходим для определения количества эозинофилов. В данном исследовании важно провести микроскопию мазка, которая позволяет не только достоверно подсчитать количество эозинофилов, но и выявить наличие в крови специфических клеток, характерных, например, для лейкоза и некоторых аутоиммунных заболеваний.
Клинический анализ крови – одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови с подсчетом процентного содержания разновидностей лейкоцитов (определение общего количества лейкоцитов и процентного соотношения основных субпопуляций лейкоцитов: нейтрофилов, лимфоцитов, моноцитов, эозинофилов и базофилов) и определение скорости оседания эритроцитов.
Первые признаки пневмонии: симптомы и причины
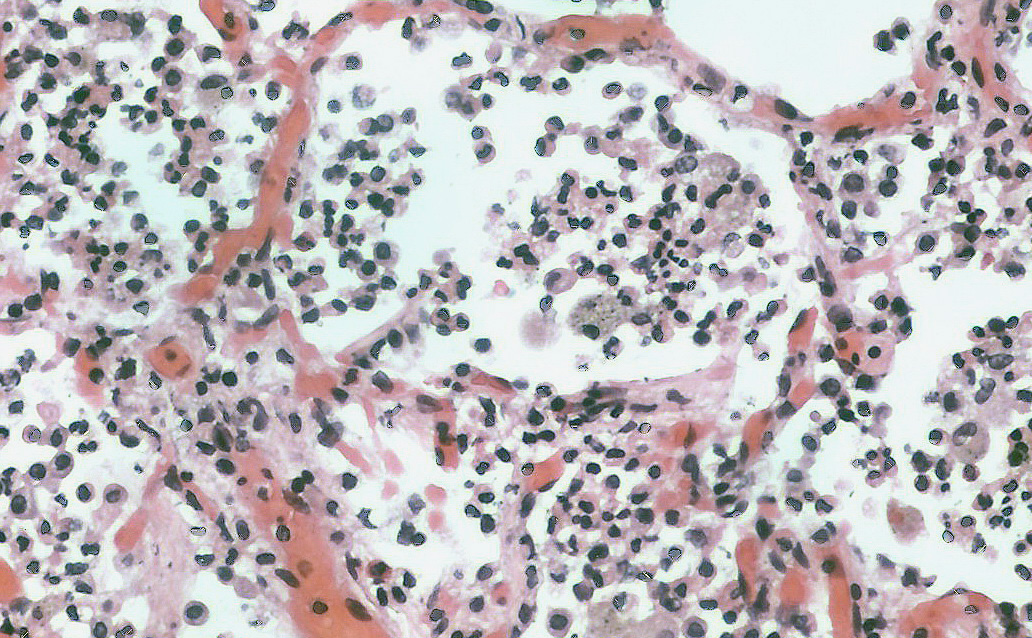
Пневмония или воспаление легких – это заболевание легких преимущественно инфекционного происхождения с поражением концевых участков легких – альвеол и нарушением газообмена на их уровне. Альвеолы заполняются жидкостью или гнойным материалом, вызывая кашель с мокротой, реже кровохарканье, жар, озноб и затрудненное дыхание. Пневмонию могут вызывать различные микроорганизмы, включая бактерии, вирусы и грибы.
Пневмония может варьировать от легкой до угрожающей жизни, наиболее опасное для младенцев и детей младшего возраста, людей старше 65 лет и людей с ослабленной иммунной системой.
Симптомы пневмонии
Признаки и симптомы пневмонии варьируются от легких до тяжелых, в зависимости от таких факторов, как тип микроба, вызывающего инфекцию, возраст и общее состояние здоровья. Легкие признаки и симптомы часто похожи на симптомы простуды или гриппа, но они длятся дольше.
Признаки и симптомы пневмонии могут включать в себя:
- Боль в груди, когда вы дышите или кашляете
- Кашель с мокротой
- Сбивчивое дыхание (одышка) при меньшей нагрузке, разговоре, в покое
- Усталость
- Температура тела ниже нормальной (у взрослых старше 65 лет и людей со слабой иммунной системой)
- Изменение настроения, аппетита, физической активности у пожилых (в сочетании с другими факторами)
- Тошнота, рвота или диарея (в редких случаях)
У новорожденных и младенцев может не быть никаких признаков инфекции. Может быть рвота, лихорадка и кашель, беспокойство, усталость и отсутствие энергии, а также проблемы с дыханием и приемом пищи.
Когда обратиться к врачу
Обратитесь к врачу, если у вас проблемы с дыханием, боль в груди, постоянная лихорадка (38.5 C) или выше, кашель, особенно если вы кашляете с мокротой.
Важно, чтобы обращались к врачу люди из групп риска:
- Взрослые старше 65 лет
- Дети младше 2 лет с признаками и симптомами
- Больные с экзогенной интоксикацией (алкоголь, наркотики)
- Люди с плохим и удовлетврительным состоянием здоровья или ослабленной иммунной системой
- Пациенты с хроническими заболеваниями, особенно в стадии декомпенсации (обструктивный бронхит, сердечная недостаточность, сахарный диабет, цирроз печени)
- Люди, получающие химиотерапию или лекарства, которые подавляют иммунную систему
- Длительно лежащие в постели
Для некоторых пожилых людей и людей с сердечной недостаточностью или хроническими заболеваниями легких пневмония может быстро стать опасным для жизни состоянием.
Причины пневмонии
Пневмонию могут вызвать многие микроорганизмы. Наиболее распространенными являются бактерии и вирусы в воздухе, которым мы дышим, особенно в воздухе помещений. иммунитет человека обычно предотвращает заражение этими микроорганизмами легких. Но иногда эти микробы могут подавить иммунную систему, даже если здоровье в целом хорошее.
Пневмония классифицируется в соответствии с типами микроорганизмов, которые ее вызывают и места возникновения инфекции.
Внебольничная пневмония
Внебольничная пневмония является наиболее распространенным типом пневмонии. Это происходит за пределами больниц или других медицинских учреждений. Это может быть вызвано:
Бактерии: Наиболее распространенной причиной бактериальной пневмонии является пневмококк (лат. Streptococcus pneumoniae). Этот тип пневмонии может возникнуть сам по себе или после того, как вы простудились или заболели гриппом. Может затронуть одну часть (долю) легкого.
Бактериоподобные организмы. Mycoplasma pneumoniae также может вызывать пневмонию. Обычно он вызывает более легкие симптомы, чем другие виды пневмонии. Ходячая пневмония – это неофициальное название для данного типа пневмонии, которая обычно недостаточно серьезна, чтобы требовать постельного режима.
Грибы или плесень: Этот тип пневмонии чаще всего встречается у людей с хроническими проблемами со здоровьем или ослабленной иммунной системой, а также у людей, которые вдыхали большие дозы организмов. Грибки, вызывающие его, могут быть обнаружены в почве или птичьем помете и варьируются в зависимости от географического положения.
Вирусы. Некоторые вирусы, вирус гриппа, герпес-вирусы, аденовирусы вызывающие простуду, могут также вызывать пневмонию. Вирусы являются наиболее распространенной причиной пневмонии у детей младше 5 лет. Вирусная пневмония обычно легкая. Но в некоторых случаях это может стать очень серьезным.
Внутрибольничная пневмония
Некоторые люди заболевают воспалением легких во время пребывания в больнице из-за другой болезни. Больничная пневмония может быть серьезной, потому что бактерии, вызывающие ее, могут быть более устойчивыми к антибиотикам и потому, что люди, которые ее получают, уже больны и ослаблены. Люди, которые находятся на дыхательных аппаратах (ИВЛ), часто используемых в отделениях интенсивной терапии, подвержены более высокому риску этого типа пневмонии.
Пневмония, связанная с медицинским вмешательством
Это бактериальная инфекция, которая встречается у людей, которые находятся в учреждениях длительного ухода или получают лечение в амбулаторных условиях, включая центры диализа почек. Как и внутрибольничная пневмония, может быть вызвана бактериями, которые более устойчивы к антибиотикам.
Аспирационная пневмония
Аспирационная пневмония возникает, когда пациент вдыхает пищу, питье, рвоту или слюну в легкие. Аспирация более вероятна, если что-то нарушает нормальные рвотный или кашлевый рефлексы, например, повреждение мозга, чрезмерное употребление алкоголя или наркотиков.
Факторы риска
Пневмония может повлиять на любого. Но в двух возрастных группах риск повышен:
- Дети 2 лет или младше
- Люди в возрасте 65 лет и старше
Другие факторы риска включают в себя:
- Нахождение в стационаре: повышается риск развития пневмонии, особенно в отделениях интенсивной терапии больниц, особенно при искусственной вентиляции лёгких.
- Хроническое заболевание. Риски заболеть пневмонией повышаются при бронхиальной астме, хронической обструктивной болезни легких (ХОБЛ) или хронических заболеваних сердца, сахарном диабете, циррозе печени.
- Курение. Курение нарушает естественную защиту организма от бактерий и вирусов.
- Ослабленная или подавленная иммунная система. Люди с ВИЧ/СПИДом, перенесшие пересадку органов, болеющие туберкулёзом получающие химиотерапию или длительно принимающие стероиды.
Осложнения при пневмонии
Даже при лечении некоторые люди с пневмонией, особенно в группах высокого риска, могут испытывать осложнения, в том числе:
- Бактерии в кровотоке (бактериемия). Бактерии, попадающие в кровь из легких, могут распространить инфекцию на другие органы, что может стать причиной нарушения функции этих органов и дальнейшего прогрессирования заболевания.
- Затрудненное дыхание (одышка). При тяжёлых пневмониях, особенно на фоне хронических заболеваний легких, возникают проблемы с получением достаточного количества кислорода. Может потребоваться госпитализация и использование дыхательного аппарата (ИВЛ) на время лечения.
- Накопление жидкости вокруг легких (плевральный выпот). Пневмония может вызвать накопление жидкости в тонком пространстве между слоями ткани, которые выстилают легкие и грудную полость (плевру).
- Абсцесс легкого. Абсцесс возникает, если в легких образуется гной. Абсцесс обычно лечится антибиотиками. Иногда для удаления гноя требуется операция или дренаж с длинной иглой или трубкой, помещенной в абсцесс.
При подозрение на пневмонию обязательно обращение к врачу!
Не своевременное обращение, самолечение приводят к поздней диагностике, антибиотикорезистентности, различным осложнениям и даже летальному исходу.
Комментарий эксперта
Какие особенности у коронавирусной пневмонии?
Бактериальная пневмония отличается от пневмонии, вызванной коронавирусной инфекцией. Ковидная возникает после контакта с больным COVID-19, бактериальная развивается как осложнение заболевания, например, в результате переохлаждения, ОРВИ. Бактериальная обычно односторонняя, а коронавирусная – чаще всего двухсторонняя. Для ковидной пневмонии характерна высокая температура, быстрое нарастание дыхательной недостаточности часто при отсутствии кашля, в то время как бактериальная обычно протекает с невысокой температурой и сильным кашлем с мокротой. Коронавирусную пневмонию выявляют по характерному КТ-феномену – наличию в периферических отделах легких затемнений по типу матового стекла.
Иванов Владислав Сергеевич