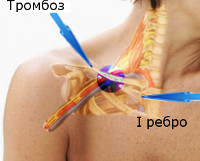
Тромбоз подключичной вены: особенности недуга, лечение и профилактика
Острый тромбоз подкрыльцовой или подключичной вены очень мало известен. Заболевание наблюдается в любом возрасте, но особенно часто у юношей. Оно возникает обычно после привычных или необычных движений рук (кегли, теннис, профессиональная деятельность и т. д.). Первыми симптомами являются онемение руки и отек кисти. Боль в большинстве случаев не интенсивна, часто ощущается только давление в подмышечной области. При исследовании обращают на себя внимание проступающие поверхностные вены плеча, а также грудной и дельтовидной областей (компенсаторное коллатеральное кровообращение). Затромбированная подкрыль цо в а я вена прощупывается не во всех случаях, а только при вовлечении в патологический процесс плечевых вен. Рецидивы нередки. В неясных случаях диагноз выясняет венография; часто, однако, можно обойтись без нее.
Эту первичную форму тромбоза всегда следует отличать от вторичных форм, возникающих вследствие сдавления подключичной или верхней полой вены опухолями (рентгенологическое исследование средостения!). Иногда наряду с тромбозом подкрыльцовой вены одновременно имеется нервно-сосудистый синдром, синдром Педжета—Шреттера (Paget— Schrotter).
Постфлебитический синдром имеет много общего с симптомокомплексом варикозного расширения вен. Его отличительные черты—хронический отек, расширенные вены, постфлебитические изъязвления, хроническая экзема и другие изменения кожи (пигментации, индуративные явления), фиброзные уплотнения в подкожной клетчатке. Как правило, процесс односторонний. Боли редко бывают очень интенсивными. Часто отмечается наклонность к рецидивирующим флебитам. Рецидивы могут иметь место и без развития описанного выше постфлебитического симптомокомплекса. Тот, кто однажды перенес флебит; всегда находится под потенциальной угрозой рецидива. Однако боли в области вен в подобных случаях не обязательно являются выражением вспыхнувшего воспаления, часто они указывают лишь на наличие повышенной чувствительности (чувствительность к погоде). При исследовании почти всегда удается уточнить причину болей. Субъективные жалобы поразительно быстро прекращаются при высоком положении ноги.

Варикозный симптомокомплекс (расширение вен) проявляется в самых разнообразных жалобах. Единичные и лишь незначительно расширенные вены у чувствительных лиц иногда вызывают очень болезненные ощущения, в то время как у многих носителей резко выраженных варикозных расширений симптомы почти отсутствуют. Некоторые больные жалуются лишь на усталость в ногах, другие указывают на колющие боли, преимущественно после длительного стояния, или ночные судороги в ногах. Диагноз легок при поверхностных, доступных наблюдению варикозных расширениях, но может быть затруднен при варикозно расширенных венах, расположенных глубоко в области икроножных мышц (см. ниже пробу Тренделенбурга).
Вследствие расширения вен неплотно смыкаются клапаны, необходимые для регуляции венозного оттока. Тромбофлебитические процессы, которые следует рассматривать как следствие варикозного расширения вен более или менее крупных областей, обусловливают дальнейшее ухудшение циркуляции, что приводит к картине так называемой хронической недостаточности венозной системы. Хроническую венозную недостаточность характеризуют отек, цианоз, набухание вен и в далеко зашедших случаях—хронические язвы.
Для распознавания недостаточности глубоких вен предложены различные функциональные пробы. Наиболее известна проба Тренделенбурга: у больного в лежачем положении с высоко поднятой ногой при поглаживании по направлению к центру опорожняются от крови поверхностные вены. Затем пальцем зажимают в верхнем отделе просвет большой вены бедра, предлагают больному встать и быстро снимают зажимающий палец с вены. При повторной пробе устранение давления с вены производят лишь спустя 35 секунд. Если после устранения давления с большой бедренной вены происходит быстрое заполнение вен, но этого не наступает после сдавления в течение 35 секунд, то результаты пробы говорят о недостаточности клапанов v. saphena, но достаточной функции тех более мелких коммуникационных вен, которые обеспечивают связь поверхностных и глубоких вен. конечности. При недостаточности клапанов глубоких и коммуникационных вен при функционирующих клапанах v. saphena magna заполнение поверхностных вен происходит в течение 35 секунд.
Варикозные расширения вен в большинстве случаев возникают на почве врожденной слабости венозной стенки без особого внешнего повода. Поэтому в анамнезе исключительно часто имеются указания на семейный характер заболевания.
Значительно реже наблюдаются вторичные варикозные расширения вен как следствие длительного местного застоя (беременность, опухоли брюшной полости, асцит).
Язвы голени в 90% случаев обусловлены варикозным симптомокомплексом, а в остальных случаях возникают на почве артериальной непроходимости. При длительной гипертонии иногда также может произойти настолько резкое нарушение артериального кровоснабжения (вследствие атеросклероза кожных сосудов), что могут развиться изъязвления без осциллометрически обнаруживаемых заметных расстройств. Эти изъязвления обозначают как «ишемические язвы ногпри гипертонии» (Martorell).
При хронических язвах следует также подумать о возможности редко встречающегося синдрома Вернера. Речь идет о наследственном страдании у физически недоразвитых лиц (типичны малый рост, худощавость, тонкие конечности, выпяченный живот, недоразвитие половых органов, нарушения менструаций, преждевременное постарение на 3-й или 4-й декаде жизни с ранним поседением волос, сухая морщинистая кожа, катаракта, остеопороз и атеросклероз). На ногах и в меньшей степени на руках образуются участки склеродермически подобной кожи с утолщениями рогового слоя в местах, подвергающихся давлению. На этих местах часто имеются не поддающиеся терапии изъязвления. В измененных участках кожи можно прощупать в виде узелков отложения извести (calcinosis circumscripta), часто наблюдается отторжение их в виде крошковатых масс. Иногда клинической картине сопутствует легкая форма сахарного диабета. Причина заболевания неизвестна. Вероятно, речь идет о какой-то конституциональной аномалии.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Синдром Педжета-Шреттера ( Тромбоз перенапряжения , Тромбоз усилия )
Синдром Педжета-Шреттера – это первичный тромбоз подключичной вены, связанный с интенсивной и повторяющейся нагрузкой на верхние конечности. Заболевание достаточно редкое, но характерное для физически активных молодых людей и ассоциированное с риском осложнений. Проявляется отеком, изменением кожной окраски, чувством распирания, болью, расширением подкожной венозной сети. Верификация диагноза проводится инструментальными методами – с помощью УЗДС, флебографии, МР- и КТ-ангиографии подключичной зоны. Лечение основано на сочетании консервативных и оперативных методик (антикоагулянты, селективный тромболизис, декомпрессионные техники).
МКБ-10
Общие сведения
Синдром Педжета-Шреттера (тромбоз усилия или перенапряжения) назван в честь английского хирурга Д. Педжета, впервые подробно описавшего случай отека и синюшности верхней конечности (1875 г.), и австрийского отоларинголога Л. Шреттера, который в 1884 году высказал предположение о связи нарушений с повреждением вены на фоне мышечного напряжения. Заболевание составляет 30–40% спонтанных тромбозов подключично-подмышечного сегмента и 10–20% всех флеботромбозов верхних конечностей. Для общей популяции патология достаточно редкая – встречается у 1–2 человек на 100 тыс. населения в год. Обычно болеют молодые люди в возрасте от 20 до 30 лет (мужчины в 2–4 раза чаще), хотя зафиксированы случаи патологии даже у стариков и детей.

Причины
Тромбоз перенапряжения обычно возникает при занятиях видами спорта, предполагающими постоянные и энергичные движения в плечевом поясе (с ретроверсией, гиперабдукцией, разгибанием руки) – борьбой и другими единоборствами, гимнастикой, плаванием. Ему подвержены баскетболисты, хоккеисты, игроки в бильярд. Аналогичная ситуация характерна для лиц, занимающихся физическим трудом (маляров, автослесарей, грузчиков, рабочих сталелитейных цехов). От 60% до 80% пациентов сообщают о наличии в анамнезе энергичных упражнений либо интенсивной мышечной работы.
Хотя заболевание имеет первичный характер, существуют определенные предпосылки для его развития. Доказана роль некоторых анатомических особенностей, способствующих повреждению (шейное ребро, врожденные спайки, гипертрофия сухожилий лестничных мышц, аномальное прикрепление реберно-ключичной связки). Они ограничивают подвижность подключичной вены, делая ее более восприимчивой к механической травматизации и сдавлению от физического усилия с участием плечевого пояса.
В отличие от флеботромбозов иной локализации (нижних конечностей, висцеральных), роль наследственных и приобретенных тромбофилий в развитии и прогрессировании синдрома Педжета-Шреттера остается неясной. Некоторые авторы описывают более высокую частоту мутаций фактора V Лейдена и протромбина, выявляя их у 2/3 пациентов с первичным поражением подключичного сегмента. Другие исследователи опровергают подобную связь, показывая, что встречаемость коагулопатий сопоставима с таковой в популяции.
Патогенез
Сужение венозного просвета опосредовано наружной компрессией гипертрофированной мускулатурой плечевого пояса (передней лестничной, подключичной, подлопаточной, большой грудной мышцами) с вовлечением костно-сухожильных образований, ограничивающих промежуток между сосудом и I ребром. Это создает чрезмерную нагрузку, приводящую к микротравме эндотелия с активацией коагуляционного каскада.
Морфологическую основу синдрома составляют нарушения в концевом отделе вены. Хроническая травматизация и гипоксия запускают гиперплазию интимы и синтез соединительнотканных волокон. Под влиянием фиброзных изменений сосудистая стенка становится ригидной, в ней развивается асептический флебит с пристеночным тромбообразованием.
Постоянная компрессия запускает патологический процесс в паравазальной клетчатке. Рыхлая соединительная ткань в окружении сосуда заменяется рубцовой. В результате вена становится менее подвижной, что лишь повышает риск дальнейшей травмы эндотелия. Стенка растягивается и повреждается всякий раз, когда изменяется диаметр реберно-ключичного пространства.
Прохождение циклов альтерации, локального воспаления, тромбирования и реканализации постепенно усиливает внутрисосудистые дефекты, ограничивая кровоток и приводя к стазу. Негативное воздействие сначала снижается благодаря образующимся коллатералям, но в дальнейшем пристеночные тромбы распространяются на смежные сегменты (подмышечный, плечевой).
Классификация
Тромбоз усилия в клинической флебологии относят к венозному варианту грудного компрессионного синдрома. Существует классификация по клиническому течению, согласно которой процесс проходит острую, подострую, хроническую стадии. Первая имеет несколько степеней тяжести, объективно различаемых по уровню венозной гипертензии в дистальных сегментах (в мм вод. ст.):
- Легкая (до 300 mm H2O). Внутрисосудистые нарушения носят ограниченный характер. Благодаря развитым коллатералям симптомы нарастают медленно и выражены слабо. Функция руки не страдает.
- Средняя (от 400 до 800 mm H2O). Присутствует распространенный флеботромбоз. Признаки венозной недостаточности сочетаются с артериальным спазмом. Нарушается функция верхней конечности.
- Тяжелая (до 1200–1300 mm H2O). Наблюдается переход тромботического процесса на подмышечную и плечевую зоны. Симптоматика резко выражена.
Давление в венах при хроническом течении патологии повышается умеренно. Перед острой стадией иногда наблюдается продромальный период, обусловленный постепенно прогрессирующим стенозом сосудистого просвета. Чем он короче, тем интенсивнее симптоматика флеботромбоза.
Симптомы
Заболевание развивается остро, на протяжении 24 часов после тяжелой физической нагрузки или движений с отведением и ротацией плеча наружу. Реже симптомы возникают без связи с какими-либо провоцирующими факторами. Обычно вовлекается правая (доминантная) конечность. Наиболее типичным признаком становится отек на стороне поражения с тенденцией к быстрому прогрессированию, нередко распространяющийся на верхнюю часть груди. После надавливания ямки не остается, что свидетельствует о венозном и лимфатическом застое со скоплением жидкости в подкожной клетчатке.
Асимметрия конечности в объеме и мышечной массе дополняется слабостью, чувством тяжести и напряжения, синюшностью (реже бледностью), повышением локальной температуры кожных покровов. Пациентов беспокоят ноющие боли различной интенсивности, отдающие в аксиллярную область. Сначала в локтевой ямке, а затем на плече, передневерхнем участке грудной стенки, у основания шеи заметны расширенные коллатерали (признак Уршеля). В аксиллярно-плечевой зоне может пальпироваться плотный болезненный тяж.
Несмотря на выраженные местные проявления, общее состояние не нарушается. Острые симптомы сохраняются в течение 1–3 недель, после чего процесс переходит в хроническую стадию. Пациенты отмечают чувство утомляемости и распирания в руке. Подкожные коллатерали становятся менее заметными, сохраняется умеренная плотность тканей.
Осложнения
Среди осложнений синдрома Педжета-Шреттера отмечают рецидивирующий тромбоз, эмболию легочной артерии, посттромботическую болезнь. Хотя некоторые исследования показывают более низкую частоту легочной эмболизации по сравнению с флеботромбозами нижней половины тела и катетер-ассоциированными поражениями, но вероятность опасного состояния все же представляется реальной и достаточно значимой. Распространенность посттромботической болезни при первичном процессе выше – до 46% случаев. Исключительно редко в остром периоде может возникнуть венозная гангрена.
Диагностика
Клинические признаки синдрома Педжета-Шреттера имеют сравнительно низкую специфичность. Лишь у половины пациентов при наличии явной симптоматики диагностируют флеботромбоз. В таких условиях исключительной важностью наделяются дополнительные методы:
- Ультразвуковое дуплексное сканирование вен. УЗДС признано лучшим способом начальной визуализации тромботических масс в подключичном сегменте. Обладая высокой чувствительностью (78–100%) и специфичностью (82–100%), позволяет дифференцировать свежий тромб от хронического, определить параметры кровотока в месте сужения, оценить процесс реканализации, выявить коллатерали. Трудности могут возникнуть при интимном расположении сосуда под ключицей, наличии фиброзно-измененных участков.
- МРТ и КТ с контрастированием сосудов. Магнитно-резонансная ангиография показывает высокую информативность при окклюзирующих тромбах, но плохо визуализирует пристеночные и «короткие» сгустки. КТ венография, помимо внутреннего просвета сосуда, дает представление об окружающих тканях, костных образованиях, ширине реберно-подключичного промежутка. Как методы второй линии, показаны при высокой клинической вероятности болезни и отрицательных результатах УЗДС.
- Традиционная флебография верхних конечностей. Используется в случаях, когда неинвазивная диагностика малоинформативна. Позволяет хорошо визуализировать подключично-подмышечную область, определив зоны компрессии и участки стеноза. Точность контрастной флебографии повышается выполнением пробы с наружной ротацией и отведением плеча. После верификации поражения диагностическая процедура может сразу перейти в лечебную, как часть мультимодальной стратегии, направленной на выполнение катетер-управляемого тромболизиса.
О нарушении венозного оттока удается косвенно судить по результатам флеботонометрии, лимфографии, кожной термометрии. Некоторые анатомические особенности костных структур видны на рентгенограмме грудной клетки. Коагулограмма показывает усиление свертывающей способности крови.
Диагностика синдрома Педжета-Шреттера осуществляется сосудистым хирургом (врачом-флебологом). Патологию необходимо дифференцировать с вторичными тромбозами, поверхностными тромбофлебитами, артериальной формой синдрома грудного выхода, лимфедемой. Отличать патологию приходится от окклюзии опухолями, распространенной флегмоны плеча, остеомиелита.
Лечение синдрома Педжета-Шреттера
Однозначного мнения в отношении стандартов лечения флеботромбоза, связанного с физическим усилием, нет. Относительная редкость патологии, недостаточная осведомленность, отсутствие больших рандомизированных испытаний не способствуют прояснению ситуации. Чаще всего ориентируются на комплексный подход, предполагающий использование нескольких методов коррекции:
- Консервативных. В острый период пораженной руке обеспечивают покой, придают несколько возвышенное положение (на косыночной повязке), проводят местные блокады. С целью предотвращения прогрессирования тромботических изменений назначают антикоагулянты – низкомолекулярные гепарины, пероральные средства. Но одна лишь консервативная стратегия не способна обеспечить полноценное устранение симптомов и предупредить осложнения.
- Оперативных. Как метод выбора в оперативном лечении синдрома Педжета-Шреттера используют комбинацию селективного тромболизиса и декомпрессионных техник. Катетер-управляемое растворение сгустка выполняется в первые 7 суток после манифестации патологии локальным введением альтеплазы, тенектеплазы, стрептокиназы. Декомпрессия выполняется путем резекции первого ребра, ключицы, сухожилия передней лестничной мышцы.
Есть данные об эффективности венолизиса (удаления рубцовых изменений с внешней стенки сосуда), периваскулярной симпатэктомии. При необходимости декомпрессионные манипуляции дополняются прямой тромбэктомией с пластикой передней стенки сосуда. Роль шунтирующих операций требует дальнейших исследований.
В раннем послеоперационном периоде, чтобы предотвратить тугоподвижность плеча, назначают пассивные движения, массаж. Спустя 4 недели добавляют силовые упражнения, направленные на укрепление мышц. К полной активности пациенты возвращаются через 3–4 месяца.
Прогноз и профилактика
Хотя полное выздоровление случается редко, но прогноз для жизни при синдроме Педжета-Шреттера относительно благоприятный. Затрагивая преимущественно молодых активных людей, прогрессирующий тромбоз нередко ведет к инвалидизации. Из-за неадекватной терапии до 15% случаев осложняются легочной эмболией. Однако своевременная и правильная лечебная тактика позволяет достичь восстановления кровотока с низким риском рецидивов. Мероприятий первичной профилактики не разработано, для предупреждения повторных эпизодов у лиц с высоким риском тромботических состояний рекомендуют длительную антикоагулянтную терапию.
1. К вопросу о синдроме Педжета–Шреттера/ Ларионов М.В., Чуенков О.В., Гайфуллин Р.Ф., Хафизьянова Р.Х.// Казанский медицинский журнал. – 2010 – Том 91, №6.
3. Paget-Schroetter Syndrome: Review of Pathogenesis and Treatment of Effort Thrombosis/ Venkata M. A., Nagendra N., Manu K. et al. West J Emerg Med. – 2010 Sep; 11(4).
4. Paget-Schroetter Syndrome: A Review of Effort Thrombosis of the Upper Extremity From a Sports Medicine Perspective/ Nathan A. M., Geoffrey S.T., Wendell M. H. et al. Sports Health. – 2013 Jul; 5(4).
Синдром Педжета-Шреттера
Острый тромбоз подключичной вены связанный с нагрузкой на конечность, был описан Людвигом фон Шреттером в 1884 году и сэром Джеймсом Педжетом в следующем году. Причина возникновения тромбоза вен верхних конечностей, связанная с усилием, является относительно редкой, но важной, так как это приводит к хроническому отключению венозного оттока и возникновению отека у пациентов, большинство из которых молоды и активны. Около 10% людей становятся жертвами сопутствующей легочной эмболии.
Большинство случаев остаются не диагностированными, поскольку люди не обращаются за первичной медицинской помощью или в медицинские учреждения. Популярность спорта и коммерческих фитнес-центров, несомненно, способствовало росту заболеваемости. Тщательный отбор пациентов для активного лечения и логический междисциплинарный подход вознаграждается восстановлением нормальной функции руки и возвращение к спортивной деятельности.
Как возникает тромбоз подключичной вены?
Катетер-связанный и паранеопластический тромбоз – самая частая причина поражения вен верхней конечности. При синдроме Педжета-Шреттера, основной механизм будет следствием первичного сжатия реберно-ключичной области, когда подключичная вена выходит из грудной клетки над первым ребром. Гипертрофированная подключичная мышца сужает пространство, которое граничит кзади от передней лестничной мышцы. В результате повторных травм осуществляется формирование фиброзной оболочки вокруг вены. Окончательный вклад является постоянное воздействие в одной точке, которая выступает в качестве ориентира для формирования тромба.
Костная анатомия почти всегда нормальная (в отличие от других вариантов при синдроме выхода из грудной клетки). Кроме того, у пациентов необходимо исключить в анализах крови тромбофилию (тромботическими факторами риска могут быть противозачаточные таблетки, прием которых может быть возобновлен после успешного лечения). Чаще поражается доминирующая конечность. Плавание, теннис и спортивный зал являются распространенными причинами, с последующим повторяющимся воздействием (например, стримминг) или перенос тяжестей на плече.
Клиническая картина тромбоза вен верхней конечности
История болезни должна включать факторы, описанные выше, а также любые конкретные моменты, которые могут препятствовать лизису или хирургическому вмешательству на грудной стенке. Пациент представляется с напряженной опухшей рукой, в том числе в дельтовидной области. Обычно есть истории предыдущие (“вестники”) эпизоды, которые разрешаются спонтанно и, возможно, были забыты пациентом.
При осмотре поверхностные вены расширены, а конечность обычно имеет фиолетовый/розовый оттенок. Расширенные вены спадаются, когда конечность находиться выше уровня сердца. При пробах часто происходит исчезновение радиального пульса, указывая на компрессию реберно-ключичной области, но пациенты редко сообщают о предварительных симптомах ишемии или локтевого нерва.
Если пациент не укладывается в классическую картину, то это должно вызвать подозрение на скрытую злокачественность или альтернативный диагноз. Врач флеболог дополнительно назначает соответствующие исследование (как правило, поперечные рентгеновские изображения грудной клетки и УЗИ вен верхних конечностей).
Какие исследования необходимы при синдроме Педжета-Шреттера
Рентген грудной клетки делается, чтобы исключить злокачественность или выявить костные аномалии. Эхокардиография или КТ ангиография должны быть проведены, чтобы исключить легочную эмболию при низкой плевральной боли или кровохарканье. Концентрация D-димера обычно поднимаются, но другие анализы крови не менее полезны.
Дуплексное сканирование сосудов отличается высокой чувствительностью (94%) и специфичным (96%) в диагностике тромбоза подмышечной и подключичной вены. Сосуды исследуются на наличие тромба с проведением сжатия во время провокационных маневров. Нормальное усиление потока на глубоком вдохе может исчезнуть при тромбозе. На контрлатеральной стороне сравниваются аналогичные характеристики. Сжатие артерий во время поднятия вверх руки является полезным суррогатным маркером и указывает на сжатие грудной клеткой сосудов.
МРТ редко бывает полезным, но может продемонстрировать сжатие артерий. Отсутствие венозного потока иногда можно увидеть, но лучше тогда провести контрастную флебографию. Методика флебографии важна. Диагностическую венограмму можно сделать с использованием хорошего размера канюли в локтевой ямке в сочетании с наложением жгута вверху руки, чтобы гнать контраст в глубокие вены, но самый лучший подход — это катетеризация латеральной подкожной вены руки или плечевой вены под контролем УЗИ. Катетер затем продвигается в глубь тромба, чтобы увидеть, и если он мягкий, то проводят лизис.
Лечение
Полезно обсудить варианты лечения с пациентом, прежде чем диагноз будет подтвержден при флебографии или УЗИ вен. Ключевой вопрос в решении венозного тромбоза при синдроме Педжета-Шреттера, использовать или не использовать лизис решается следующим образом:
- Лечение антикоагулянтами (как минимум в течение 3 месяцев) нужно для предотвращения легочной эмболии.
- Большинство тромбозов в конечном итоге разрешается клинически, с развитием коллатеральных вен в течение нескольких месяцев.
- Отек из-за последствий тромбоза сохраняется у 35-85% больных.
- Нет никакого способа предсказать, какие пациенты будут сохранять симптомы после любой терапии. Это надо иметь в виду, при предложении и следующих рекомендациях для лечения.
- У пожилых пациентов, которые имеют сниженную активность или если поражена неосновная рука, то безопасным вариантом является назначение варфарина в течение 3 месяцев.
- Один только лизис сопровождается высоким уровнем ретромбоза
- Во время лизиса имеется риск кровотечений, теоретический риск эмболии и редким возникновением инсульта. Это оценивается в 1%, но нет никаких сообщений в литературе об инсульте если лизис проводился при тромбозе вен верхних конечностей у больных молодого возраста.
Декомпрессионная хирургия при поражении вен руки
После успешного восстановления подмышечной/подключичной вены, операция по декомпрессии должна быть спланирована с учетом риска ретромбоза или даже фатальной легочной эмболии. Ранняя операция дает лучшие функциональные результаты. Пациент может быть на антикоагулянтной терапии, в ожидании операции, используя либо внутривенные инфузии гепарина или введения терапевтического подкожного низкомолекулярного гепарина. Инъекции лучше делать по вечерам, так что пик активности препарата идет с запозданием.
- Пациенты должны быть проконсультированы о возможных нервно-сосудистых повреждениях ( <2.0%), параличе диафрагмального нерва (<0.5% и возможной необходимости для дренажа грудной клетки, торакотомии и переливании крови.
- Наилучшим подходом является трансаксиллярной резекции первого ребра.
- Хирурги, которые проводят эти операции должны быть должным образом обучены и регулярно выполнять их.
- Команда врачей и медсестер должны быть обучены и подготовлены, чтобы справиться с серьезными внутригрудными кровотечениями при торакотомии и срединной стернотомией в чрезвычайных ситуациях. Анестетик обычно легко и быстро выводиться.
- Необходимо найти баланс между доступом и косметическим доступом при операции.
- Подключичиное сухожилие берет свое начало с удивительно большой площади на верхней поверхности первого ребра и реберного хряща. Они должны быть разделены с помощью ножниц или скальпеля, при этом вену лежит сразу.
- Как только ребра были удалены рана должна быть ушита в течение 5 минут для достижения гемостаза, и еще раз проверена на гемостаз. Больные склонны некоторому кровотечению из раны.
Послеоперационная диагностика
Послеоперационное УЗИ вен должно выполняться через 2-3 недели после декомпрессии, прежде чем сформировалась рубцовая ткань. В некоторых случаях вены имеют хорошую реканализацию и никаких дальнейших действий не требуется. В других случаях существует остаточный стеноз в месте тромбоза или клапана.
Пациенты с установленным тромбозом подключичной и подмышечной вены часто имеют симптомы, связанные с артериальными или неврологическими синдромами торакального выхода. Там, где есть сомнения, необходимо дообследование. Лечение синдрома Педжета-Шреттера предполагает тесное сотрудничество между хирургом, врачами диагностических служб и пациентом. Отбор пациентов необходим для правильного назначения процедуры лечения.
Синдром Педжета-Шреттера (острый тромбоз подключичной вены) причины, симптомы, методы лечения и профилактики
Синдром Педжета-Шреттера — это заболевание верхней конечности, развивающееся на фоне острого тромбоза подключичной или подмышечной вены. Часто встречается у мужчин-спортсменов, потому также его называют “тромбоз усилия”. Острый тромбоз — это неотложное состояние, требующее незамедлительного лечения у сосудистого хирурга.
Причины и виды синдрома Педжета-Шреттера (острого тромбоза подключичной вены)
Острый венозный тромбоз в верхней конечности вызывается длительным сдавлением сосуда. Его могут вызывать:
- высокое положение первого ребра, шейное ребро;
- постоянная физическая нагрузка, подъем тяжестей;
- сколиоз;
- перелом ключицы;
- привычка спать на руке.
Синдром Педжета-Шреттера может поражать подключичную, подмышечную и плечевую вены.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Февраля 2022 года
Содержание статьи
Симптомы синдрома Педжета-Шреттера (острого тромбоза подключичной вены)
- Внезапная тупая распирающая боль в области ключицы или подмышки;
- покраснение по ходу сосуда;
- отек и посинение мягких тканей плеча, может распространяться на грудную клетку;
- венозная сетка;
- нарушение чувствительности;
- напряжение мышц конечности;
- синюшность кисти и предплечья.
При выраженном отеке возможно сдавление артерий конечности с исчезновением пульса на лучевой и локтевой артериях, что чревато развитием гангрены.
Методы диагностики
Диагноз устанавливают, опираясь на характерные жалобы, данные анамнеза болезни, объективный осмотр, инструментальные и лабораторные методы исследования. В “ЦМРТ” применяют:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
К какому врачу обратиться
При возникновении симптомов острого тромбоза вен верхней конечности рекомендуется срочно обращаться к сосудистому хирургу.

Скульский Сергей Константинович

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Ульянова Дарья Геннадьевна

Шантырь Виктор Викторович

Булацкий Сергей Олегович
Бортневский Александр Евгеньевич

Бурулёв Артём Леонидович

Коников Виктор Валерьевич

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Аракелян Севак Левонович
Как лечить синдром Педжета-Шреттера
Лечение направлено на удаление тромба и восстановление кровотока в конечности. Тромб может быть разрушен как введением тромболитических препаратов, так и через сосудистый катетер путем местного подведения тромболитика к тромбу или механического извлечения сгустка крови из вены. В “ЦМРТ” используют следующие методы лечения:
Мануальная терапия
Кинезиотейпирование
Физиотерапия
Лечебный массаж
Изготовление индивидуальных ортопедических стелек Формтотикс
Рефлексотерапия
Озонотерапия
Плазмотерапия
SVF-терапия суставов

Комплексная реабилитация на многофункциональном тренажере Aidflex MFTR

Лечебная физкультура (ЛФК)
Внутривенное лазерное облучение крови
Внутритканевая электростимуляция
Ударно-волновая терапия (УВТ)
Последствия
Отсутствие своевременного лечения несет риск сдавления артерий конечности нарастающим отеком и развитием гангрены, что может потребовать ампутацию верхней конечности. Также тромбоз Педжета-Шреттера может принять хроническую форму с постепенным ухудшением функции конечности.
Профилактика
- Дозированная физическая нагрузка;
- лечение заболеваний опорно-двигательного аппарата;
- правильное положение руки во время сна;
- регулярный профилактический осмотр у врача.
Статью проверил

Публикуем только проверенную информацию
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Острый венозный тромбоз подключичных вен

Синдром назван в честь Джеймса Педжета, впервые предположившего тромбоз вен, вызывающий
боль и отёчность верхних конечностей, и Леопольда фон Шрёттера, позже связавшего
клинический синдром с тромбозом подключичной и подмышечной вен.(синоним: тромбоз усилия).
Частота данного заболевания составляет 13,6—18,6 % общего числа больных с острыми
тромбозами полых вен и их магистральных притоков. Наиболее часто синдром Педжета—Шреттера
встречается в молодом возрасте, преимущественно в период от 20 до 30 лет. Данная патология
чаще встречается у мужчин. Правосторонняя локализация процесса наблюдается значительно
чаще (в 2—2,5 раза). Тромбоз подключичной вены при синдроме Педжета-Шреттера вызван
хронической травматизацией вены и ее притоков в области реберно-ключичного промежутка.
Заболевание чаще возникает в связи с физическим усилием в плечевом поясе.
Симптомы заболевания могут появиться как во время выполнения обычной работы, так и после
сна.
Симптомы синдрома Педжета-Шреттера
Основной симптом — отек пораженной верхней конечности и в меньшей степени верхних отделов
грудной клетки на стороне поражения.
Одной из особенностью заболевания являются острое начало и быстрое прогрессирование,
без всяких видимых причин и предвестников, буквально на глазах, вся конечность отекает и
становится цианотичной. Реже клинические проявления заболевания продолжаются в течение
2— 3 дней. Характерной особенностью отека при синдроме Педжета—Шреттера является
отсутствие ямки после надавливания пальцем.
Наиболее часто больных беспокоят различные по характеру и интенсивности боли в конечности,
в области плечевого пояса, усиливающиеся при физической нагрузке, а также слабость,
чувство тяжести и напряжения.
Расширение и напряжение подкожных вен в ранние сроки заболевания отмечаются обычно в
области локтевой ямки. В последующем, с уменьшением отека, расширенные вены наиболее
выражены в области плеча и предплечья, плечевого пояса, передневерхнего отдела грудной
клетки.
В большинстве случаев окраска кожных покровов верхних конечностей бывает цианотичной,
реже — розово-цианотичной. При поднятии руки вверх синюшность уменьшается, а при
опускании нарастает.
Очень важным признаком синдрома Педжета — Шреттера является несоответствие между резко
выраженными местными изменениями и общим состоянием больных. Температура тела обычно
нормальная, общее состояние больных не страдает.
Диагностика
Внезапное возникновение отека, цианоза и онемения верхней конечности, связанное с
физической нагрузкой, — основополагающие симптомы данной болезни.
На сегодняшний день приоритетными в диагностике являются ультразвуковые методы
исследования: допплерография, ультразвуковое дуплексное сканирование (УЗДС),
ультразвуковое триплексное сканирование (УЗТС). Точность методик превышает 90%.
Неинвазивность и безопасность позволяют использовать его неоднократно, не причиняя вреда
пациенту.
Флебографическое исследование дает подробную информацию о локализации и протяженности
тромбоза подмышечных и подключичных вен, компенсаторных возможностях колатерального
оттока крови, этиологии патологического процесса.
Лечение
В острой стадии при тяжелых случаях показана госпитализация пациентов. Легкие случаи
заболевания лечат в амбулаторных условиях.
Руку фиксируют на косынке, используют компрессионные рукава, придают возвышенное
положение руке.
Медикаментозное лечение включает назначение антитромботических средств,
противовоспалительных и обезболивающих препаратов.
Местно применяют различные топические средства и физиотерапевтические процедуры
(коротковолновая диатермия, токи УВЧ, электрофорез).
Прогноз
Прогноз при синдроме Педжета— Шреттера благоприятный для жизни, однако полного
выздоровления не наступает. Осложнения заболевания в виде эмболии легочной артерии и
венозной гангрены представляют исключительную редкость. У большинства из них сохраняются
остаточные явления венозной недостаточности конечности, и лишь часть больных возвращаются
к прежней физической работе. Большинство больных нуждаются в переводе на более легкую
работу, а часть из них — в установлении инвалидности.
С целью получения диагностической и лечебной помощи пациентам, с различными заболеваниями
сосудистой системы включающим тромбозы вен различных локализаций можно обратиться в
наш многопрофильный медицинский центр “Сходня” на прием к сердечно-сосудистым хирургам.
В арсенале диагностических возможностей – УЗ триплексное сканирование (УЗТС), спиральная
компьютерная томография, современные рентгенхирургические методы исследований
(СКТ, флебография и др.).
При выявлении показаний пациент может быть госпитализирован в стационар, в отделение сердечно-сосудистой хирургии.
Синдром Педжета-Шреттера или тромбоз подключичной вены

Каждая болезнь имеет свои возрастные рамки. Одни болезни развиваются преимущественно у лиц пожилого возраста, другие появляются у молодых людей. К «молодым» болезням относится тромбоз подключичной вены. Это состояние появляется чаще у мужчин в возрасте 25-35 лет, и связано оно с большими физическим нагрузками на руки.
Большинство случаев тромбоза подключичной вены имели односторонний характер поражения. Причем поражается та конечность, которая более подвержена физическим нагрузкам, у правшей поражается правая, у левшей — левая рука. Какие причины и симптомы тромбоза подключичной вены, читайте в нашей статье.
Причины развития тромбоза подключичной вены
Тромбоз подключичной вены довольно редко появляется от действия эмбола в виде тромба, который сформировался в другом участке тела. Прекращение кровотока от эмбола более характерно для вен нижних конечностей, что обусловлено особенностями системного кровотока.
В начальных стадиях тромбоз подключичной вены может быть вовсе незаметным, потому как закупорка сосуда происходит медленно, а коллатеральное кровообращение успевает сформироваться. Причина развития тромбоза- физическое перенапряжение руки.
Основные факторы развития тромбоза подключичной вены:
- Замедление местного кровотока.
- Асептический флебит подключичной вены.
- Нарушения процесса свертывания крови (при генетически обусловленных заболеваниях или избыточном синтезе факторов свертывания крови).
- Сдавливание вен руки при переломах ключицы, нетипичным добавочным шейным ребром.
- Неудобная поза во время сна, которая сопровождается нарушением кровотока в венах верхних конечностей.
- Частое ношение неудобной одежды, которая сдавливает руку.
Клинические проявления тромбоза подключичной вены
Основным диагностическим критерием тромбоза подключичной вены является развитие симптомов после физической нагрузки. Симптомы появляются по мере выраженности гипертензии в венах, после чего имеют обратному развитию.
Тромбоз подключичной вены проявляется развитием отека всей руки и болью в ней. Отмечается усиление венозного рисунка на пораженной руке. При нажатии на отек вмятины не остается, отек плотный и напряженный. Боль пульсирующая или распирающая, локализируется по ходу вен и носит непостоянный характер. Боль при тромбозе подключичной вены может распространяться на ключицу, плечевой сустав, верхнюю часть грудной клетки и спины.
В пораженной руке часто наблюдается неврологическая симптоматика – чувство жжения или покалывания в руке, ограничение объема движений, повышение сухожильных рефлексов, атрофические изменения мышц руки. Тромбоз подключичной вены в хронической стадии имеет более выраженную неврологическую симптоматику. По мере компенсаторного увеличения коллатерального кровообращения отек и выраженность венозного рисунка периодически уменьшается.
Развитие острого тромбоза подключичной вены можно заподозрить при появлении боли в руке после физической нагрузки, слабости в одной руке, боли и отеках руки после сна и быстрой утомляемости конечности при любой работе.




Формы
Выделяют три формы: острую, подострую и хроническую.
Болезнь имеет острое начало разной степени выраженности (легкое, среднее, тяжелое) в зависимости от ширины закрытия тромбом просвета сосуда.
Для острой формы характерно резкое появление клинических проявлений.
При правильно проведенной терапии возможно полное излечение.
Если же медицинская помощь была оказана несвоевременно или больной занимался самолечением, может произойти переход сначала в подострую. А затем – хроническую форму, которая протекает с обострениями.
В чем состоит лечение тромбоза подключичной вены?
Для уточнения диагноза тромбоза подключичной вены проводят рентгенографию или МРТ плечевого пояса для установления причины образования тромба. С целью оценки кровотока в пораженной вене используют контрастную рентгенографию или проводят доплер- исследование с получением двух- или трехмерного изображения.
Лечение тромбоза подключичной вены заключается в фиксации имеющегося тромба и в предотвращении повторного его образования. Основная цель — восстановление нарушенного кровотока. Это достигается применением таких препаратов:
- Средства для растворения тромба – тромболитические препараты, гепарин и его производные.
- Для снятия боли, уменьшения воспаления и улучшения метаболизма сосудистой стенки назначаются флавоноиды.
- Местно для снятия боли и отека применяются компрессы со спиртом, троксевазиновой мазью.
Читать также: Боль при варикоцеле у мужчин
При неэффективности консервативной терапии, при стойком нарушении кровотока в венозных и артериальных сосудах, что несет угрозу гангрены верней конечности, применяют оперативный метод лечения тромбоза подключичной вены. В ходе хирургического вмешательства удаляют тромб и некротизированные участки пораженной конечности.
Механизм и причины развития
Кровеносная система верхних конечностей имеет сложное строение, которое позволяет перенаправить кровь из других сосудов. Поэтому тромбоз подключичной вены полностью изменяет движение крови по всей длине руки. Можно выделить следующие причины закупорки подключичной вены:
- турбулентное движение крови или ее значительное замедление;
- постоянные нарушения процесса свертывания крови (различные факторы, генетические и наследственные заболевания);
- сдавливание подключичной вены большой и неправильно сформированной костной наростью, появившейся в результате перелома ключицы или появления атипичного шейного ребра.
Тромбоз подключичной вены редко вызывается тромбом, который образовался в других участках тела. Это связано со строением кровеносной системы человека. Купирование тромбоза верхних конечностей случается в результате отрыва тромба в сердечной мышце. В большинстве случаев тромбоз подключичной вены проходит незамеченным, если закупорка происходит постепенно.
Клиническая картина и симптомы
Тромбоз подключичной вены начинает развиваться в результате значительных физических нагрузок. Этот фактор обязателен для появления тромба. Иногда он может оторваться и без нагрузок, но такие случаи единичны. Закупорка подключичной вены, симптомы которой постепенно то нарастают, то пропадают, в большинстве случаев не несет опасности для жизни человека, потому что кровоток компенсируется другими сосудами. Однако этой крови не хватает в полной мере для обеспечения тканей верхней конечности.
Можно выделить следующие основные симптомы закупорки подключичной вены:
- болевые ощущения в руке;
- плотный отек всей верхней конечности, которая приобретает глянцевый блеск;
- проявление венозного рисунка руки сквозь кожный покров;
- неврологические симптомы (подергивания, онемение и т.д.).
Проявление вен на руке замечает сам пострадавший, особенно это заметно у людей со светлой кожей. Диаметр вен зависит от размера тромба и нарастания тромбозной гипертензии.
Болевые ощущения возникают во время физических нагрузок. Они бывают непостоянными, пульсирующими и распирающими, но довольно интенсивными. Боль охватывает всю руку, плечо и ключицу, а иногда и верхнюю часть груди и спины.
Отек охватывает все мягкие ткани верхней конечности. При надавливании на место отека не формируется ямка. Рука становится твердой и тяжелой. При длительном отеке кровоток нарушается, становясь реактивным, что усиливает закупорку подключичной вены.
Неврологические симптомы у каждого человека проявляются по-разному. У большинства пострадавших отмечается покалывание, подергивание пальцев, жжение и ограничение функциональности пораженной конечности.
При переходе тромбоза подключичной вены в хроническую стадию симптомы заболевания становятся менее выраженными. Отек и проявления венозного рисунка становятся не такими заметными. В основном наблюдается снижение рефлексов и двигательной функции, атрофия мышц и болевые ощущения при физических нагрузках на пораженную конечность.

Методы диагностики
Диагностика заболевания начинается с опроса пациента с целью выяснить когда были значительные физические нагрузки на верхнюю часть тела. Это необходимо для того, чтобы рассчитать сроки тромбоза.
Читать также: Антистакс при варикозе
Для диагностики тромбоза подключичной вены используются следующие методы:
- рентген и магнитно-резонансная томография для выявления причины и локализации тромба;
- доплерография — оценка кровотока в пораженной вене;
- контрастный рентген.
Лечение тромбоза подключичной вены
Для лечения тромбоза подключичной вены в основном используют консервативное лечение. Лечение должно проходить в условиях стационара, потому что пациенту необходим покой, а верхняя конечность большую часть дня должна находиться в приподнятом состоянии. При больших размерах тромба используется компрессионный рукав.
Главная цель медикаментозной терапии — восстановить нарушенный кровоток в подключичной вене.
Для этого используются препараты:
- Гепарин и другие антитромбозные средства, которые разрушают тромб;
- флавоноиды, которые улучшают метаболизм венозных стенок, а также обезболивают и устраняют воспалительные процессы.
Длительность медикаментозного лечения составляет 1-2 месяца. Если по завершении этого периода тромб не рассасывается, то назначается операция по его удалению.
При длительном тромбозе подключичной вены наблюдается некроз тканей верхней конечности. В этом случае применяется хирургическое вмешательство. Во время операции удаляются отмершие ткани руки. Тромб удаляют специальным аппаратом — лапароскопом, который проникает в вену, цепляет тромб и вытаскивает его наружу. Для этого в подмышечной области производится небольшой разрез, открывающий доступ к подключичной вене, в которой делается прокол и вводится лапароскоп. При значительном поражении стенок сосуда в него вставляется специальный катетер. Иногда пораженная часть вены иссекается, а на ее место устанавливается специальный шунт.
Стоит отметить, что если пациент чувствует тепло, резкую боль, наблюдается припухлость, посинение или покраснение в плече, то рекомендуется срочное дополнительное лечение, потому что это признаки возможной легочной эмболии.
Предрасполагающие факторы
Медики выделяют ряд факторов, которые являются провоцирующими недуг:
- Воспалительный процесс после введения инъекции, который появляется после проведения регулярных и долгих капельниц внутрь вены, уколов, катетеров, неправильного поставленного укола. Такие процедуры являются одним из факторов провоцирования венозных патологий. В частых случаях недуг диагностируют у людей, принимающих наркотики.
- Сильные нагрузки физического характера приводят к особой разновидности недуга, её называют тромбоз усилия. Болезнь располагается в венах глубокой характеристики. Базируется в плечах, под ключицей, подмышками.
Ряд факторов, которые оказывают влияние на появление недуга:
- осложнение при родах;
- генетическая предрасположенность;
- хирургическое вмешательство;
- аллергическая реакция на медикаменты;
- фиксирование конечности в одном положении на долгий срок;
- сепсисы;
- укусы кровососущих насекомых;
- паралич после инсульта;
- заболевания сердца и сосудов;
- ожирение;
- оральные контрацептивы;
- зрелый возраст.
Профилактические меры
Тромбоз подключичной вены может появиться у любого человека. Избежать этого сложно. Однако, значительно уменьшить шанс формирования тромбов поможет ежедневная гимнастика и прогулки на свежем воздухе, здоровое питание, своевременное лечение любых болезней. Для укрепления стенок сосудов и поддержания нормального кровотока рекомендуется употреблять настои из зверобоя, шиповника или клюквы.
Самая главная профилактическая мера — обращение к врачу при малейших болях в верхних конечностях, потому что тромбоз на начальной стадии можно за короткое время вылечить медикаментами.
Профилактика народными средствами
При развитии абсцесса существует высокий риск развития тромбоза в подключичной вене, поэтому необходимо быстрее устранить гнойно-воспалительный процесс. Важно вовремя лечить инфекции и вирусные патологии, следить за уровнем сахара в крови и лишним весом. Людям с сердечно-сосудистыми заболеваниями следует проходить комплексное обследование в кардиологии не реже 2 раз в год.
Для укрепления стенок венозного сосуда и поддержания нормального кровообращения можно принимать поливитаминные комплексы.
В рамках вторичной профилактики разрешается принимать настойки на основе клюквы, зверобоя и плодов шиповника. Перед использованием средств нетрадиционной медицины следует получить разрешение лечащего врача.
Рекомендуется вести здоровый образ жизни, отказавшись от курения и употребления алкоголя. Необходимо не перенапрягаться и давать отдых организму после интенсивных нагрузок. Не рекомендуется поднимать тяжести при искривлении позвоночника или неправильной осанке. При появлении боли в области верхней конечности следует пройти ряд диагностических процедур для установления причины болевого синдрома.
Несмотря на редкое развитие патологии, тромбоз подключичной вены относят к опасным заболеваниям с высоким риском осложнений.
Поражение венозного сосуда характеризуется отечностью, изменением окраски кожного покрова, появлением распирающей острой боли в руке. По мере прогрессирования патологии под кожей возникает сеть коллатеральных сосудов.
Диагноз устанавливают с помощью УЗДС, МРТ, КТ и ангиографии в подключичной зоне. Лечение ориентировано на восстановление венозного кровотока. Проводится консервативная терапия препаратами. В тяжелых случаях пациента направляют на операцию для устранения тромба.
Профилактика тромбоза артерий заключается в исключении факторов риска. Первая мера предупреждения заболевания, которую должен соблюдать пациент – ведение здорового образа жизни. Выполнение физических упражнений, ходьба, отказ от курения, алкогольных напитков снижают риск развития тромбоза. Изменение рациона питания снижает вероятность возникновения одной из главных причин закупорки сосудов – атеросклероза. Соблюдение диеты позволяет нормализовать вес, что также положительно влияет на состояние кровеносной системы.
Такой фактор риска, как наследственная предрасположенность, исключить невозможно. Людям из этой группы, а также лица, перенесшие закупорку сосудов, следует в дополнение к другим мерам профилактики, периодически проходить обследование у флеболога, заниматься лечебной физкультурой. Некоторым пациентам врач назначает профилактический прием антикоагулянтных препаратов, что значительно снижает риск повторного тромбообразования.
Чтобы укрепить сосудистые стенки и поддерживать нормальное функционирование кровообращения, советуют регулярно пить настойки из зверобоя, клюквы или шиповника. И главное, в качестве профилактики стоит посещать врача при первых же болезненных проявлениях в области верхних конечностей, поскольку тромбоз на начальных этапах лечится гораздо быстрее и проще, чем в запущенной стадии.
Понятие о тромбозе подключичной вены
Тромбоз – это образование тромба в венозной системе, предрасполагающими факторами к которому являются: повреждение интимы (внутреннего слоя) сосуда, замедление кровотока и нарушение свертываемости крови. Первичный тромбоз подключичной вены или болезнь Педжета-Шреттера встречается редко, но в практике лечения у тяжелых больных тромбоз подключичной вены наблюдается, как осложнение после ее катетеризации.
Катетеризация подключичной вены нередко используется при:
- реанимационных мероприятиях;
- необходимости проведения длительной инфузионной терапии;
- парентеральном питании;
- невозможности катетеризировать периферический сосуд.
Факторами, способствующими образованию тромба в подключичной вене, могут быть:
- травмирование стенки может возникнуть в месте прокола или при неправильно, слишком глубоко установленном катетере;
- инфицирование. Бывает при несоблюдении правил ухода за катетером, при сепсисе. Катетер для инфузионной терапии должен промываться раствором гепарина и заполнен этим раствором по окончании процедуры и не менее двух раз в день, стерильная повязка подлежит смене при ее загрязнении. Катетер не следует оставлять более чем на 10 суток;
- раздражение интимы сосудов под действием вводимых препаратов, чаще всего это возникает на фоне проведения парентерального питания. Нельзя также вводить без показаний холодные растворы;
- сопутствующие заболевания, вызывающие замедление кровотока и повышение свертываемости крови.
Читать также: Применение асд при варикозе
Типы синдрома лестничной мышцы.
- Нейрогенный — при котором происходит компрессия плечевого сплетения. Это наиболее распространенный тип СЛМ
- Венозный — при этом типе происходит сдавление подключичной вены. Встречается в 4% случаев.
- Артериальный тип — наиболее редкий, при котором происходит компрессия подключичной артерии.
Синдром лестничной мышцы может быть причиной выраженного болевого синдрома и нередко диагноcтика вызывает затруднения. СЛМ может повлиять на многие аспекты жизни ( работоспособность, отдых ,физическую активность).
При отсутствии адекватного лечения этот синдром может привести к повреждению нервов сосудов и даже иногда к атрофии конечности. Но в настоящее время, лечение этого синдрома достаточно успешно.


